Финлепсин® (Finlepsin) инструкция по применению
📜 Инструкция по применению Финлепсин®
💊 Состав препарата Финлепсин®
✅ Применение препарата Финлепсин®
📅 Условия хранения Финлепсин®
⏳ Срок годности Финлепсин®
Описание лекарственного препарата
Финлепсин®
(Finlepsin)
Основано на официальной инструкции по применению препарата, утверждено компанией-производителем
и подготовлено для электронного издания справочника Видаль 2013
года, дата обновления: 2020.04.16
Владелец регистрационного удостоверения:
Контакты для обращений:
ТЕВА
(Израиль)
Код ATX:
N03AF01
(Карбамазепин)
Лекарственная форма
| Финлепсин® |
Таб. 200 мг: 30, 40 или 50 шт. рег. №: П N015012/01 |
Форма выпуска, упаковка и состав
препарата Финлепсин®
Таблетки белого цвета, круглые, с фаской, выпуклые с одной стороны и с риской в виде клинообразного углубления — с другой.
Вспомогательные вещества: целлюлоза микрокристаллическая — 60 мг, желатин — 11 мг, кроскармеллоза натрия — 6 мг, магния стеарат — 3 мг.
10 шт. — блистеры (5) — пачки картонные.
Фармакологическое действие
Противоэпилептический препарат (производное дибензазепина), оказывающий также антидепрессивное, антипсихотическое и антидиуретическое действие, обладает анальгезирующим действием у больных с невралгией. Механизм действия связан с блокадой потенциал-зависимых натриевых каналов, что приводит к стабилизации мембраны перевозбужденных нейронов, ингибированию возникновения серийных разрядов нейронов и снижению синаптического проведения импульсов. Предотвращает повторное образование Na+-зависимых потенциалов действия в деполяризованных нейронах. Снижает высвобождение возбуждающей нейромедиаторной аминокислоты глутамата, повышает сниженный судорожный порог ЦНС и, таким образом, уменьшает риск развития эпилептического приступа. Увеличивает проводимость K+, модулирует потенциал-зависимые Ca2+каналы, что также может вносить вклад в противосудорожное действие препарата. Эффективен при фокальных (парциальных) эпилептических приступах (простых и комплексных), сопровождающихся или не сопровождающихся вторичной генерализацией, при генерализованных тонико-клонических эпилептических приступах, а также при комбинации указанных типов приступов (обычно неэффективен при малых приступах — petit mal, абсансах и миоклонических приступах). У пациентов с эпилепсией (в особенности у детей и подростков) отмечено положительное влияние на симптомы тревожности и депрессии, а также снижение раздражительности и агрессивности. Влияние на когнитивную функцию и психомоторные показатели зависит от дозы. Начало противосудорожного эффекта варьирует от нескольких часов до нескольких дней (иногда до 1 мес вследствие аутоиндукции метаболизма).
При эссенциальной и вторичной невралгии тройничного нерва карбамазепин в большинстве случаев предупреждает появление болевых приступов. Ослабление болей при невралгии тройничного нерва отмечается через 8-72 ч.
При синдроме алкогольной абстиненции повышает порог судорожной готовности, который в данном состоянии обычно снижен и уменьшает выраженность клинических проявлений синдрома (повышенная возбудимость, тремор, нарушения походки).
Антипсихотическое (антиманиакальное) действие развивается через 7-10 дней, может быть обусловлено угнетением метаболизма допамина и норадреналина.
Фармакокинетика
Всасывание
Абсорбция – медленная, но полная (прием пищи существенно не влияет на скорость и степень всасывания). После однократного приема таблетки Cmax достигается через 12 ч. Среднее значение Cmax неизмененного активного вещества после однократного приема карбамазепина в дозе 400 мг составляет около 4.5 мкг/мл. Время достижения Cmax составляет 4-5 ч.
Распределение
Css препарата в плазме достигаются через 1-2 недели (скорость достижения зависит от индивидуальных особенностей метаболизма: аутоиндукция ферментных систем печени, гетероиндукция другими, одновременно применяемыми, лекарственными средствами), а также от состояния больного, дозы препарата и длительности лечения. Наблюдаются существенные межиндивидуальные различия значений Css в терапевтическом диапазоне: у большинства больных эти значения колеблются от 4 до 12 мкг/мл (17-50 мкмоль/л). Концентрации карбамазепин-10,11-эпоксида (фармакологически активного метаболита) составляют около 30% от концентрации карбамазепина. Связывание с белками плазмы у детей – 55-59%, у взрослых – 70-80%. Кажущийся Vd – 0.8-1.9 л/кг. В спинномозговой жидкости и слюне создаются концентрации пропорционально количеству несвязанного с белками активного вещества (20-30%). Проникает через плацентарный барьер. Концентрация в грудном молоке составляет 25-60% от таковой в плазме.
Метаболизм
Метаболизируется в печени, преимущественно по эпоксидному пути с образованием главных метаболитов: активного – карбамазепин-10.11-эпоксида и неактивного конъюгата с глюкуроновой кислотой. Основным изоферментом, обеспечивающим биотрансформацию карбамазепина в карбамазепин-10,11-эпоксид, является цитохром P450 (CYP3A4). В результате метаболических реакций образуется и малоактивный метаболит 9-гидрокси-метил-10-карбамоилакридан. Может индуцировать собственный метаболизм. Концентрация карбамазепин-10,11-эпоксида составляет 30% от концентрации карбамазепина.
Выведение
T1/2 после приема разовой пероральной дозы составляет 25-65 ч (в среднем около 36 ч), после повторного приема в зависимости от длительности лечения – 12-24 ч (вследствие аутоиндукции монооксигеназной системы печени). У пациентов, получающих дополнительно другие противосудорожные препараты-индукторы монооксигеназной системы (фенитоин, фенобарбитал) T1/2 составляет в среднем 9-10 ч. После однократного приема карбамазепина внутрь 72% принятой дозы выводится с мочой и 28% с калом. Около 2% дозы выводится с мочой в виде неизменного карбамазепина, около 1% — в виде 10,11-эпоксидного метаболита.
Фармакокинетика в особых клинических случаях
У детей, вследствие ускоренной элиминации, может потребоваться применение относительно более высоких доз препарата на кг массы тела по сравнению со взрослыми.
Данных об изменении фармакокинетики карбамазепина у пациентов пожилого возраста нет.
Показания препарата
Финлепсин®
- эпилепсия: парциальные припадки с элементарной симптоматикой (фокальные припадки), парциальные припадки со сложной симптоматикой, психомоторные припадки, большие судорожные припадки в основном фокального генеза (большие судорожные припадки во время сна, диффузные большие судорожные припадки), смешанные формы эпилепсии;
- невралгия тройничного нерва;
- идиопатическая невралгия языкоглоточного нерва;
- боли при диабетической полиневропатии;
- эпилептиформные судороги при рассеянном склерозе, спазмы лицевых мышц при невралгии тройничного нерва, тонические судороги, пароксизмальная дизартрия и атаксия, пароксизмальные парестезии и приступы боли;
- синдром алкогольной абстиненции (тревога, судороги, гипервозбудимость, нарушения сна);
- психотические расстройства (аффективные и шизоаффективные расстройства, психозы, нарушения функции лимбической системы).
Режим дозирования
Препарат назначают внутрь, во время или после еды, запивая достаточным количеством жидкости.
Эпилепсия
В тех случаях, когда это возможно, Финлепсин® следует назначать в виде монотерапии.
Присоединение Финлепсина к уже проводящейся противоэпилептической терапии следует осуществлять постепенно, при этом дозы применяемых препаратов при необходимости корригируют.
Если больной забыл своевременно принять очередную дозу препарата, следует принять пропущенную дозу сразу, как только это упущение стало замеченным, при этом нельзя принимать двойную дозу препарата.
Взрослые
Начальная доза – 200-400 мг (1-2 таб.)/сут, затем дозу постепенно повышают до достижения оптимального эффекта. Поддерживающая доза – 800-1200 мг/сут, которые распределяются на 1-3 приема в сут.
Максимальная суточная доза – 1.6-2 г.
Дети
Если ребенок не в состоянии проглотить таблетку целиком, ее можно разжевать, растолочь или взболтать в небольшом количестве воды.
Начальная доза для детей в возрасте от 1 года до 5 лет – 100-200 мг/сут, затем дозу постепенно повышают на 100 мг/сут до достижения оптимального эффекта; для детей от 6 до 10 лет – 200 мг/сут, затем дозу постепенно повышают на 100 мг/сут до достижения оптимального эффекта; для детей от 11 до 15 лет – 100-300 мг/сут, затем дозу постепенно повышают на 100 мг/сут до достижения оптимального эффекта.
Поддерживающие дозы: для детей в возрасте 1-5 лет – 200-400 мг/сут (в несколько приемов), 6-10 лет – 400-600 мг/сут (в 2-3 приема); 11-15 лет – 600-1000 мг/сут (в 2-3 приема).
Рекомендуемая схема дозирования представлена в таблице.
Длительность применения зависит от показания и индивидуальной реакции больного на препарат. Решение о переводе больного на Финлепсин®, длительности его применения и отмене лечения принимается врачом индивидуально. Возможность снижения дозы препарата или прекращения лечения рассматривается по прошествии 2-3-летнего период полного отсутствия припадков.
Лечение прекращают, постепенно снижая дозу препарата в течение 1-2 лет, под контролем ЭЭГ. У детей при снижении суточной дозы препарата следует учитывать увеличение массы тела с возрастом.
Невралгия тройничного нерва, идиопатическая невралгия языкоглоточного нерва
Начальная доза составляет 200-400 мг (1-2 таб.), которую повышают до 400-800 мг (2-4 таб.) в 1-2 приема, вплоть до полного исчезновения болей. У определенной части больных лечение можно продолжать с помощью более низкой поддерживающей дозы, составляющей 200 мг (1 таб.) 2 раза/сут (соответствует 400 мг/сут).
Пациентам пожилого возраста и больным с повышенной чувствительностью Финлепсин® назначают в начальной дозе 100 мг (1/2 таб.) 2 раза/сут (соответствует 200 мг/сут).
Лечение алкогольной абстиненции в условиях стационара
Средняя суточная доза – по 200 мг (1 таб.) 3 раза/сут (соответствует 600 мг/сут). В тяжелых случаях в первые дни дозу можно повысить до 400 мг (2 таб.) 3 раза/сут (соответствует 1200 мг/сут).
При необходимости Финлепсин® можно сочетать с другими веществами, применяемыми для лечения алкогольной абстиненции.
Лечение алкогольного абстинентного синдрома Финлепсином прекращают, постепенно снижая дозу в течение 7-10 дней.
В ходе лечения необходимо регулярно контролировать содержание карбамазепина в плазме крови.
В связи с возможным развитием побочных реакций со стороны центральной и вегетативной нервной системы, за пациентами устанавливают тщательное наблюдение в условиях стационара.
Боли при диабетической невропатии
Средняя суточная доза – 200 мг (1 таб.) 3 раза/сут (соответствует 600 мг/сут). В исключительных случаях Финлепсин® можно назначать по 400 мг (2 таб.) 3 раза/сут (соответствует 1200 мг/сут).
Эпилептиформные судороги при рассеянном склерозе
Средняя доза – по 200 мг (1 таб.) 3 раза/сут (соответствует 600 мг/сут).
Лечение и профилактика психозов
Начальная доза и поддерживающая доза, как правило, одинаковы: 200-400 мг (1-2 таб.)/сут. При необходимости дозу можно повышать до 400 мг (2 таб.) 2 раза/сут (соответствует 800 мг/сут).
Побочное действие
При оценке частоты встречаемости различных побочных реакций использованы следующие критерии: очень часто (≥10%), часто (≥1%, но <10%), иногда (≥0.1%, но <1%), редко (≥0.01%, но <0.1%), очень редко (<0.01%).
Со стороны ЦНС и периферической нервной системы: часто — головокружение, атаксия, сонливость, общая слабость, головная боль, парез аккомодации; иногда — аномальные непроизвольные движения (например, тремор, «порхающий» тремор — asterixis, дистония, тики), нистагм; редко — галлюцинации (зрительные или слуховые), депрессия, снижение аппетита, беспокойство, агрессивное поведение, психомоторное возбуждение, дезориентация; активация психоза, орофациальная дискинезия, глазодвигательные нарушения, нарушения речи (например, дизартрия или невнятная речь), хореоатетоидные расстройства, периферический неврит, парестезии, мышечная слабость и симптомы пареза. Роль препарата в развитии ЗНС, особенно в сочетании с нейролептиками, остается невыясненной.
Развитие побочных реакций со стороны ЦНС может быть следствием относительной передозировки препарата или значительных колебаний концентраций карбамазепина в плазме крови.
Аллергические реакции: часто — крапивница; иногда — эритродермия, мультиорганные реакции гиперчувствительности замедленного типа с лихорадкой, кожными высыпаниями, васкулитом (в т.ч. узловатая эритема, как проявление кожного васкулита), лимфаденопатией, признаками, напоминающими лимфому, артралгиями, лейкопенией, эозинофилией, гепатоспленомегалией и измененными показателями функции печени (указанные проявления встречаются в различных комбинациях). Могут также вовлекаться и другие органы (например, легкие, почки, поджелудочная железа, миокард, толстая кишка), асептический менингит с миоклонусом и периферической эозинофилией, анафилактоидная реакция, ангионевротический отек, аллергический пневмонит или эозинофильная пневмония. При возникновении указанных выше аллергических реакций применение препарата должно быть прекращено. Редко — волчаночноподобный синдром, кожный зуд, многоформная экссудативная эритема (в т.ч. синдром Стивенса-Джонсона), токсический эпидермальный некролиз (синдром Лайелла), фоточувствительность.
Со стороны органов кроветворения: часто — лейкопения, тромбоцитопения, эозинофилия; редко — лейкоцитоз, лимфаденопатия, дефицит фолиевой кислоты, агранулоцитоз, апластическая анемия, истинная эритроцитарная аплазия, мегалобластная анемия, острая «перемежающаяся» порфирия, ретикулоцитоз, гемолитическая анемия, спленомегалия.
Со стороны пищеварительной системы: часто — тошнота, рвота, сухость во рту, повышение активности ГГТ (вследствие индукции этого фермента в печени), что обычно не имеет клинического значения, повышение активности щелочной фосфатазы; иногда — повышение активности печеночных трансаминаз, диарея или запоры, абдоминальные боли; редко — глоссит, гингивит, стоматит, панкреатит, гепатит холестатического, паренхиматозного (гепатоцеллюлярного) или смешанного типа, желтуха, гранулематозный гепатит, печеночная недостаточность.
Со стороны сердечно сосудистой системы: редко — нарушения внутрисердечной проводимости, снижение или повышение АД, брадикардия, аритмии, AV-блокада с обмороками, коллапс, усугубление или развитие хронической сердечной недостаточности, обострение ИБС (в т.ч. появление или учащение приступов стенокардии), тромбофлебит, тромбоэмболический синдром.
Со стороны эндокринной системы и обмена веществ: часто — отеки, задержка жидкости, увеличение массы тела, гипонатриемия (снижение осмолярности плазмы вследствие эффекта, сходного с действием АДГ, что в редких случаях приводит к гипонатриемии разведения, сопровождающейся летаргией, рвотой, головной болью, дезориентацией и неврологическими нарушениями); редко — повышение уровня пролактина (может сопровождаться галактореей и гинекомастией), снижение концентрации L-тироксина и повышение концентрации тиреотропного гормона (обычно не сопровождается клиническими проявлениями), нарушения кальций-фосфорного обмена в костной ткани (снижение концентрации Ca2+ и 25-ОН-колекальциферола в плазме), остеомаляция, гиперхолестеринемия (включая холестерин-ЛПВП), гипертриглицеридемия и увеличение лимфатических узлов, гирсутизм.
Со стороны мочеполовой системы: редко — интерстициальный нефрит, почечная недостаточность, нарушение функции почек (например, альбуминурия, гематурия, олигурия, повышение мочевины/азотемия), учащенное мочеиспускание, задержка мочи, снижение потенции.
Со стороны костно-мышечной системы: редко — артралгия, миалгия или судороги.
Со стороны органов чувств: редко — нарушения вкусовых ощущений, помутнение хрусталика, конъюнктивит, нарушения слуха, в т.ч. шум в ушах, гиперакузия, гипоакузия, изменения восприятия высоты звука.
Прочие: нарушения пигментации кожи, пурпура, акне, потливость, алопеция.
Противопоказания к применению
- нарушения костномозгового кроветворения (анемия, лейкопения);
- острая перемежающаяся порфирия (в т.ч. в анамнезе);
- AV-блокада;
- одновременное назначение препаратов лития и ингибиторов МАО;
- повышенная чувствительность к компонентам препарата;
- повышенная чувствительность к трициклическим антидепрессантам.
С осторожностью препарат следует применять при декомпенсированной хронической сердечной недостаточности, при нарушении функции печени и/или почек, у пациентов пожилого возраста, у больных с хроническим алкоголизмом (усиливается угнетение ЦНС, усиливается метаболизм карбамазепина), при гипонатриемии разведения (синдром гиперсекреции АДГ, гипопитуитаризм, гипотиреоз, недостаточность коры надпочечников), при угнетении костномозгового кроветворения на фоне приема препаратов (в анамнезе), при гиперплазии предстательной железы, повышении внутриглазного давления; при одновременном применении с седативными и снотворными лекарственными препаратами.
Применение при беременности и кормлении грудью
Женщинам репродуктивного возраста Финлепсин® по возможности назначается в виде монотерапии, в минимально эффективной дозе, т.к. частота врожденных аномалий новорожденных от матерей, принимавших комбинированное противоэпилептическое лечение, выше, чем при монотерапии.
При наступлении беременности необходимо сопоставить ожидаемую пользу терапии и возможные осложнения, особенно в I триместре беременности. Известно, что дети матерей, страдающих эпилепсией, предрасположены к нарушениям внутриутробного развития, включая пороки развития. Финлепсин® способен повышать риск возникновения этих нарушений. Имеются единичные сообщения о случаях врожденных заболеваний и пороков развития, включая незаращение дужек позвонков (spina bifida). Противоэпилептические средства усиливают дефицит фолиевой кислоты, часто наблюдающийся во время беременности, что может способствовать увеличению частоты врожденных дефектов у детей, поэтому до наступления планируемой беременности и во время беременности рекомендуется прием фолиевой кислоты.
С целью профилактики геморрагических осложнений у новорожденных, женщинам в последние недели беременности, а также новорожденным рекомендуется назначать витамин К.
Карбамазепин проникает в грудное молоко, поэтому следует сопоставить пользу и возможные нежелательные последствия грудного вскармливания в условиях продолжающейся терапии. При продолжении грудного вскармливания на фоне приема Финлепсина следует установить наблюдение за ребенком в связи с возможностью развития побочных реакций (например, выраженной сонливости, аллергических кожных реакций).
Применение при нарушениях функции печени
С осторожностью препарат следует применять при нарушении функции печени.
Применение при нарушениях функции почек
С осторожностью препарат следует применять при нарушении функции почек.
Применение у детей
Возможно применение у детей по показаниям.
Применение у пожилых пациентов
Пациентам пожилого возраста Финлепсин® назначают в начальной дозе 100 мг (1/2 таб.) 2 раза/сут (соответствует 200 мг/сут).
Особые указания
Монотерапию эпилепсии начинают с назначения низкой начальной дозы, постепенно повышая ее до достижения желаемого терапевтического эффекта.
При подборе оптимальной дозы целесообразно определять концентрацию карбамазепина в плазме крови, в особенности при комбинированной терапии. В отдельных случаях оптимальная доза может значительно отклоняться от рекомендуемой начальной поддерживающей дозы, например, в связи с индукцией микросомальных ферментов печени или по причине взаимодействий при комбинированной терапии.
В некоторых случаях лечение противоэпилептическими препаратами сопровождалось возникновением суицидальных попыток/суицидальных намерений. Это было также подтверждено при проведении мета-анализа рандомизированных клинических испытаний с применением противоэпилептических средств. Поскольку механизм возникновения суицидальных попыток при использовании противоэпилептических препаратов не известен, нельзя исключить их возникновение и при лечении препаратом Финлепсин®. Пациентов и обслуживающий персонал нужно предупредить о необходимости следить за появлением суицидальных мыслей/суицидального поведения, и в случае возникновения симптомов немедленно обращаться за медицинской помощью.
Финлепсин® не следует комбинировать с седативно-снотворными средствами. При необходимости его можно сочетать с другими веществами, применяемыми для лечения алкогольной абстиненции. В ходе лечения необходимо регулярно контролировать содержание карбамазепина в плазме крови. В связи с развитием побочных эффектов со стороны ЦНС и вегетативной нервной системы за пациентами устанавливают тщательное наблюдение в условиях стационара.
При переводе больного на карбамазепин следует постепенно снижать дозу ранее назначенного противоэпилептического средства вплоть до его полной отмены. Внезапное прекращение приема карбамазепина может спровоцировать эпилептические приступы. Если необходимо резко прервать лечение, следует перевести больного на другое противоэпилептическое средство под прикрытием показанного в таких случаях препарата (например, диазепама, вводимого в/в или ректально, или фенитоина, вводимого в/в).
Описано несколько случаев рвоты, диареи и/или пониженного питания, судорог и/или угнетения дыхания у новорожденных, матери которых принимали карбамазепин одновременно с другими противосудорожными препаратами (возможно, эти реакции представляют собой проявления у новорожденных синдрома отмены).
Перед назначением карбамазепина и в процессе лечения необходимо исследование функции печени, особенно у пациентов, в анамнезе которых имеются сведения о заболеваниях печени, а также у пациентов пожилого возраста. В случае усиления уже имевшихся нарушений функции печени или при появлении активного заболевания печени препарат следует немедленно отменить.
Перед началом лечения необходимо провести исследование картины крови (включая подсчет тромбоцитов, ретикулоцитов), уровня железа в сыворотке крови, общего анализа мочи, уровня мочевины в крови, электроэнцефалограмму, определение концентрации электролитов в сыворотке крови (и периодически во время лечения, т.к. возможно развитие гипонатриемии). Впоследствии эти показатели следует контролировать в течение первого месяца лечения еженедельно, а затем — ежемесячно.
В большинстве случаев преходящее или стойкое снижение числа тромбоцитов и/или лейкоцитов не являются предвестниками начала апластической анемии или агранулоцитоза. Тем не менее, перед началом лечения, а также периодически в процессе лечения следует проводить клинические анализы крови, включая подсчет числа тромбоцитов и, возможно, ретикулоцитов, а также определять уровень железа в сыворотке крови. Непрогрессирующая асимптоматическая лейкопения не требует отмены, однако лечение следует прекратить при появлении реакций гиперчувствительности или симптомов, предположительно свидетельствующих о развитии синдрома Стивенса-Джонсона или синдрома Лайелла. Слабо выраженные кожные реакции (изолированная макулезная или макуло-папулезная экзантема) обычно проходят в течение нескольких дней или недель даже при продолжении лечения или после снижения дозы препарата (пациент в это время должен находиться под пристальным наблюдением врача).
Следует принимать во внимание возможность активации латентно протекающих психозов, а у пациентов пожилого возраста — возможность развития дезориентации или психомоторного возбуждения.
Возможны нарушения мужской фертильности и/или нарушения сперматогенеза, однако взаимосвязь этих нарушений с приемом карбамазепина пока не установлена.
Возможно появление межменструальных кровотечений при одновременном применении пероральных контрацептивов. Карбамазепин может отрицательно повлиять на надежность пероральных контрацептивных препаратов, поэтому женщинам репродуктивного возраста в период лечения следует применять альтернативные методы предохранения от беременности. Карбамазепин должен применяться только под врачебным наблюдением.
Необходимо довести до сведения пациентов информацию о ранних признаках токсичности, а также о симптомах со стороны кожных покровов и печени. Пациента информируют о необходимости немедленно обратиться к врачу в случае появления таких нежелательных реакций, как лихорадка, боли в горле, сыпь, изъязвлении слизистой оболочки полости рта, беспричинное возникновение синяков, геморрагий в виде петехий или пурпуры.
Перед началом лечения рекомендуется провести офтальмологическое обследование, включая исследование глазного дна щелевой лампой и измерение внутриглазного давления. В случае назначения препарата пациентам с повышением внутриглазного давления требуется постоянный контроль этого показателя.
Больным с тяжелыми сердечно-сосудистыми заболеваниями, поражениями печени и почек, а также лицам пожилого возраста назначают более низкие дозы препарата.
Хотя взаимосвязь между дозой карбамазепина, его концентрацией и клинической эффективностью или переносимостью весьма незначительна, тем не менее, регулярное определение уровня карбамазепина может оказаться полезным в следующих ситуациях: при резком повышении частоты приступов; для того, чтобы проверить, принимает ли пациент препарат должным образом; во время беременности; при лечении детей или подростков; при подозрении на нарушения всасывания препарата; при подозрении на развитие токсических реакций в случае, если пациент принимает несколько лекарственных средств.
Во время лечения Финлепсином рекомендуется воздержаться от употребления алкоголя.
Влияние на способность к управлению транспортными средствами и механизмами
В период лечения необходимо воздерживаться от занятий потенциально опасными видами деятельности, требующих повышенной концентрации внимания и быстроты психомоторных реакций.
Передозировка
Симптомы: обычно отражают нарушения со стороны ЦНС, сердечно-сосудистой и дыхательной системы.
Со стороны ЦНС и органов чувств: угнетение функций ЦНС, дезориентация, сонливость, возбуждение, галлюцинации, кома, затуманенность зрения, невнятная речь, дизартрия, нистагм, атаксия, дискинезия, гиперрефлексия (в начале), гипорефлексия (позже), судороги, психомоторные расстройства, миоклонус, гипотермия, мидриаз.
Со стороны сердечно-сосудистой системы: тахикардия, снижение АД, иногда — повышение АД, нарушения внутрижелудочковой проводимости с расширением комплекса QRS, обмороки, остановка сердца.
Со стороны дыхательной системы: угнетение дыхания, отек легких.
Со стороны пищеварительной системы: тошнота и рвота, задержка эвакуации пищи из желудка, снижение моторики толстой кишки.
Со стороны мочевыделительной системы: задержка мочи, олигурия или анурия, задержка жидкости, гипонатриемия.
Лабораторные показатели: лейкоцитоз или лейкопения, гипонатриемия, возможен метаболический ацидоз, возможна гипергликемия и глюкозурия, повышение мышечной фракции КФК.
Лечение: специфический антидот отсутствует. Необходимо симптоматическое поддерживающее лечение в ОИТ, мониторирование функций сердца, температуры тела, корнеальных рефлексов, функций почек и мочевого пузыря, коррекция электролитных расстройств. Необходимо определение концентрации карбамазепина в плазме для подтверждения отравления этим средством и оценки степени передозировки, промывание желудка, назначение активированного угля. Поздняя эвакуация желудочного содержимого может привести к отсроченному всасыванию на 2 и 3 сутки и повторному появлению симптомов интоксикации в период выздоровления. Форсированный диурез, гемодиализ и перитонеальный диализ неэффективны, однако диализ показан при сочетании тяжелого отравления и почечной недостаточности. У маленьких детей может возникнуть потребность в гемотрансфузии.
Лекарственное взаимодействие
Одновременное назначение карбамазепина с ингибиторами CYP3A4 может привести к повышению его концентрации в плазме крови и развитию побочных реакций.
Совместное применение индукторов CYP3A4 может привести к ускорению метаболизма карбамазепина, снижению его концентрации в плазме крови и уменьшению терапевтического эффекта; напротив, их отмена может снижать скорость биотрансформации карбамазепина и приводить к повышению его концентрации.
Повышают концентрацию карбамазепина в плазме: верапамил, дилтиазем, фелодипин, декстропропоксифен, вилоксазин, флуоксетин, флувоксамин, циметидин, ацетазоламид, даназол, дезипрамин, никотинамид (у взрослых, только в высоких дозах), макролиды (эритромицин, джозамицин, кларитромицин, тролеандомицин), азолы (итраконазол, кетоконазол, флуконазол), терфенадин, лоратадин, изониазид, пропоксифен, грейпфрутовый сок, ингибиторы вирусной протеазы, используемые при терапии ВИЧ-инфекции (например, ритонавир) — требуется коррекция режима дозирования или мониторирование концентрации карбамазепина в плазме.
Фелбамат снижает концентрацию карбамазепина в плазме и повышает концентрацию карбамазепин-10,11-эпоксида, при этом возможно одновременное снижение концентрации в сыворотке фелбамата.
Концентрацию карбамазепина снижают фенобарбитал, фенитоин, примидон, метсуксимид, фенсуксимид, теофиллин, рифампицин, цисплатин, доксорубицин, возможно, клоназепам, вальпромид, вальпроевая кислота, окскарбазепин и растительные лекарственные средства, содержащие зверобой продырявленный (Hypericum perforatum).
Существует возможность вытеснения вальпроевой кислотой и примидоном карбамазепина из связи с белками плазмы и повышение концентрации фармакологически активного метаболита (карбамазепина-10,11-эпоксида). При сочетанном применении Финлепсина с вальпроевой кислотой в исключительных случаях может наступить кома или спутанность сознания.
Изотретиноин изменяет биодоступность и/или клиренс карбамазепина и карбамазепина-10,11-эпоксида (необходим мониторинг концентрации карбамазепина в плазме).
Карбамазепин может снизить концентрацию в плазме (уменьшить или даже полностью нивелировать эффекты), что может потребовать коррекцию доз следующих препаратов: клобазама, клоназепама, дигоксина этосуксимида, примидона, вальпроевой кислоты, алпразолама, ГКС (преднизолона, дексаметазона), циклоспорина, тетрациклинов (доксициклин), галоперидола, метадона, пероральных препаратов, содержащих эстрогены и/или прогестерон (необходим подбор альтернативных методов контрацепции), теофиллина, пероральных антикоагулянтов (варфарина, фенпрокумона, дикумарола), ламотриджина, топирамата, трициклических антидепрессантов (имипрамина, амитриптилина, нортриптилина, кломипрамина), клозапина, фелбамата, тиагабина, окскарбазепина, ингибиторов протеаз, применяемых при терапии ВИЧ-инфекции (индинавира, ритонавира, саквинавира), блокаторов кальциевых каналов (группа дигидропиридина, например фелодипин), итраконазола, левотироксина, мидазолама, оланзапина, празиквантела, рисперидона, трамадола, зипрасидона.
Существует возможность повышения или снижения уровня фенитоина в плазме крови на фоне карбамазепина и повышения уровня мефенитоина.
При одновременном применении карбамазепина и препаратов лития могут усиливаться нейротоксические влияния обоих активных веществ.
Тетрациклины могут ослаблять терапевтический эффект карбамазепина.
При совместном применении с парацетамолом повышается риск его токсического влияния на печень и снижается терапевтическая эффективность (ускорение метаболизма парацетамола).
Одновременное назначение карбамазепина с фенотиазином, пимозидом, тиоксантенами, молиндоном, галоперидолом, мапротилином, клозапином и трициклическими антидепрессантами приводит к усилению угнетающего действия на центральную нервную систему и ослаблению противосудорожного эффекта карбамазепина.
Ингибиторы МАО увеличивают риск развития гиперпиретических кризов, гипертонических кризов, судорог, смертельного исхода (перед назначением карбамазепина ингибиторы МАО должны быть отменены, как минимум, за 2 недели или, если позволяет клиническая ситуация, даже за больший срок).
Одновременное назначение с диуретиками (гидрохлоротиазид, фуросемид) может приводить к гипонатриемии, сопровождающейся клиническими проявлениями.
Ослабляет эффекты недеполяризующих миорелаксантов (панкурония). В случае применения такой комбинации может возникнуть необходимость повышения дозы миорелаксантов, при этом необходим тщательный мониторинг состояния пациента в связи с возможностью более быстрого прекращения действия миорелаксантов.
Карбамазепин снижает переносимость этанола.
Миелотоксические лекарственные препараты усиливают проявление гематотоксичности препарата.
Ускоряет метаболизм непрямых антикоагулянтов, гормональных контрацептивных препаратов, фолиевой кислоты, празиквантела, может усиливать элиминацию гормонов щитовидной железы.
Ускоряет метаболизм средств для наркоза (энфлурана, галотана, фторотана) и повышает риск развития гепатотоксических эффектов.
Усиливает образование нефротоксичных метаболитов метоксифлурана.
Усиливает гепатотоксическое действие изониазида.
Условия хранения препарата Финлепсин®
Список Б. Препарат следует хранить в недоступном для детей месте при температуре не выше 30°C.
Срок годности препарата Финлепсин®
Условия реализации
Препарат отпускается по рецепту.
Контакты для обращений
ТЕВА
(Израиль)

|
|
«Общество с ограниченной ответственностью «Тева» 115054 Москва, ул. Валовая, д. 35 |
Если вы хотите разместить ссылку на описание этого препарата — используйте данный код
Аналоги препарата
Зептол
(SUN PHARMACEUTICAL INDUSTRIES, Индия)
Карбамазепин
(АЛИУМ, Россия)
Карбамазепин
(ВЕЛФАРМ, Россия)
Карбамазепин
(ОБНОВЛЕНИЕ ПФК, Россия)
Карбамазепин
(МАРБИОФАРМ, Россия)
Карбамазепин
(ВАЛЕНТА ФАРМАЦЕВТИКА, Россия)
Карбамазепин
(РОЗФАРМ, Россия)
Карбамазепин
(ФП ОБОЛЕНСКОЕ, Россия)
Карбамазепин
(СИНТЕЗ, Россия)
Карбамазепин Авексим…
(АВЕКСИМА, Россия)
Все аналоги
Эпилептические припадки возникают, когда калий выходит из нервных клеток одновременно с попаданием в неё кальция и натрия. Возникает сбой импульсов, что провоцирует выделение нейромедиаторов. Одни активизируют приступ (глутамат), другие угнетают его (ГАМК). Антиэпилептические лекарства необходимы для того, чтобы правильно воздействовать на нейромедиаторы и привести в норму работу нейронов.
АЭП классифицируют на разные группы, исходя из механизма действия:
- натриевые и кальциевые блокаторы;
- блокаторы глутамата;
- стимуляторы ГАМК-рецепторов;
- препараты множественного действия.
Также существуют такие группы лекарств против эпилептических припадков:
- антиконвульсанты (противосудорожные);
- седативные (успокоительные);
- витаминные комплексы.
Все лекарственные средства выпускают в форме таблеток (капсул, гранул), сиропа (капель), порошков для раствора, инъекций. Каждая форма препаратов имеет разную биодоступность (скорость всасывания в кровь):
- Твёрдые (таблетки, капсулы). Бывают замедленными и немедленными. Первые используют чаще из-за отсутствия резкого роста концентрации активного вещества, что приводит к её быстрому снижению и уменьшению эффекта — так работают таблетки немедленного действия. Замедленный тип предпочтительнее из-за длительного сохранения эффекта, что позволяет максимально сократить количество приёмов лекарств.
- Растворимые. Гранулы можно растворять в воде или йогурте — такой способ употребления хорошо подходит маленьким детям или людям с нарушениями глотательной функции.
- Жидкие (капли, сиропы). Считаются самыми удобными для лечения детей и пожилых людей из-за лёгкости применения. Обычно в упаковке предусмотрены мерные приспособления (ложка, шприц).
- Инъекции. Незаменимы в срочных ситуациях благодаря высокой биодоступности, когда необходимо быстро снять острый приступ. Чаще применяются в стационаре или врачами скорой помощи.
Как принимать противосудорожные препараты?
Для получения ответа на этот вопрос надо понять, как действуют лекарства от эпилепсии. Противоэпилептические препараты подавляют возникновение патологической электрической активности в мозговых тканях, благодаря чему пациент больше не страдает приступами болезни. Препараты для лечения эпилепсии создают постоянную концентрацию действующего вещества в крови, поэтому рекомендуется принимать их регулярно в одно и тоже время. В большинстве случаев прием средства требуется 2 раза в сутки — в утренние и вечерние часы. Некоторые препараты разрешено принимать 1 раз в день.
Прекратить приступы можно только при помощи строгого соблюдения схемы лечения эпилепсии. Если пациент пропустил время приема таблетки, нужно сразу исправить ошибку. Не ждите следующего назначенного врачом времени приема и ни в коем случае не стоит использовать удвоенную дозу.
Список препаратов от эпилепсии и их виды
В рамках консервативного лечения этого заболевания используют следующие виды лекарств:
- противоэпилептические;
- седативные;
- обезболивающие;
- гормональные;
- ноотропные.
Также эпилептологи часто назначают пациентам витамины и минеральные добавки для нормализации работы центральной нервной системы. Полный список препаратов от эпилепсии включает как современные, так и проверенные средства с доказанной эффективностью.
Противосудорожные препараты
Антиконвульсанты помогают предупредить, ослабить или полностью снять эпилептический припадок. Противосудорожные средства блокируют возбуждение нервных клеток и активизируют ГАМК-рецепторы, которые угнетают возбуждение. Сегодня врачи назначают лекарства на основе таких активных компонентов:
- Вальпроат натрия (Вальпроевая кислота). Увеличивает количество ГАМК и стимулирует её активность.
- Диазепам. Это лекарственное средство из группы бензодиазепинов, подавляющее эпилептические приступы путем активации тормозных процессов в головном мозге. При длительном приеме может вызывать привыкание и когнитивные нарушения.
- Этосуксимид. Блокирует кальциевые и натриевые каналы, ослабляет действие глутамата.
- Карбамазепин, фенитоин. Уменьшают количество нейронов в натриевых каналах, снижают воздействие аминокислот и глутамата.
- Фенобарбитал, примидон. Ускоряют деятельность ГАМК-рецепторов в кальциевых каналах.
- Прегабалин. Препарат останавливает аномальную электрическую активность головного мозга. Подходит для лечения парциальных приступов. К побочным эффектам относят слабость, головокружение, сонливость и кожную сыпь.
- Ламотриджин, окскарбазепин, окскарбазепин. Снижают возбуждение натриевых нейронов и задерживают деятельность глутамата.
- Леветирацетам, топирамат. Обладают множественным действием на нервные клетки и нейромедиаторы.
- Тиагабин. Блокирует атаку ГАМК нейронами, увеличивает концентрацию полезных нейромедиаторов.
- Габапентин. Кроме активизации успокаивающих рецепторов, снимает боль и напряжение.
Седативные препараты
Эпилептикам часто выписывают успокоительные и снотворное — активные вещества таблеток и уколов помогают снять перенапряжение, успокоить нервную систему и ослабить действие импульсов, которые провоцируют припадки.
Обычно назначают:
- Валерьянку. Расслабляет мышцы, нормализует сердечный ритм, угнетает приступы.
- Буспирон. Препарат увеличивает концентрацию серотонина в головном мозге и снижает тревогу у пациентов с эпилепсией.
- Афобазол. Мягко воздействует на нервную систему, улучшает сон.
- Реланиум. Снимает тревожность, страхи, перевозбуждение.
- Тенотен. Снимает психоэмоциональные нагрузки, при этом не атрофирует мышцы.
- Антидепрессанты. Предотвращают состояние стресса, паники и депрессии, которые часто становятся причиной припадков.
- Бензодиазепины: феназепам, диазепам и другие. Увеличивают тормозящее действие ГАМК и тем самым снижают возбудимость отдельных участков коры головного мозга.
Витамины и минералы при эпилепсии
Витаминные и минеральные комплексы особенно необходимы маленьким детям или людям, придерживающихся кетогенной диеты. При эпилепсии у больного ограничено питание, что негативно сказывается на физическом и умственном развитии.
Какие витамины и минералы восстанавливают работу организма:
- Витамины группы B. Для здорового обмена веществ и энергии организм нуждается в фолиевой кислоте, B6 и B12 — они устраняют устойчивость к препаратам.
- Витамин D. У эпилептиков печень активно вырабатывает ферменты, которые вымывают витамин D из организма. Дефицит кальция угрожает остеопорозом.
- Витамин Е. Токоферолы действуют как антиоксиданты и защищают нейроны от повреждения.
- Антиоксиданты. Приём лекарств уменьшает количество селена, витаминов C и E, поэтому употребление антиоксидантов включают в медикаментозный курс.
- Магний. Необходим для поддержания баланса нейромедиаторов, а также для угнетения кальциевых каналов.
- Марганец. Добавки с этим микроэлементом требуются для нормализации активности нейронов.
- Мелатонин. Тормозит возбуждающие рецепторы и глутамат, помогает восстановить сон и биологический ритм жизни, придаёт сил и энергии.
- Таурин. Эта аминокислота, снижающая частоту возникновения приступов.
- Омега-3. Жирные кислоты незаменимы при эпилепсии благодаря противосудорожному эффекту. Большое количество жиров в крови стимулирует выработку кетона, который заменяет возбуждающую глюкозу, но не наносит вреда.
Другие препараты
- Обезболивающие. Эпилептический приступ может сопровождаться болью в голове, мышцах. Анальгетики устраняют болевой синдром, дополнительно оказывают противовоспалительный, сосудорасширяющий и успокаивающий эффект.
- Гормональные. Большинство гормонов, находящихся в избытке, провоцируют приступ, но некоторые из них (например, дексаметазон) купируют передачу импульсов.
- Ноотропные. Способствуют нормальной работе головного мозга, при этом подавляют активность нейромедиаторов.
Некоторые врачи в качестве профилактики и дополнительной стимуляции положительного эффекта от препаратов назначают БАДы.
Не рекомендуется самостоятельно выбирать биологические добавки — несмотря на растительное происхождение, определённые компоненты могут навредить.
Взаимодействие ПЭП между собой и другими препаратами.
Лекарства от эпилепсии у людей могут вызвать нежелательные реакции из-за неправильно подобранной комбинации. Симптомы лекарственного взаимодействия обусловлены изменением активности печеночных ферментов системы P450, отвечающих за метаболизм и элиминацию препаратов. Последствия одновременного приема двух несовместимых ПЭП ведут к увеличению концентрации активного компонента в крови. Чтоб избежать такого осложнения, нужно внимательно читать инструкцию и консультироваться у своего лечащего врача для правильного подбора схемы лечения. Если невролог все же назначил сразу два средства, влияющие на P450, потребуется коррекция дозировок.
Таблетки от приступов эпилепсии часто влияют на эффективность оральных контрацептивов. При их совместном применении лучше проконсультироваться у гинеколога.
Подробный список нежелательных взаимодействий указан в инструкции по применению конкретного лекарства.
Основной принцип лечения – максимум терапевтической эффективности при минимуме побочных эффектов. Перед началом назначения антиконвульсантов важно обговорить с пациентом строгое выполнение режима сна, нагрузок. Лечение начинают только после установления точного диагноза в соответствии с определением эпилепсии (ILAE, 2014 г. ). Препараты назначают в соответствии с формой эпилепсии и характером приступов.
Эффективность основных антиэпилептических препаратов при различных типах приступов)*
| Препараты/Характер приступов | Инфантильные спазмы | Абсанзы | Миоклонус | Первично-генерализованные судоржные | Фокальные и вторично-генерализованные |
|---|---|---|---|---|---|
|
Вальпроаты (конвулекс, депакин) |
+ |
++ |
++ |
+ |
+ |
|
Карбамазепин (тегретол) и окскарбазепин (трилептал) |
0 |
— |
— |
++ |
++ |
|
Топирамат (топамакс) |
+ |
+ |
+ |
++ |
++ |
|
Ламотриджин (ламиктал, ламитор) |
0 |
+ |
— |
+ |
+ |
|
Леветирацетам (кеппра) |
0 |
+ |
+ |
++ |
++ |
|
Зонизамид (зенегран) |
+ |
0 |
+ |
+ |
++ |
|
Лакосамид (вимпат) |
— |
— |
— |
+ |
++ |
|
Сукцинимиды (суксилеп) |
+ |
++ |
+ |
— |
— |
|
Вигабатрин (сабрил)** |
++ |
— |
— |
+ |
+ |
|
Фенобарбитал |
0 |
0 |
0 |
++ |
+ |
|
Фенитоин |
0 |
— |
— |
+ |
++ |
|
Бензодеазипины (клонозепам, клобазам**, нитразепам, диазепам) |
++ |
+ |
++ |
— |
+ |
* + + высокая эффективность
+ препарат эффективен
0 эффект минимален или отсутствует
— препарат противопоказан
** — препарат в России не зарегистрирован
К. Ю. Мухин, М. Б. Миронов, А. С. Петрухин. «эпилептические синдромы. Диагностика и терапия». Руководство для врачей. М. Системные решения. 2014. стр. 358
Назначение адекватной для данного типа приступа и синдрома эпилепсии терапии одним (монотерапия! ) из препаратов I ряда; лечение начинают с небольшой дозы (1/8 – 1/4 от предполагаемой суточной) и постепенно увеличивают ее до прекращения приступов или появления признаков передозировки. При недостаточном эффекте уточняется диагноз (с учетом типа приступов и формы эпилепсии – по классификациям Всемирной Противоэпилептической Лиги, 2014 г. ), проверяется регулярность приема препарата, а также достигнута ли максимально переносимая доза и определяется концентрация препарата в крови. Как правило, у 70% больных правильно подобранная монотерапия обеспечивает адекватный контроль припадков.
Препараты выбора при фокальных приступах с переходом в билатеральные тонико-клонические приступы или без — вальпроаты и карбамазепины. В целом, при фокальных приступах ряд препаратов (вальпроаты, карбамазепины, фенитоин, фенобарбитал) обладают достаточной эффективностью, однако фенобарбитал и фенитоин не являются препаратами выбора вследствие побочных явлений. При резистентности к карбамазепинам и вальпроатам или плохой переносимости их применяют новые противоэпилептические препараты (топирамат, леветирацетам, ламотриджин, окскарбазепин) в качестве дополнительной терапии или в монотерапии (если таковая предусмотрена инструкцией к конкретному препарату). Новые противоэпилептические препараты применяют в качестве монотерапии с начала лечения, если последние зарегистрированы для приема в качестве монотерапии и если на основании клинической картины заболевания врач считает это целесообразным.
При недиффиренцированных приступах следует применять препараты широкого спектра действия.
Только при неэффективности правильно подобранной монотерапии возможна политерапия. Как правило, политерапия целесообразна после не менее чем двух последовательных попыток применения препаратов в режиме монотерапии. При плохой переносимости первого назначенного в режиме монотерапии препарата вторая монотерапия обязательна. В то же время, при хорошей переносимости и неэффективности первого адекватно назначенного в режиме монотерапии препарата возможен переход на комбинированную терапию (два препарата). Длительное лечение двумя препаратами осуществляют исключительно при невозможности адекватной монотерапии. Лечение тремя препаратами целесообразно только при неэффективности терапии двумя адекватно подобранными препаратами.
Необходимо принимать во внимание возможно неблагоприятное взаимодействие препаратов.
Некоторые характеристики основных антиэпилептических препаратов
| Препарат свойства | Дозировки (мг/кг/сут) | Средние дозировки (мг/кг/сут) | Концентрация в плазме крови (мкг/мл) | Кратность приёма в сутки | Основные побочные эффекты |
|---|---|---|---|---|---|
|
Вальпроаты |
15–100 |
30 |
50–100 |
2–3 |
Алопеция, тошнота, прибавка веса, тромбоцитопения, тремор, дисменорея, токсический гепатит (крайне редко) |
|
Карбамазепин |
10–30 |
20 |
4–12 |
2–3 |
Диплопия, лейкопения, кожная сыпь. Возможность аггравации приступов (абсансы, миоклонус) |
|
Топирамат |
3–10 |
3–7 |
Не определяется |
2 |
Снижение веса, транзиторные когнитивные и речевые нарушения |
|
Леветирацетам |
20–60 |
30–40 |
Не определяется |
2 |
Возбудимость, нарушение сна |
|
Ламотриджин |
2–10 |
5 |
Не определяется |
2 |
Кожная сыпь (около 5% случаев), системная аллергическая реакция, головная боль. Возможность аггравации миоклонуса |
|
Суксилеп |
15–30 |
20–25 |
50–100 |
3 |
Икота, тошнота, понос, анорексия, сонливость, головная боль |
|
Вигабатрин |
50–150 |
100 |
Не определяется |
1–2 |
Сужение полей зрения, возбуждение, бессонница. Возможность аггравации приступов (абсансы, миоклонус) |
|
Фенобарбитал |
2–10 |
3–5 |
15–40 |
2 |
Сонливость, снижение внимания, снижение школьной успеваемости, гиперактивность, гипосексуальность |
|
Фенитоин |
3–10 |
4–6 |
10–30 |
2 |
Гиперплазия десен, гирсутизм, аменорея, агранулоцитоз, анемия, тремор, атаксия, полиневропатия, когнетивные нарушения, кожная сыпь, острая токсическая энцефалопатия (редко) |
|
Клоназепам |
0,05–0,15 |
0,1 |
Не определяется |
2–3 |
Сонливость, атаксия, возбуждение, психоз, гиперсаливация, нарушение дыхания, гипосексуальность |
|
Окскарбазепин |
20–40 |
30 |
Не определяется |
2 |
Такие же, как у карбамазепина, но реже и легче, гипонатриемия |
|
Зонизамид |
2–8 |
3–6 |
Не определяется |
2 |
Снижение аппетита и веса, редко — нефролитиаз |
|
Лакосамид |
200–400 мг/сут |
3–8* |
Не определяется |
2 |
Головокружение, брадикардия |
К. Ю. Мухин, М. Б. Миронов, А. С. Петрухин. «эпилептические синдромы. Диагностика и терапия». Руководство для врачей. М. Системные решения. 2014. стр. 360–361
Необходим учет интересов больного (баланс эффективности, побочных эффектов и стоимости препаратов).
При применении большинства традиционных препаратов желательно оценивать их концентрацию в крови, а при применении фенитоина – обязательно.
Резкая отмена противоэпилептические препаратов угрожает жизни пациентов.
Частота приема противоэпилептических препаратов обычно определяется их фармакокинетическими особенностями, в частности, T1/2 (период полураспада). Следует стремиться к минимально возможной при лечении конкретным препаратом частоте приема (не более 2 раз в день). Целесообразно применение пролонгированных форм вследствие стабильной концентрации в плазме крови или препаратов с 1–2-кратным применением. Время приема препарата определяется как особенностями заболевания (временем развития приступов и т. д. ), так и характеристиками препарата (в т. ч. побочными эффектами). Однако во избежание резких колебаний концентрации препарата в крови может быть предпочтительнее двукратный его прием через равные промежутки времени в течение суток.
Некоторые препараты, особенно в высоких дозах, нужно принимать 3 раза в сутки во избежание побочных эффектов. У детей метаболизм препаратов происходит быстрее, поэтому при лечении детей целесообразны более частый прием препаратов и применение более высоких (в расчете на 1 кг массы тела) доз. У пожилых пациентов снижен метаболизм ряда противоэпилептических препаратов. В сравнении со взрослыми пациентами молодого возраста аналогичные дозы препаратов создают более высокую их концентрацию в крови у пожилых, что обусловливает необходимость начала с малых доз и тщательного титрования дозы.
Принципы подбора и изменения дозы препаратов у взрослых
Вальпроевая кислота
Прием внутрь начиная с 250 — 300 мг/сутки с постепенным увеличением на 250–300 мг в 7 дней до прекращения приступов либо до появления трудно переносимых побочных эффектов. Поддерживающая доза составляет 1000—3000 мг/сутки (в три приема при назначении обычных форм, в один-два приема при назначении, что предпочтительно, ретардных форм (с пролонгированным высвобождением). Максимальная доза у взрослых — 3000 мг/сутки.
Габапентин
Титрование дозы начинают с 300 мг/сутки, второй день – 300 мг 2 раза в день, третий день – 3 раза в день по 300 мг. Производят увеличение дозы либо до прекращения приступов, либо до достижения максимально переносимой. У взрослых поддерживающая доза у взрослых составляет 900 – 3600 в день.
Карбамазепин
Титрование дозы начинают с 200 мг/сутки на ночь с постепенным увеличением на 200 мг в 5 дней до прекращения приступов, либо до возникновения побочных эффектов. Поддерживающая доза обычно 600—1200 мг/сут (в три приема при назначении обычных форм, в два приема при назначении пролонгированных форм). Максимальная доза у взрослых — 2000 мг/сут.
Ламотриджин
При монотерапии у взрослых начинают с 25 мг 1 раз в сутки в течение первых двух недель, 50 мг/сутки в течение 3–4 недель, с последующим повышением на 50 мг каждые 1–2 недели до достижения поддерживающей дозы у взрослых 100—200 (редко до 400 мг) в сутки в 2 приема.
Леветирацетам
Начальная доза – 500 мг 2 раза в сутки с увеличением на 500 мг/сутки каждые 2–4 недели (до достижения клинического эффекта или появления побочных эффектов). Суточная доза у взрослых – 1000 – 3000 мг/сутки в два приема.
Окскарбазепин
Начальная доза 600 мг/сутки в 2 приема. Дозировка может увеличиваться не более чем на 600 мг/сутки с недельными интервалами (до достижения клинического эффекта или появления трудно переносимых побочных эффектов). Средняя терапевтическая доза у взрослых – 900–2400 мг/сутки.
Топирамат
Начинают лечение с малых доз – с 25 мг на ночь в течение 1 недели. В дальнейшем дозу можно увеличивать на 25–50 мг с недельными интервалами и принимать ее в два приема. Дозу топирамата увеличивают до достижения клинического эффекта или появления побочных эффектов. У некоторых больных эффект может быть достигнут при приеме препарата раз в сутки. Таблетки не следует делить. Поддерживающая суточная доза у взрослых составляет от 200 мг до 500 мг/сутки в два приема.
Фенитоин
Принимают внутрь во время или после еды (во избежание раздражения слизистой желудка), сначала 117–234 мг/сутки в 3 приема, затем с постепенным медленным увеличением на 117 мг в месяц до достижения поддерживающей дозы 351 мг/сутки у взрослых (до достижения клинического эффекта или появления побочных эффектов).
Фенобарбитал
Принимают внутрь начиная с 90 мг в вечернее время или (во избежание резких изменений концентрации препарата в крови) два раза в день. Суточная доза у взрослых — 90—500 мг (до достижения клинического эффекта или появления побочных эффектов).
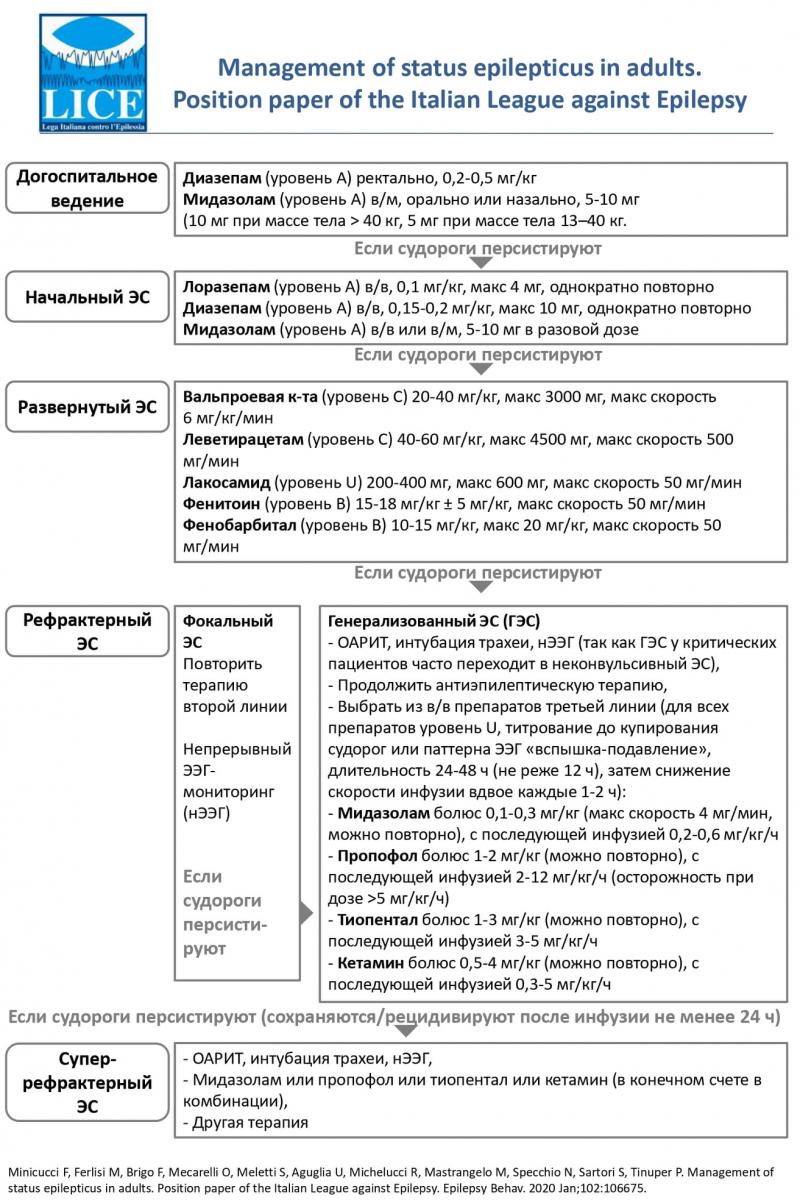
Особенности ведения взрослых пациентов в случае возникновения эпилептического статуса
Особенности приема противоэпилептических препаратов при беременности и кормлении грудью
Фокальная эпилепсия, за исключением редких случаев, не является противопоказанием для беременности и родов, желательно беременность планировать. Женщины должны быть информированы о возможности тератогенного действия противоэпилептических препаратов. Желательна подготовка к беременности, оптимизация противоэпилептической терапии (с учетом потенциально тератогенного действия препаратов) до ее наступления. Одним из препаратов с наименьшим тератогенным действием является ламотриджин. За месяц до планируемого зачатия и в течение первых 12 недель беременности на фоне приема противоэпилептических препаратов рекомендуется прием фолиевой кислоты (5 мг/сутки). Грудное вскармливание возможно при приеме большинства противоэпилептических препаратов в терапевтических дозах.
Особенности терапии у пожилых пациентов
Необходимо начинать лечение с малых доз и тщательного титрования дозы (из-за снижения метаболизма ряда противоэпилептические препаратов). Необходим учет взаимодействия препаратов между собой и с другими лекарствами (большинство противоэпилептических препаратов взаимно снижают концентрацию друг друга в сыворотке крови, исключения: при параллельном приеме вальпроатов и ламотриджина период полувыведения ламотриджина увеличивается до 60 ч, у габапентина, леветирацетама лекарственное взаимодействие с другими противоэпилептическими препаратами практически отсутствует).
Необходимо учитывать заболевания, вызвавшие фокальную эпилепсию, сопутствующую патологию, взаимодействие противоэпилептических препаратов с другими средствами, принимаемыми больным вследствие соматических расстройств, возможную гипоальбуминемию и возрастные изменения абсорбции лекарств.
Начальная доза противоэпилептических препаратов у пожилых должна быть на 30–50% уменьшена.
Следует учитывать возможность взаимодействия противоэпилептических препаратов и других препаратов, параллельно принимаемых пожилыми. Не следует назначать фенобарбитал, а также фенитоин из-за седативного влияния и индукции ферментов печени.
Необходимо помнить о возможности гипонатриемии и нарушении ритма сердца при применении карбамазепинов, тремора – при применении вальпроатов.
По возможности, у пожилых целесообразно применение новых противоэпилептических препаратов – ламотриджина, леветирацетама, окскарбазепина и др.
Требования к режиму труда, отдыха, лечения или реабилитации
Необходим полноценный ночной сон (не менее 8 ч), противопоказана работа, при которой развитие приступа у больного может угрожать жизни или безопасности самого больного или окружающих (на высоте, около открытого огня, вождение автотранспорта (при сохранении припадков), около движущихся механизмов).
Требования к диетическим назначениям и ограничениям
Алкоголь может провоцировать эпилептические приступы, может вызвать симптомы передозировки противоэпилептических средств из-за взаимодействия с противоэпилептическими препаратами. Его необходимо исключить.
Специальных требований к диете нет.
Фармакорезистентность — продолжение приступов, несмотря на адекватное противоэпилептическое лечение, включая комбинированную терапию минимум двумя препаратами, содержание которых в плазме соответствует или превышает необходимый терапевтический уровень – требует дополнительного обследования больного и решения вопроса о хирургическом лечении эпилепсии. У больных, резистентных к консервативному лечению (не более 10–15% всех больных) рассматривается вопрос о хирургическом лечении. Под хирургическим лечением эпилепсии понимается любое нейрохирургическое вмешательство, первичной целью которого является уменьшение выраженности эпилепсии.
Результаты хирургического лечения зависят от правильности выбора пациентов, поэтому необходимо использовать строгий протокол для отбора больных. Если пациенту не показано хирургическое лечение, то необходимо рассмотрение других методов лечения, например, стимуляции n.vagus.
У больного должны быть определены показания для проведения хирургического лечения:
- Должен быть установлен диагноз эпилепсии, тип приступов согласно Международной Классификации эпилепсийи эпилептических припадков (ILAE 2014 г. ).
- Частота и тяжесть приступов должны негативно отражаться на социальной адаптации пациента (в значительной мере мешать пациенту нормально обучаться в школе, препятствовать его семейной или професcиональной жизни).
- Должна быть задокументировна история течения эпилепсии на фоне коррекции медикаментозной терапии с мониторированиемпротивоэпилептических препаратов в крови.
- Должна быть установлена фармакорезистентность эпилепсии с использованием адекватно подобранного противоэпилептического лечения в предельно допустимых дозах с максимально переносимыми побочными эффектами.
- Должна быть четко установленная локализация очага эпилептической активности с помощью современных средств нейрофизиологии (электроэнцефалограмма со скальповыми электродами, видео-ЭЭГ мониторинг, электроэнцефалограмма со сфеноидальными электродами при необходимости, электроэнцефалограмма с использованием внутричерепных методов регистрации при необходимости) и нейроимиджинга (магнитно-резонансная томография с саггитальными, фронтальными, коронарными срезами).
- Планируемое оперативное вмешательство не должно захватывать области, отвечающие за витальные или особенно важные функции (например, речь). Это, возможно, установить при использовании одного или нескольких следующих методов: специальное нейропсихологические обследование, одиночная позитронно-эмиссионная компьютерная томография (SPECT) и позитронно-эмиссионная томография (РЭТ). У некоторых пациентов может быть необходима временная инактивация ограниченных областей мозга фармакологическими средствами (интракаротидный селективный амобарбиталовый тест или тест Wada).
- Должна быть произведена оценка психиатрического состояния пациента с использованием соответствующих признанных методик. Все пациенты проходят стандартное полное нейропсихологическое исследование. Исследуются особенности поведения, наличиепсихопатологических изменений, амнестических синдромов.
- Кроме того, продолжительность болезни должна быть не менее двух лет. Нет никаких строгих возрастных пределов для возможного оперативного лечения, но обычно оперируются пациенты в возрасте от 1 до 60 лет. Пациенты вне этой возрастной группы – исключение.
Противопоказания для проведения оперативного лечения:
- наличие психоза;
- глубокое слабоумие;
- наличие «псевдоэпилептических» приступов;
- негативное отношение к приему антиконвульсантов.
Прогноз эпилепсии определяется степенью тяжести заболевания. Больные с хорошим эффектом от медикаментозной терапии (ремиссия или уменьшение количества припадков) имеют удовлетворительный прогноз. У больных с малоэффективной и неэффективной медикаментозной терапией прогноз намного менее благоприятный.
К неблагоприятным факторам прогноза относят:
- частые (резистентные к терапии) полиморфные эпилептические приступы;
- наличие структурных очагов в головном мозге и корковая локализация эпилептогенного очага;
- плохая переносимость противоэпилептических препаратов;
- грубые интеллектуально-мнестические расстройства, которые не позволяют больному самостоятельно контролировать режим приема и дозы противоэпилептических препаратов.
Улучшение прогноза возможно при соблюдении регулярности приема противоэпилептических препаратов.
Библиография
- Сайт Международной противоэпилептической лиги (ILAE), онлайн-справочник по диагностике эпилепсии EpilepsyDiagnosis.org https://www.epilepsydiagnosis.org/ (самостоятельный перевод с английского).
- Протокол ведения больных «Эпилепсия» Министерство здравоохранения и социального развития Российской Федерации, 14 января 2005 г.
- К. Ю. Мухин, М. Б. Миронов, А. С. Петрухин. «Эпилептические синдромы. Диагностика и терапия». Руководство для врачей. М. Системные решения. 2014.
- Авакян Г. Н. Блинов Д. В. Лебедева А. В. Бурд С. Г. Авакян Г. Г. Классификация эпилепсии Международной Противоэпилептической Лиги: пересмотр и обновление 2017 года. Эпилепсия и пароксизмальные состояния. 2017; 9 (1): 6–25. DOI: 10.17749/2077–8333.2017.9. 1.006–025.
- Мухин К. Ю. Определение и классификация эпилепсии. Проект Классификации эпилептических приступов 2016 года. Русский журнал детской неврологии 2017; 1(12): 8–20. DOI: 10.17650/2073–8803–2017–12–1–08–20.
- Е. Д. Белоусова, Н. Н. Заваденко, А. А. Холин, А. А. Шарков. Новые международные классификации эпилепсий и эпилептических приступов Международной лиги по борьбе с эпилепсией (2017) Журнал неврологии и психиатрии; 2017 (7): 99–106.https://doi.org/10.17116/jnevro20171177199–106.

ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ВОЗМОЖНЫ ПОБОЧНЫЕ ЭФФЕКТЫ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА.Эпилепсия
Автор статьи
Подойницына Алёна Андреевна
,
Диплом о фармацевтическом образовании: 105924 3510722 рег. номер 31917
Все авторы
Содержание статьи
- Кеппра: действующее вещество
- Кеппра: состав
- Кеппра РЛС
- Кеппра: дозировка
- Кеппра: побочные эффекты
- Кеппра: передозировка
- Кеппра: совместимость с алкоголем
- Кеппра: противопоказания
- Краткое содержание
- Задайте вопрос эксперту по теме статьи
Эпилепсия относится к распространенным неврологическим заболеваниям: от нее страдают более 50 миллионов человек в мире. Представляет собой хроническую болезнь головного мозга, возникающую из-за избыточной электрической активности клеток различных участков мозга. Развивается в любом возрасте. Сопровождается повторяющимися судорожными припадками и потерей сознания. Формы припадков очень разные: от незначительных провалов в памяти, мышечных спазмов до тяжелых, продолжительных конвульсий.
По оценкам ВОЗ 70% людей с эпилепсией могут жить без приступов болезни, если им обеспечены своевременные диагностика и лечение. Болезнь лечат медикаментозными и хирургическими методами. Так как у эпилепсии более 50 форм с разным механизмом развития, то необходимы препараты, воздействующие на разные рецепторы головного мозга.
Провизор рассказывает о противоэпилептическом препарате Кеппра: какое действующее вещество входит в состав, какие у него лекарственные формы и дозировки, какие могут быть побочные эффекты.
Кеппра: действующее вещество
У препарата Кеппра МНН (международное непатентованное наименование) — леветирацетам. Действие активного вещества связано с несколькими каналами передачи импульсов нейронами в головном мозге, но сам механизм пока изучен не полностью.
Доказано, что леветирацетам оказывает противосудорожное действие как при парциальных (кратковременных непроизвольных судорогах в какой-либо части тела), так и при генерализованных припадках (судорогах по всему телу).
Применяют Кеппру для лечения эпилепсии у взрослых и детей:
- в качестве монотерапии в случае впервые установленной эпилепсии (с 16 лет)
- в комплексной терапии парциальных припадков (у детей с 1 месяца)
- при судорогах и судорожных припадках у пациентов с миоклонической ювенильной и идиопатической генерализованной эпилепсией (с 12 лет)
Кеппра: состав
Действующее вещество препарата Кеппра – леветирацетам. Активное соединение относится к группе противоэпилептических средств. Состав вспомогательных компонентов медикамента фармакологически нейтрален.
Кеппра РЛС
Согласно РЛС (Регистру лекарственных средств) Кеппра относится к группе противоэпилептических средств. Препарат отпускается по рецепту врача. Входит в российский Перечень жизненно необходимых и важнейших лекарственных препаратов (ЖНВЛП).
Кеппра: дозировка
Выпускают препарат в следующих лекарственных формах и дозировках:
- таблетки Кеппра 250 мг, покрытые пленочной оболочкой (голубого цвета)
- таблетки Кеппра 500 мг, покрытые пленочной оболочкой (желтого цвета)
- таблетки Кеппра 1000 мг, покрытые пленочной оболочкой (белого цвета)
- Кеппра концентрат для приготовления инфузий во флаконах 100 мг/мл 5 мл
- Кеппра раствор для приема внутрь, 100 мг/мл 300 мл (иногда пациенты спрашивают лекарство Кеппра сироп, подразумевая именно этот раствор)
Суточная доза Кеппры делится пополам на два приема. Максимальная суточная дозировка для взрослых 3000 мг, средняя —1000 мг. В зависимости от клинической картины и переносимости лекарства врач может снижать или повышать дозы (250-500 мг дважды в сутки) каждые 2-4 недели.
Детям старше 1 месяца и подросткам до 17 лет с весом менее 50 кг подходящую лекарственную форму и дозировку подбирает врач. Он учитывает массу тела ребенка, возраст и необходимую терапевтическую дозу.
Детские дозировки в возрасте старше 1 месяца и до полугода составляют 14-42 мг/кг, старше 6 месяцев — 20-60 мг/кг в сутки, также поделенные на два приема. При любой форме эпилепсии необходимо назначать минимальную эффективную дозу. Для младенцев применяют лекарственную форму в виде раствора для приема внутрь. Дозируют раствор с помощью мерных шприцев, входящих в комплект упаковки. Раствор Кеппры можно разводить в воде и давать из бутылочки.
Лекарственную форму Кеппра таблетки назначают взрослым и детям старше 6 лет
Раствор для инфузий применяют после 4 лет как временную альтернативу, когда нет возможности перорального приема Кеппры.
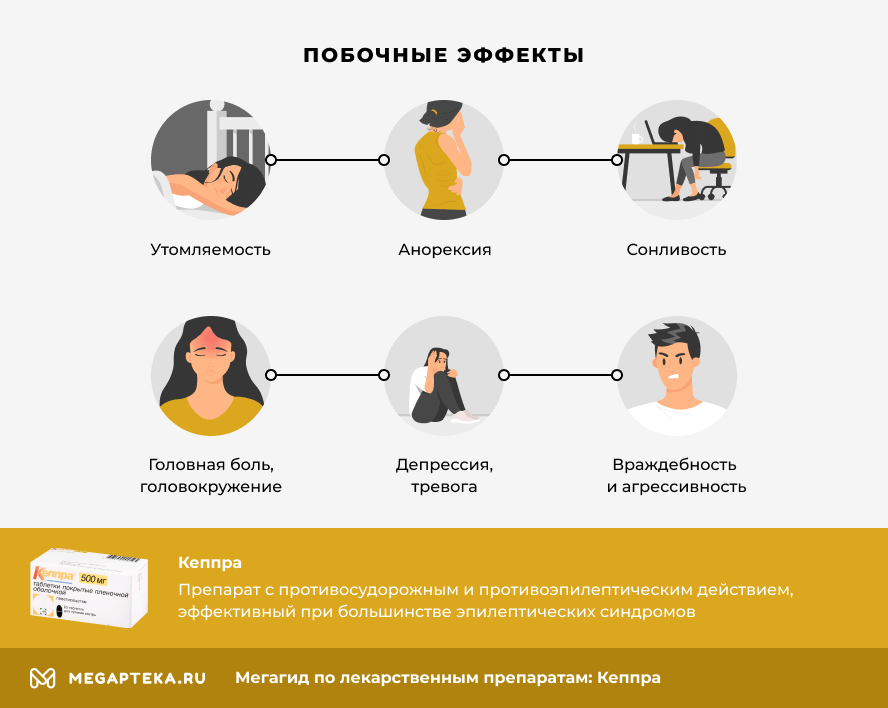
Кеппра: побочные эффекты
На основе клинических и постмаркетинговых исследований были выявлены самые частые побочные эффекты препарата:
- назофарингит
- сонливость
- головная боль, головокружение
- утомляемость
Кроме них, часто проявляются такие побочные реакции, как:
- анорексия
- депрессия, тревога
- враждебность и агрессивность
- бессонница
- нервозность, раздражительность
- судороги, нарушения равновесия, тремор, летаргия, вертиго
- кашель
- боль в животе, диспепсия, диарея
- тошнота, рвота
- сыпь
- усталость
У детей проявления и частота побочных реакций сопоставима с таковыми у взрослых пациентов.
Кеппра: передозировка
При превышении допустимых доз таблеток Кеппра может развиваться передозировка, которая сопровождается сонливостью, ажиотажем, тревожностью, агрессивностью, угнетением сознания и дыхания, а в тяжелых случаях – комой. Рекомендуется строго придерживаться выписанных дозировок, а при ухудшении состояния обратиться за медицинской помощью.
Кеппра: совместимость с алкоголем
В инструкции по применению препарата Кеппра сказано, что данных по взаимодействию действующего вещества леветирацетама с алкоголем нет. Для эффективного лечения и снижения риска побочных реакций врачи рекомендуют отказаться от спиртных напитков во время терапии.
Кеппра: противопоказания
Кеппра противопоказана при гиперчувствительности к леветирацетаму или другим производным пирролидона, а также к любым компонентам препарата.
Краткое содержание
- МНН действующего вещества препарата Кеппра — леветирацетам. Это вещество с противосудорожным и противоэпилептическим действием, эффективное при большинстве эпилептических синдромов.
- Только врач может назначить препарат и подобрать дозировку. Для детей старше месяца и до 6 лет применяют раствор Кеппры для приема внутрь, для детей старше 6 лет и взрослых — таблетки Кеппры. Раствор для инфузий используют в случаях, когда пациент не в состоянии принимать пероральные лекарства.
- Побочные эффекты Кеппры, проявляющиеся очень часто: головная боль, головокружение, сонливость, утомляемость, назофарингит.
Задайте вопрос эксперту по теме статьи
Остались вопросы? Задайте их в комментариях ниже – наши эксперты ответят вам. Там же вы можете поделиться своим опытом с другими читателями Мегасоветов.
Поделиться мегасоветом
Понравилась статья? Расскажите маме, папе, бабушке и тете Гале из третьего подъезда
Препараты от эпилепсии относятся к фармацевтической группе лекарств, использующихся при терапии данного заболевания. Они позволяют контролировать эпилептические приступы, нормализуя электрическую активность мозга.
Что такое эпилепсия
Состояние, при котором у человека происходит больше двух повторяющихся эпилептических приступа, называется эпилепсией. Приступы в этом случае не имеют четко определяемых причин. Они вызываются аномально-избыточными разрядами нейронов головного мозга. В результате этого происходят внезапные патологические транзиторные феномены. Это могут быть симптомы чувствительного, психического, двигательного, вегетативного типа, изменения в сознании.
Эпилептические приступы могут также провоцироваться вполне объективными причинами в виде опухоли мозга, черепно-мозговыми травмами. В этом случае у человека необязательно есть эпилепсия.
Типы препаратов от эпилепсии
Противосудорожные препараты от эпилепсии (ПЭП) являются основным способом лечения болезни. Их назначают не только взрослым, но и детям. Эффективность данных лекарственных средств составляет около 70 % (данные ВОЗ). Они помогают контролировать приступы, в значительной мере снижать их интенсивность и частоту.
Фармацевтические вещества, входящие в состав ПЭП, предназначены для понижения возбудимости нейронов в головном мозге, снятию мышечных судорог. Они не способствуют устранению самой причины заболевания. Их роль заключается в контроле над болезненными проявлениями. Благодаря приему соответствующих лекарств, у человека появляется реальный шанс вести полноценный образ жизни.
Перечень наиболее распространенных ПЭП:
| Наименование препарата | Показания к применению | Возможные побочные эффекты |
| Бриварацетам (Бривиак) | Эпилептические приступы фокального типа у взрослых (старше 16 лет) | Сонливость, усталость, головокружение, тошнота |
| Вальпроевая кислота – вальпроат, (Депакот, Депакин) | Лечение (кратковременное) всех видов припадков, эпистатуса | Депрессия, усталость, тошнота, отсутствие аппетита. Дети – слюнотечение, гиперактивность |
| Зонисамид (Зонегран) | Приступы фокального типа, генерализованные, миоклонические | Сонливость, головная боль, головокружение, кожные высыпания, образование камней в почках |
| Каннабидиол (Эпидиолекс) | Назначают для терапии тяжелых форм эпилепсии – синдром Драве, Леннокса-Гасто и других | Нарушения сна, повышение аппетита, тошнота, диарея |
| Карбамазепин (Тегретол, Карбатрил) | Генерализованные тонико-клонические приступы фокального типа | Усталость, головокружение, снижение зрения, тошнота, сыпь |
| Лакосамид (Вимпат) | Фокальные приступы у взрослых пациентов | Тошнота, головная боль, рвота |
| Ламотриджин (Ламиктал) | Генерализованные фокального типа, некоторые смешанные эпилептические приступы | Бессонница, сыпь, тошнота |
| Леветирацетам (Кеппра) | Первичные генерализованные и миоклонические приступы | Усталость, слабость, расстройства поведения |
| Окскарбазепин (Окстеллар ЕксЭр, Трилептал,) | Фокальные припадки | Головокружение, сонливость, головная боль, двоение в глазах, нарушение равновесия |
| Перампанел (Фикомпа) | Фокальные и первичные генерализованные тонико-клонические приступы у пациентов старше 12 лет | Изменения поведения (агрессия, беспокойство, эйфория, возбуждение) |
| Прегабалин (Лирика) | Фокальные припадки и невропатические боли | Головокружение, сонливость, сухость во рту, нарушение концентрации внимания, повышение веса, отеки |
| Тиагабин (Габитрил) | Фокальные припадки | Головокружение, усталость, слабость, раздражительность, беспокойство |
| Топирамат (Топомакс) | Фокальные или генерализованные тонико-клонические припадки | Сонливость, головокружение, проблемы с речью и памятью, потеря веса |
| Фелбамат (Фелбатол) | Фокальные генерализованные приступы при синдроме Леннокса-Гасто, используется редко при неэффективности других лекарственных средств | Потеря аппетита и веса, бессонница, головная боль, депрессия, возможен отказ печени, костного мозга, требуется регулярно проходить медицинское обследование |
| Фенитоин (Дилантин) | Фокальные, тонико-клонические приступы | Головокружение, усталость, прыщи, сыпь, длительное применении приводит к истончению костей |
| Фенобарбитал | Применяют для лечения любых форм эпилепсии | Сонливость, расстройства поведения |
| Эсликарбазепин (Аптиом) | Абсансы | Головокружение, тошнота, нарушения зрения, тремор, усталость |
| Этосуксимид (Заронтин) | Фокальные эпилептические приступы у пациентов старше 16 лет | Тошнота, ухудшение аппетита, потеря веса |
На данный момент врачами используется больше 30 противоэпилептических препаратов, обладающих разными принципами действия. Каждая форма заболевания требует подбора соответствующего лекарства. Только таким способом можно найти наиболее эффективное лекарство. Различия между препаратами заключаются в индивидуальном механизме воздействия при развитии приступа в головном мозге.
Стоимость ПЭП значительно отличается. На разработку новых препаратов требуется много времени и финансовых вложений. По этой причине противоэпилептические лекарственные средства нового поколения, применение которых началось недавно, будут значительно дороже традиционных.
Как подобрать подходящее лекарство от эпилепсии?
Препарат с максимальной эффективностью воздействия подбирает только эпилептолог или невролог. Перед этим обязательно проводится комплексное обследование пациента. Оно может включать:
- Анализ крови – общий, биохимический;
- Анализ мочи;
- Электроэнцефалографию (ЭЭГ);
- Позитронно-эмиссионную томографию (ПЭТ);
- Магнитно-резонансную томографию головного мозга (МРТ).
По результатам исследований подбирают лекарственное средство, которое в минимальной дозе помогает держать под контролем приступы. Также важно, чтобы оно имело наименьшее число побочных эффектов.
Перед назначением препарата врач учитывает:
- Форму заболевания;
- Тип и частоту эпилептических приступов;
- Риск рецидива болезни;
- Возможность возникновения побочных эффектов.
Важную роль также играет возраст пациента, его образ жизни.
Если правильно назначенное средство не дает возможности полностью контролировать приступ, то врач выписывает еще один препарат. Но когда не помогают два противосудорожных лекарства, можно обратиться к другому неврологу, пройти дополнительное обследование.
Как принимать препараты при эпилепсии
ПЭП требуется принимать ежедневно. От этого зависит их концентрация в крови и эффективность контроля приступов. Чаще всего прием таблеток разбивают на два раза – утром и вечером. Отдельные виды лекарств назначаются только раз в день.
Стоит учитывать, что максимальная эффективность ПЭП наступает не раньше, чем через 1-2 месяца при регулярном приеме. За это время активные вещества в достаточном количестве накапливаются в организме человека. Но нежелательно самостоятельно отказываться от лекарства, если вы думаете, что оно не помогает. Для замены препарата обязательно получите консультацию лечащего врача.
Каждое противоэпилептическое средства не одинаково действует на разных людей. У одних оно позволит полностью контролировать приступы, а для других будет неэффективно, могут возникнуть побочные проблемы.
Что нужно знать о дженериках и оригинальных препаратах
Лекарственные препараты от эпилепсии могут быть оригинальными или дженериками – копиями оригиналов. Одна фармацевтическая компания разрабатывает и патентует ПЭП. Другая на этой основе создает идентичный препарат.
Отличия дженериков от оригинальных лекарств:
- Чаще всего они дешевле, так как отсутствуют затраты на исследования, разработку.
- Состав таких лекарств может не полностью копировать исходный.
- Недобросовестные производители нередко закупают более дешевые компоненты.
- Отдельные составляющие могут вызывать больше побочных эффектов, аллергию.
- Иногда доля действующего вещества в дженерике меньше.
Не стоит переходить на копию ПЭП без консультации с лечащим врачом. В противном случае достигнутый при помощи оригинального препарата результат можно быстро свести к нулю. Если у пациента трудно контролируемая форма заболевания, принимается одновременно несколько лекарств, то переход на дженерики может оказать отрицательное влияние на организм.
Во время приема копий ПЭП стоит периодически сдавать анализ крови. Это позволит контролировать уровень активного вещества в организме. При возникновении отклонений от нормы необходимо возвратиться к приему оригинального лекарственного средства.
Принимать дженерики необходимо одной и той же компании-производителя. Внешний вид таблеток не должен отличаться от приобретаемых постоянно.
Побочные эффекты противоэпилептических препаратов, и как с ними бороться
Как и все лекарства, препараты, применяемые для лечения эпилепсии, наносят и вред здоровью. К наиболее часто встречающимся побочным эффектам от принятия противоэпилептических лекарственных средств можно отнести возникновение:
- Головокружения, нарушения равновесия, головных болей;
- Тошноты, рвоты, диареи, сухости во рту;
- Постоянной сонливости, нарушений сна;
- Быстрой усталости;
- Состояния депрессии;
- Тремора;
- Снижения концентрации;
- Расстройства поведения в виде раздражительности, агрессивности, возбуждения, эйфории, беспокойства;
- Кожной сыпи, прыщей.
Пациенты также могут столкнуться с проблемой выпадения волос, повышенным/пониженным аппетитом, быстрым набором/потерей веса, отеками. Отдельные лекарства повышают риск образования камней в почках, могут повлиять на снижение зрения, появления двоения в глазах. Иногда возникают проблемы с речью, ухудшается память. У маленьких пациентов от некоторых препаратов наблюдается усиление слюноотделения, повышенная активность.
Побочные эффекты у пациентов могут возникнуть при быстром увеличении дозировки лекарства. Действующее вещество в крови накапливается слишком быстро. В этом случае часто достаточно откорректировать прием лекарства и поднимать дозу медленнее. Риск возникновения побочных эффектов снизится.
Если возникли проблемы, связанные с непереносимостью заболевшим именно конкретного препарата, то врач его заменяет или снижает дозу. Здесь многое зависит от индивидуальных особенностей организма пациента.
Большая часть побочных эффектов обратима. И после корректировки дозы, смене лекарства они исчезают. Препараты, имеющие необратимые последствия, назначаются в редких случаях. Обычно это очень тяжелые формы эпилепсии, когда лечение ведется в условиях стационара.
Когда прекращают медикаментозное лечение?
Наличие эпилепсии – это необязательный прием лекарственных препаратов всю оставшуюся жизнь. По данным исследований около 70 % детей, 60 % взрослых через некоторое время смогут полностью отказаться от лечения.
В каких случаях это может произойти:
- У пациента было менее 5 приступов перед началом лечения.
- Эпилептические приступы полностью контролируются одним препаратом.
- Продолжительность ремиссии – взрослых от 2 до 5 лет, детей от 1 до 2 лет.
- Результаты комплексной диагностики в норме.
На возможность отмены приема противоэпилептических средств во многом влияет возраст пациента, форма заболевания. Решение здесь должен принимать только лечащий врач.
Что делать, когда препараты не эффективны
Иногда лекарственные средства не оказывают должного эффекта. Чаще это происходит по следующим причинам:
- Неправильное определение формы заболевания, типа эпилептического приступа;
- Неверный подбор способа лечения, дозировки препарата;
- Не соблюдение пациентом режима терапии.
Устойчивость к любым ПЭП наблюдается у примерно 35 % заболевших. Продолжающиеся приступы требуют других подходов к лечению. В таких случаях эпилепсию лечат хирургическим путем, нейростимуляцией. Также пациентам могут назначить кетогенную диету, препараты, содержащие медицинский каннабис и обогащенные CBD.
Фармакология трёх поколений противоэпилептических препаратов — от фенобарбитала до зонисамида
Эпилепсия — распространённое и часто тяжёлое заболевание, которым, по данным ВОЗ, страдает более 50 млн человек во всём мире. Каждый год регистрируется до 134 новых случаев на 1000 человек, поэтому актуальность противоэпилептических препаратов (ПЭП) остаётся высокой [1]. Вспомним их фармакологические свойства и особенности.
Классификация противоэпилептических средств
Терапия эпилепсии является симптоматической: современные препараты от эпилепсии подавляют судороги, но ни эффективная профилактика, ни этиотропное лечение этого заболевания на сегодня не доступны.
Действие ПЭП может быть направлено на предупреждение возникновения и распространения патологической импульсации в головном мозге и подавление процессов возбуждения или усиление процессов торможения в головном мозге.
Большинство ПЭП имеют несколько путей воздействия на очаг патологической электрической активности в головном мозге. В зависимости от механизма действия выделяют несколько подгрупп противоэпилептических средств [2, 3]:
- ГАМК-ергические препараты: барбитураты, бензодиазепины, вальпроаты.
- Блокаторы Ca2+ каналов: габапентин, прегабалин, сукцинимиды.
- Блокаторы Na+ каналов: иминостильбены и производные гидантоина (карбамазепин, окскарбазепин, фенитоин, ламотриджин.
- Ингибиторы возбуждающих аминокислот, блокаторы Na+ и Са2+ каналов.
- Препараты, купирующие эпилептический статус: диазепам, клоназепам, лоразепам, фенобарбитал, фенитоин, средства для наркоза.
- Новые противоэпилептические препараты (разного механизма действия).
Кроме того, на основании особенностей фармакокинетики и фармакодинамики ПЭП, а также с учётом их влияния на активность микросомальных ферментов печени выделяют 3 поколения препаратов [2, 3]:
- I поколение — фенобарбитал, фенитоин, карбамазепин, вальпроевая кислота;
- II поколение — ламотриджин, леветирацетам, окскарбазепин, диазепам, лоразепам, клоназепам, габапентин, тиагабин, этосуксимид, топирамат;
- III поколение — бриварацетам, эсликарбазепин, клобазам, вигабатрин, зонисамид, лакосамид, прегабалин, перампанел, руфинамид.
Основные механизмы действия ПЭП
Противосудорожные препараты направлены на подавление разрядов из эпилептогенного очага и их распространение без существенного влияния на физиологическую нервную активность. Они действуют по одному из пяти различных механизмов.
Как правило, для лечения эпилепсии применяют несколько противосудорожных средств из разных классов, чтобы достигать более чем одной контрольной точки и обеспечивать синергический эффект.
Снижение электрической возбудимости — так работают фенитоин, карбамазепин, ламотриджин, лакозамид. Эти препараты снижают проницаемость клеточной мембраны для ионов, особенно быстрых потенциалзависимых натриевых каналов, отвечающих за входящий ток, который генерирует потенциал действия. Блокада рецепторов обычно частичная: блокируются только многократно активирующиеся клетки. Ещё один путь снижения деполяризации нейронов заключается в активировании калиевых каналов Кv7. Так работает новый ПЭП ретигабин [4].
Снижение высвобождения синаптических пузырьков (везикул) — габапентин, прегабалин, леветирацетам, этосуксимид. Для высвобождения синаптических пузырьков необходима активация кальциевого канала, поэтому блокаторы кальциевых каналов могут действовать за счёт уменьшения синаптической передачи и блокирования распространения активности. Кроме того, блокада кальциевого канала может уменьшить эксайтоксичность — патологический процесс, при котором повторяющаяся деполяризация нейронов приводит к проникновению в них кальция, вследствие чего клетка погибает. Габапентин и прегабалин специфичны для высоковольтных кальциевых каналов закрытого типа P/Q, в то время как этосуксимид специфичен для низкопотенциальных кальциевых каналов Т-типа. Леветирацетам уникальным образом ингибирует белок синаптических везикул 2А (SV2A), уменьшая рециркуляцию синаптических пузырьков [4].
Повышение ГАМК-ергической трансмиссии — этот механизм действия характерен для бензодиазепинов, фенобарбитала, вигабатрина, тиагабина. При повышении уровня ГАМК — ведущего тормозного медиатора головного мозга — увеличивается проницаемость для ионов хлора, что вторично снижает возбудимость клеток. Бензодиазепины и барбитураты активируют рецептор ГАМК через специфические рецепторы [4].
Ингибирование возбуждающих нейротрансмиттеров, например, глутамата — топирамат, фелбамат. Ингибирование глутамата останавливает возбуждение нейронов на короткое время, а также эксайтотоксичность и гибель клеток в долгосрочной перспективе [4].
Другие механизмы действия, например, в случае с лакосамидом, который, помимо ингибирования проводимости натриевых каналов, нацелен на нейрональный белок CRMP2 [4].
Рассмотрим некоторые противоэпилептические средства подробней.
ГАМК-ергические препараты
Барбитураты. Одни из первых эффективных ПЭП, которые стали доступными в клинической практике. Препараты этой группы связываются с барбитуратными рецепторами в макромолекулярном ГАМК-рецепторном комплексе, потенцируя ГАМК-ергическое торможение в ЦНС.
Барбитураты, изменяя функцию ГАМК-ергических синапсов, повышают чувствительность ГАМК-рецепторов к ГАМК и могут выступать сами в качестве ГАМК-миметиков. Вместе с тем они подавляют эффекты возбуждающих аминокислот, вследствие чего происходит увеличение тока ионов хлора через хлорные каналы мембран нервных клеток и гиперполяризация клеточных мембран. Это, в свою очередь, ведёт к снижению активности нейронов в различных отделах головного мозга [3].
Самый широко применяемый барбитурат — фенобарбитал, имеющий два преимущества: мощный противоэпилептический эффект и парентеральную форму, позволяющую вводить препарат внутривенно. Считается препаратом первой линии при лечении фебрильных судорог у новорождённых. Его также назначают в составе комплексной терапии для долгосрочного контроля рефрактерных парциальных приступов, однако широкое использование ограничивается из‑за нежелательных эффектов, особенно седативного, а также лекарственного взаимодействия с большим количеством препаратов за счёт индуцирования монооксигеназных ферментов печени [4].
Бензодиазепины. Препараты этой группы почти не применяются для длительного лечения эпилепсии, что связано с развитием толерантности и побочных эффектов. Являются препаратами первой линии для быстрого контроля острых приступов эпилепсии всех форм (кроме тонико-клонических припадков). Особенно востребованы лекарственные формы, обеспечивающие быстрый эффект — суппозитории, ректальные растворы [2, 3].
Вальпроат натрия. Используется с конца 60‑х годов, активен при различных эпилептических синдромах и приступах. Является препаратом выбора при лечении у пациентов с эпилепсией и сопутствующими сердечно-сосудистыми заболеваниями, патологией органов дыхания, психическими нарушениями. Широко применяется в педиатрии, чему способствует высокая эффективность и спектр действия [2].
Блокаторы кальциевых каналов
Габапентин. Аминокислота, структурно сходная с ГАМК, однако, в отличие от неё, не связывающаяся с ГАМК-рецепторами и не ингибирующая обратный захват ГАМК. Достаточно жирорастворим, чтобы преодолеть гематоэнцефалический барьер. Точный механизм действия препарата неизвестен. Предполагается, что основное действие заключается в ингибировании потенциалзависимых кальциевых каналов, а также облегчении ГАМК-ергической передачи. Эффективен только при парциальных припадках и вторичной генерализованной эпилепсии, а также при нейропатической боли. Может вызывать сонливость, головокружение и усталость, вероятность побочных эффектов снижается, если лечение начинается с очень низкой дозы, которая постепенно увеличивается [2, 4].
Прегабалин. Действует аналогично габапентину, применяется при неэффективности последнего при рефрактерных парциальных припадках. Главные побочные эффекты — спутанность сознания, головокружение и увеличение массы тела. Используется при нейропатической боли, а также как анксиолитик [2, 4].
Этосуксимид. В отличие от других ПЭП, этосуксимид блокирует определённый тип кальциевых каналов. Он активен как при первично-генерализованной эпилепсии, особенно при абсансах (кратковременное потере сознания без приступа судорог), так и при миоклонической эпилепсии, дебютирующей в подростковом возрасте. Поэтому его широко применяют в педиатрии [2, 4].
Блокаторы натриевых каналов
Карбамазепин. Препарат действует преимущественно как потенциалзависимый блокатор натриевых каналов, уменьшающий мембранную возбудимость. Эффективен при парциальных припадках, не рекомендуется при первично-генерализованных припадках, особенно при миоклонической эпилепсии. Является препаратом первой линии терапии невралгии тройничного нерва.
Угнетает электрическую возбудимость, что приводит к дисфункции мозжечка и ствола мозга и развитию побочных эффектов — головокружения, атаксии, тошноты, обратимой нечёткости зрения, сонливости [2, 4].
Окскарбазепин, как и карбамазепин, блокирует потенциалчувствительные натриевые каналы. Переносится лучше по сравнению с карбамазепином, поскольку, в отличие от последнего, не образует метаболит эпоксид.
Фенитоин — первый неседативный противоэпилептический ПЭП, применяется с 1938 года. Пролонгирует инактивированное состояние натриевых каналов нейронов, в высоких дозах потенцирует ГАМК-ергическое торможение в ЦНС. Неэффективен при абсансах, миоклонических судорогах и атонических припадках [2].
Ингибиторы возбуждающих аминокислот, блокаторы Na+ и Ca2+-каналов.
Ламотриджин блокирует потенциалзависимые натриевые каналы пресинаптической мембраны, уменьшает выделение глутаминовой и аспарагиновой аминокислот, а также блокирует кальциевые каналы Т-типа. Применяется при парциальных и тонико-клонических судорогах, абсансах, неэффективен при миоклонических судорогах [2, 4].
Леветирацетам проявляет комплекс эффектов, и прежде всего регулирует выброс нейротрансмиттеров из пресинаптических везикул. Применяется при фокальных и других припадках, а также назначается при нейропатической боли, фибромиалгии и других неврологических и психиатрических заболеваниях [2, 4].
Новые ПЭП
Лечение пациентов с эпилепсией остаётся серьёзной проблемой, поскольку 20–40 % больных остаются резистентными к проводимой терапии. К тому же препараты против эпилепсии первого и второго поколений нередко вызывают серьёзные нежелательные эффекты, что не позволяет применять их в оптимальных дозах и достичь эффекта от терапии [2].
Эти факторы обусловили поиск новых мишеней для ПЭП, а также препаратов нового поколения, имеющих более благоприятное соотношение эффективности и безопасности по сравнению с уже используемыми средствами для лечения эпилепсии. Так появились ПЭП III поколения: зонисамид, лакосамид, бриварацетам и другие препараты.
Новые ПЭП имеют ряд существенных отличий от предшественников. Прежде всего, их механизм действия позволяет воздействовать на разные звенья заболевания, благодаря чему у врача появляется возможность использовать рациональные комбинации и повысить эффективность лечения. Кроме того, препараты имеют различные лекарственные формы помимо привычных таблеток от эпилепсии, в том числе ректальные и буккальные гели, гранулы, сиропы, отличаются высокой биодоступностью при приёме внутрь, легко проникают через гематоэнцефалический барьер, обладают благоприятными фармакокинетическими свойствами (стабильная концентрация в крови, длительный период полувыведения, линейная фармакокинетика). Они не влияют на активность микросомальных ферментов печени, что сопряжено со снижением частоты лекарственных взаимодействий, и не образуют токсичных метаболитов [2, 5].
Новые ПЭП могут применяться у женщин репродуктивного возраста, поскольку, в отличие от предшественников, не снижают эффективность пероральных контрацептивов и обладают низкой тератогенностью. Стоит отметить, что при приёме новых ПЭП, как, впрочем, и их предшественников, снижается скорость психомоторных реакций, поэтому их нельзя применять при управлении транспортными средствами, механизмами и т. д. [5].
Источники
- Народова Е. А. и др. Эпидемиология фармакорезистентной эпилепсии у взрослых //Бюллетень сибирской медицины, 2018. Т. 17. № 3. С. 207-216.
- Противоэпилептические препараты: учебное пособие / Н.А. Муфазалова, Л.А. Валеева, Л.Ф. Муфазалова, К.В. Батракова. —Уфа: ФГБОУ ВО БГМУ Минздрава России, 2021. — 111 с.
- Клиническая фармакология и фармакотерапия: учебник. – 3-е изд., доп. и перераб. / под ред. В.Г. Кукеса, А.К. Стародубцева. – М. : ГЭОТАР-Медиа, 2012. – 832 с.
- Morris Brown, Peter Bennett. Clinical Pharmacology 11th Edition, 2012.
- Власов П. Н. Перспективы применения новых противоэпилептических препаратов //Эпилепсия и пароксизмальные состояния, 2015. Т. 7. № 4. С. 40-49.