Клиника репродукции человека Альтравита ООО «ЭКО центр», Москва, Россия
Львова А.Г.
Клиника репродукции человека «АльтраВита», ООО «ЭКО ЦЕНТР», Москва, Россия, 117186
Апрышко В.П.
Клиника «Альтра Вита», Москва, Российская Федерация
Летрозол в индукции овуляции (обзор литературы)
Авторы:
Кириенко К.В., Львова А.Г., Апрышко В.П.
Как цитировать:
Кириенко К.В., Львова А.Г., Апрышко В.П. Летрозол в индукции овуляции (обзор литературы). Проблемы репродукции.
2016;22(6):51‑57.
Kirienko KV, Lvova AG, Apryshko VP. Letrozole in ovulation induction (a review). Russian Journal of Human Reproduction. 2016;22(6):51‑57. (In Russ.)
https://doi.org/10.17116/repro201622651-57
Летрозол — мощный обратимый оральный ингибитор ароматазы (ИА) третьего поколения, является широко используемым препаратом для лечения женщин в постменопаузе с метастатическим раком молочной железы [1]. Такое лечение, обычно проводящееся в дозе 2,5—5,0 мг/сут, позволяет достигнуть оптимального подавления уровня эстрогенов в сыворотке крови и почти лишено побочных симптомов [1, 2]. Свойство летрозола эффективно снижать уровень эстрогенов может быть использовано, чтобы временно нивелировать действие эстрогенов по механизму отрицательной обратной связи на гипоталамус и таким образом стимулировать секрецию фолликулостимулирующего гормона (ФСГ) [3]. При пероральном приеме в дозах 1—5 мг/сут летрозол и анастрозол снижают уровень эстрогенов на 97—99% [4]. За счет существенного уменьшения уровня циркулирующих в периферической крови эстрогенов ИА являются многообещающим средством терапии не только эстрогензависимых заболеваний, но также использование их в ранней фолликулярной фазе менструального цикла позволяет повысить выброс гипофизарных гонадотропных гормонов, приводя к росту фолликулов и овуляции у инфертильных пациенток. Хотя использование летрозола как индуктора овуляции широко распространено, оно все еще остается «off label».
Цель настоящего обзора — оценка результатов использования ИА летрозола как препарата для индукции овуляции.
Летрозол или кломифенцитрат? Что выбрать?
Достаточно долго кломифенцитрат (КЦ) использовался как препарат первой линии выбора для лечения пациенток с синдромом поликистозных яичников (СПКЯ). Главные недостатки применения КЦ заключаются в том, что: КЦ блокирует эстрогеновые рецепторы (ER) во всем организме, снижая при этом рецептивность эндометрия, имеет длительный период полувыведения и обладает кумулятивным свойством [5—7].
Альтернатива для КЦ как индуктора овуляции была найдена в 1990-х годах. R. Casper и M. Mitwally [3, 8] впервые заявили о концепции использования ИА для индукции овуляции.
Блокирование ИА преобразования андрогенов в эстрогены приводит к двум следствиям: уменьшению уровня циркулирующих и локально действующих эстрогенов и повышению уровня внутриовариальных андрогенов. Снижение уровня эстрогенов снимает блок отрицательной обратной связи эстрогенов в гипоталамо-гипофизарной системе. Таким образом, повышается инкреция ФСГ, что приводит к росту фолликулов. Поэтому механизм отрицательной обратной связи остается интактным, происходит нормальный рост фолликулов, выбор доминантного фолликула, атрезия меньших по размеру фолликулов, что приводит в конечном счете к монофолликулярному росту и овуляции [9—12].
Другой вероятный механизм действия ИА на рост фолликулов — увеличение уровня внутриовариальных андрогенов. Это, по всей видимости, увеличивает чувствительность фолликулов к действию ФСГ. Недавние исследования показали значительную роль андрогенов в развитии событий раннего фолликулогенеза [9, 13, 14]. Андрогены увеличивают количество рецепторов к ФСГ и стимулируют выработку инсулиноподобного фактора роста (IGF-I), а ФСГ и IGF-I действуют как синергисты, способствуя росту фолликулов.
Таким образом, суммируя, ИА имеют следующие преимущества перед КЦ: не блокируют ER в организме; сохраняют гипоталамо-гипофизарную дугу интактной; имеют короткий период действия (период полувыведения ≈45 ч). Такая фармакодинамика летрозола способствует увеличению толщины эндометрия, качеству цервикальной слизи, монофолликулярному росту и лучшему фолликулогенезу. Поэтому эти факторы могут привести к более высокому проценту беременности и большей вероятности одноплодной беременности [15]. Хотя летрозол и создает дефицитную по эстрогенам среду, факт этого не имеет никакого отрицательного влияния на эндометрий и шейку матки из-за короткого периода полувыведения препарата [16].
За прошедшие 15 лет, начиная с первых немногочисленных публикаций, летрозол был широко принят в качестве индуктора овуляции. Опубликовано много оригинальных статей, обзоров и метаанализов по данной тематике. Особенно у женщин с неудачными попытками или резистентностью к КЦ летрозол показал себя очень эффективным препаратом по таким показателям, как частота овуляции и процент живорождения.
ИА в лечении бесплодия
ИА и, главным образом, летрозол открывают новые перспективы в индукции овуляции у женщин с ановуляторным бесплодием. Они оказались полезными в терапии бесплодия неясного генеза и у женщин с низким овариальным резервом. Кроме того, обсуждается эффективность применения ИА для контроля за овариальной гиперстимуляцией и в лечении бесплодия, осложненного эндометриозом.
После первогосообщения R. Casper и M. Mitwally[17] летрозол постепенно стал предметом внимания исследователей и клиницистов для коррекции различных эстрогензависимых состояний в гинекологии и репродуктологии.
Летрозол, как индуктор овуляции, наиболее часто используется в трех ситуациях: индукция овуляции при СПКЯ; индукция овуляции при проведении внутриматочной инсеминации (ВМИ); овариальная стимуляция для проведения IVF/ICSI.
Индукция овуляции при синдроме поликистозных яичников
Недавние исследования показали, что у пациенток с СПКЯ летрозол не обладал неблагоприятным антиэстрогенным свойством кломифена и приводил к более высокому проценту беременности, чем при лечении КЦ [3, 18]. Несмотря на то что еще ожидаются результаты обширных исследований, получены обнадеживающие результаты успешного применения летрозола в предварительных исследованиях, показывающих, что он может быть хорошей альтернативой КЦ в лечении ановуляторного бесплодия [18—20].
Эффективность летрозола сравнима с таковой при использовании рекомбинантного ФСГ для стимуляции овуляции у женщин с СПКЯ, и, как было найдено, летрозол был подходящим и экономически рентабельным лекарственным средством для стимуляции [21].
Результаты отдельных рандомизированных контролируемых исследований [16, 18, 22—25] по изучению эффективности применения летрозола и КЦ свидетельствуют о том, что в целом у женщин с СПКЯ, резистентных и не резистентных к терапии КЦ, получены гораздо лучшие результаты при терапии летрозолом, чем при лечении КЦ, по частоте спонтанных овуляций (p<0,0001). Не отмечено статистического различия между ними по проценту женщин с овуляторными циклами (p<0,37), по кумулятивной частоте наступления беременности, частоте потери беременности, проценту живорождений или проценту многоплодных беременностей.
В рандомизированном контролируемом исследовании A. Hashim и соавт. [26], в котором сравнивалась эффективность терапии летрозолом и КЦ + метформин у 250 КЦ-резистентных женщин с СПКЯ, не было статистических различий между этими двумя группами по частоте овуляции, наступлению беременности на цикл, проценту прерываний беременности, частоте наступления многоплодной беременности.
S. Franik и соавт. [27] сообщили об отсутствии различий в эффективности между терапией летрозолом и лапароскопической каутеризацией яичников. В течение более чем 6 мес не было выявлено никаких различий между двумя группами по всем показателям, кроме частоты овуляторных циклов [28, 29].
В исследованиях M. Abdellah и соавт. [29] летрозол показал себя лучше, чем лапароскопическая каутеризация яичников, в течение шести циклов по количеству овуляций, но не было найдено различий по проценту беременности. После применения лапароскопическкой каутеризации яичников наблюдался послеоперационный спаечный процесс и имелись проблемы, связанные с долгосрочной функцией яичников [30].
Пока не сообщалось о дальнейших углубленных исследованиях, однако имеются доказательства, позволяющие рекомендовать использовать летрозол после проведения процедуры лапароскопической каутеризации яичников [31].
Летрозол как индуктор овуляции при внутриматочной инсеминации
Летрозол также использовался для индукции овуляции или контролируемой овариальной стимуляции при проведении ВМИ. Показаниями для проведения ВМИ могли быть идиопатическое бесплодие, умеренный эндометриоз и мужской фактор. Первое преимущество ИА — уменьшение количества требующихся гонадотропинов и снижение рисков возникновения многоплодной беременности. A. Hashim и соавт. [32] провели исследование, в котором 136 женщин, предварительно прошедших хирургическое лечение минимального и умеренного эндометриоза, были разделены на две группы — получающих КЦ или летрозол, с последующей ВМИ. Авторы не обнаружили статистических различий по частоте наступления клинической беременности на цикл, частоте кумулятивной беременности, потери беременности или проценту живорождений. А. Badawy и соавт.[33] разделили 280 женщин с бесплодием неясного генеза на две группы: получавшие КЦ (100 мг/сут) или летрозол (5 мг/сут) в сочетании с терапией гонадотропинами и последующим проведением ВМИ. В обеих группах получены сопоставимые результаты, но выявить преимущество использования летрозола по отношению к КЦ не удалось.
За минувшие 15 лет опубликовано около 20 подобных работ. Почти во всех исследованиях получены сходные результаты для КЦ и летрозола.
Летрозол в овариальной стимуляции при проведении IVF/ICSI
Летрозол также был использован для проведения овариальной стимуляции в рамках программы ВРТ. В протоколах с использованием «мягкого» стимулирования в циклах IVF с целью улучшения процента имплантации летрозол является многообещающим препаратом. Он имеет два потенциально возможных пути использования в циклах IVF: 1) в фолликулярной фазе, обычно совместно с ФСГ/чМГ, для индукции овуляции (5,0 мг летрозола ежедневно с 3-го по 7-й день менструального цикла); 2) в лютеиновой фазе стимулируемого цикла IVF (2,5—5 мг летрозола однократно после проведения процедуры пункции фолликулов) с целью снижения уровня циркулирующих эстрогенов, таким образом, потенциально снижая риск развития синдрома гиперстимуляции яичников (СГЯ) [34, 35].
По этой тематике было проведено 7 рандомизированных контролируемых исследований с использованием летрозола в циклах овариальной стимуляции у пациенток, проходящих процедуры IVF или ICSI [36—42]. В 2 исследованиях [36, 37] использовали летрозол у пациенток с нормальным овариальным ответом, проходящих процедуры IVF/ICSI. В группах, где совместно с гонадотропными гормонами (рФСГ, чМГ) применялся летрозол, обнаружен более высокий процент имплантации и процент развивающейся беременности, однако результаты не были статистически достоверными. Также выявлено существенное увеличение толщины эндометрия у пациенток, использовавших летрозол.
В 5 рандомизированных исследованиях оценивалось действие летрозола у 265 пациенток с низким овариальным ответом [38—42]. Пациентки были разделены на две группы: в одной группе пациентки получали летрозол совместно с гонадотропинами, в другой — только гонадотропины в протоколах с использованием агонистов или антагонистов ГнРГ. Во всех исследованиях используемая доза гонадотропинов была существенно ниже в группе летрозола. В 2 исследованиях, в которых использовались антагонисты ГнРГ, у пациенток, принимавших летрозол, отмечались сопоставимые результаты по частоте наступления беременности [39, 40].
Летрозол как агент для сохранения фертильности у больных раком
Надо отметить, что летрозол является одним из немногих безопасных препаратов для индукции овуляции, которые могут использоваться у больных раком, проходящих процедуру овариальной стимуляции перед проведением химиотерапии, с целью сохранения фертильности, путем криоконсервации ооцитов или эмбрионов [43]. Положительные результаты при применении летрозола, о которых было сообщено это: значительно более низкий фон эстрогенов, сниженные дозы триггера (агонистов ГнРГ) и отсутствие увеличения риска рецидива рака [44—46].
Безопасность применения
Главное препятствие для использования летрозола в качестве индуктора овуляции возникло в 2005 г. Доктор M. Biljan и соавт. [47] представили устный доклад на съезде ASRM о 150 младенцах, рожденных после использования летрозола, в сравнении с 36 000 детей из общей популяции. Было сообщено о 3—4% общих врожденных аномалий, что соответствовало проценту таковых в общей популяции, однако пороки сердца и неврологические расстройства встречались чаще у младенцев, матери которых принимали летрозол. Он также сообщил о низкой массе тела младенцев при рождении от женщин с диабетом беременных, которые использовали летрозол. Это резюме позднее подверглось многочисленной критике. Главный недостаток был в том, что результаты беременности инфертильных старовозрастных женщин сравнивались с результатами, полученными в среднем по популяции от фертильных, значительно более молодых женщин. Это резюме никогда не публиковалось в специальных изданиях и журналах по проблемам гинекологии и фертильности. Однако, основываясь на этом сообщении, компания «Novartis» (выпускающая летрозол под торговым названием Femara) опубликовала письмо врачам всего мира, что противопоказаниями для использования Femara являются пременопаузальный возраст женщины, период беременности и/или кормления грудью. По существу, после этого заявления во всем мире использование летрозола как индуктора овуляции было приостановлено.
Применение ИА в качестве индукторов овуляции рассматривается как «off-label». Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) внесло данные препараты в категорию D при беременности.
Беспокойство относительно инцидентов возникновения врожденных аномалий при использовании летрозола было опровергнуто данными исследований T. Tulandi и соавт. [48], согласно которым не наблюдалось никаких различий в частоте встречаемости малых и больших пороков развития при терапии летрозолом и К.Ц. Кроме того, было показано, что врожденные пороки сердца встречаются реже в группе летрозола.
Поскольку период полувыведения летрозола короче чем у КЦ, летрозол полностью элиминируется из организма женщины до момента имплантации эмбриона, предотвращая таким образом тератогенный эффект, который мог бы возникнуть при индукции овуляции [49]. Полное выведение летрозола из организма происходит приблизительно через 10—12 дней после приема последней дозы.
В целом вопрос относительно безопасности применения летрозола все еще не решен. Имеющиеся данные указывают на одинаковые или более высокие риски при использовании КЦ, хотя КЦ используется в медицинской практике уже в течение более 40 лет.
В настоящее время проводятся два больших рандомизированных мультицентровых исследования с использованием КЦ и летрозола при индукции овуляции, результаты которых с нетерпением ожидаются [15, 50].
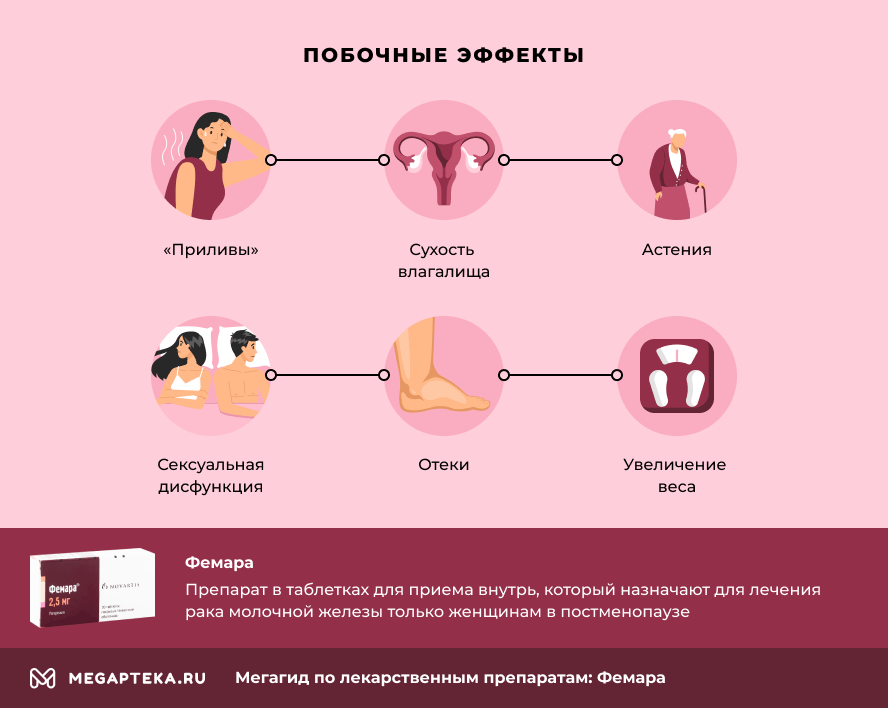
ИА — хорошо переносящиеся пациентами препараты с минимальным побочным действием. Первичные негативные эффекты включают признаки менопаузы (сухость влагалища, сексуальная дисфункция), желудочно-кишечные расстройства и воздействие на скелетно-мышечную систему, включая деминерализацию костей с высоким риском развития остеопороза и переломов, артралгий и миалгий [51]. Использование И.А. является фактором риска развития остеопороза [52]. Все пациенты, получающие ИА, должны дополнительно принимать витамин D и источники кальция. В отличие от тамоксифена, ИА не увеличивают риск развития рака эндометрия, тромбоэмболии и цереброваскулярных осложнений [53].
В настоящее время имеющиеся медицинские данные свидетельствуют, что летрозол, по крайней мере, столь же эффективен в применении по показателям овуляции и проценту беременности, как и КЦ, у женщин с резистентностью к действию или неудачному применению К.Ц. Дети, рожденные этими женщинами, не имеют повышенных рисков врожденных аномалий, общих или специфических [17]. И все же пока ни в одной стране мира летрозол не является одобренным препаратом для индукции овуляции. Его использование как индуктора овуляции является главным образом «off label».
Трудности в применении ИА как индукторов овуляции
Относительно применения ИА для стимуляции овуляции имеется несколько вопросов, которые требуют своего решения.
Во-первых, оптимальная доза ИА до сих пор не найдена. В рандомизированных исследованиях, сравнивающих эффективность КЦ и летрозола у женщин с идиопатическим бесплодием, использование летрозола в более высокой дозе (7,5 мг/сут) по сравнению с более низкой дозой (2,5 мг/сут) было выгоднее. Возможно, что этот феномен является случайной ошибкой выборки, и никакого эффекта дозы не существует. Однако недавнее предварительное рандомизированное исследование, сравнивающее эффективность применения двух ежедневных дозировок летрозола (2,5 и 5,0 мг) у женщин с бесплодием неясного генеза, показало обратное [54]. Число фолликулов в день введения хорионического гонадотропина было значительно выше у пациенток, которые применяли более высокие дозы. Кроме того, процент клинической беременности был значительно выше в группе с более высокой дозой [22, 55]. Для получения достоверных результатов проблема оптимальной дозы ИА должна быть разрешена путем проведения исследований ответа на различные дозы с достаточным количеством пациентов в группах. Дозы, которые в настоящее время используют для стимуляции роста фолликулов, получены исходя из доз терапии женщин с раком молочной железы в период постменопаузы. В исследованиях по применению анастрозола у женщин в период предклимакса был получен очевидный эффект ответа на дозу по числу растущих фолликулов, и самое большое число фолликулов наблюдали в группе с самой высокой дозировкой препарата [56].
Вторым вопросом является кратность приема препарата. Не ясно, необходимо ли ИА принимать ежедневно на протяжении 5 дней (как применяется КЦ) или достаточно однократной дозы. Применение единственной дозы на 3-й день МЦ обосновано коротким периодом полувыведения летрозола. Найдено, что препарат в единственной дозе 20 мг действует приблизительно 5 дней с полной элиминацией из организма на 13-й день, т. е. ко времени, когда предположительно происходит овуляция [57]. В исследовании у женщин с неясным бесплодием, где сравнивали единственную дозу (20 мг) летрозола, которую давали на 3-й день МЦ (как монотерапия, так и совместно с ФСГ с 7-го дня в дозе 50—150 МЕ/сут), с режимом многократного ежедневного приема летрозола в дозе 2,5 мг/сут с 3-го по 7-й день (как монотерапия, так и совместно с ФСГ) не было получено никаких существенных различий между приемом единственной дозы и режимом многократного дозирования по таким показателям, как толщина эндометрия, уровень эстрадиола, число фолликулов и частота наступления клинической беременности в группах, где использовалась как монотерапия летрозолом, так и совместно с ФСГ. Это исследование показало, что режим с применением единственной дозы мог бы рассматриваться как альтернатива режиму многократного ежедневного приема.
В-третьих, в настоящее время ИА зарегистрированы для использования в лечении рака молочной железы у женщин в постменопаузу. Использование данной группы препаратов у женщинах в период предклимакса для лечения бесплодия является «off-lable», хотя такое использование препаратов весьма распространено.
Заключение
Летрозол и другие ИА уже хорошо зарекомендовали себя как препараты для лечения рака молочной железы, различных эстрогензависимых гинекологических заболеваний, препаратов коррекции гормонального статуса и фертильности у мужчин. Однако нехватка опыта применения и имеющиеся побочные эффекты являются ограничивающими факторами в использовании этих препаратов для лечения бесплодия.
Доступные данные показывают, что летрозол, по крайней мере, столь же эффективен (а вероятнее всего, более эффективен), как и КЦ, для индукции овуляции и имеет сходный процент живорождения. Также важно, что он имеет определенные преимущества перед К.Ц. Многочисленные исследования показали, что летрозол может быть столь же эффективным, как и гонадотропины, обладая такими преимуществами, как низкая стоимость и низкий процент возникновения многоплодной беременности.
Нет сомнения, что вопрос потенциальных тератогенных эффектов летрозола нуждается в дальнейшем решении с проведением крупномасштабных исследований.
ИА, и в частности летрозол, заслуживают справедливого внимания и оценки, по крайней мере, быть доступными в исследовательском контексте для сбора объективных данных относительно их эффективности и безопасности.
Конфликт интересов отсутствует.
Мы используем файлы cооkies для улучшения работы сайта. Оставаясь на нашем сайте, вы соглашаетесь с условиями
использования файлов cооkies. Чтобы ознакомиться с нашими Положениями о конфиденциальности и об использовании
файлов cookie, нажмите здесь.
Основным методом лечения овуляции является медикаментозный подход. Препараты, используемые в этом случае, способствуют росту и созреванию фолликула. Летрозол назначается для стимуляции овуляции, если женщина не переносит или не реагирует на другое популярное лекарство, такое как Клостилбегит.
Перед началом терапии с Летрозолом женщину проводят обследование для выявления причины патологического состояния. Также определяются все противопоказания к использованию Летрозола.
Что такое Летрозол?
С 2001 года Летрозол назначается для борьбы с бесплодием у женщин. Основной компонент этого препарата является ингибитором ароматазы. Лекарство обладает легким антиэстрогенным действием.
Среди главных преимуществ Летрозола можно отметить его короткий период выведения из организма. Компоненты препарата не присутствуют в организме в момент имплантации плодного яйца. Кроме того, Летрозол благотворно воздействует на эндометрий матки, подготавливая его к прикреплению эмбриона.
К минусам этого стимулятора можно отнести наличие редких побочных эффектов. Хотя они встречаются нечасто, каждая женщина, проходящая лечение Летрозолом, должна быть осведомлена о возможных проблемах.
Можно ли применять при стимуляции овуляции?
Летрозол или Ферама до сих пор используется для лечения рака молочной железы, с целью снижения вероятности рецидива этой патологии. С 2001 года он также применяется для борьбы с бесплодием.
Препарат назначается только в случаях, когда женщина не переносит Клостилбегит или когда лечение с использованием этого препарата не дает результатов. Летрозол оказывает сильное гормональное воздействие на организм, поэтому его применение для стимуляции овуляции рекомендуется только в крайних случаях.
Противопоказания и побочные действия
Стимуляция овуляции – процесс, который требует времени и внимания, но он необходим для женщин, страдающих от бесплодия. Лечение должно проводиться под наблюдением гинеколога, и желательно, чтобы женщина находилась в стационаре. Кроме медикаментозной терапии, также важно изменить образ жизни и питание.
Перед началом приема препарата необходимо учесть все противопоказания. Среди них:
- период грудного вскармливания;
- наличие эндокринных патологий;
- детский возраст (безопасность и эффективность препарата для детей не установлена);
- аллергия на компоненты препарата.
Также нужно быть осторожным при лечении в случае непереносимости лактазы и глюкозо-галактозной мальабсорбции.
По статистике, большинство женщин переносит Летрозол без побочных эффектов.
Летрозол – сильный гормональный препарат, поэтому после его приема могут возникнуть осложнения. В инструкции указаны следующие побочные эффекты:
- Тошнота, нарушение стула (диарея или запор), боль в животе, ощущение сухости во рту. Также возможно повышение уровня печеночных ферментов.
- Лейкопения.
- Неврологические нарушения – головные боли, чувство тревожности, повышенная утомляемость, резкая смена настроения. К ним также относятся депрессия, сонливость и ухудшение памяти.
- Нарушение функционирования сердечно-сосудистой системы – учащение сердечного ритма, повышение артериального давления, развитие тромбофлебита и сердечной недостаточности.
- Аллергические высыпания на коже – эритемы, папулы, везикулы. Также возможна потеря волос и усиление потоотделения. Кожа может стать сухой, появиться зуд и шелушение.
- Отек органов дыхательной системы, особенно у пациенток, чувствительных к составляющим препарата.
- Боль и ломка в костях, миалгии. Летрозол может вызвать остеопороз и артроз.
- Проблемы в мочеполовой системе – учащенное мочеиспускание, повышенная чувствительность органов мочеотделительной системы к патогенной флоре.
- Нарушение микрофлоры влагалища и реакции со стороны репродуктивной системы – сухость во влагалище, маточные кровотечения, неприятные ощущения в груди.
Лекарство также может повлиять на качество зрения, вызывая помутнение и зуд. Он может повлиять не только на зрение, но и на вкусовые ощущения.
Редкие побочные реакции от лечения Летрозолом включают:
- нарушение обмена веществ и развитие ожирения или анорексии;
- постоянное ощущение жажды;
- снижение работоспособности;
- появление генерализованных отеков.
Если появляются эти симптомы, необходимо прекратить прием препарата Ферама.
По практике, единственные последствия от приема препарата, которые были выявлены, – учащение мочеиспускания и ухудшение зрения.
Положительный эффект от препарата
Как считают медики, Летрозол может заменить популярные препараты для стимуляции овуляции. Ферама содержит ингибитор ароматазы, который подавляет выработку гормона эстрогена в организме. В результате этого гипофиз в большем количестве продуцирует лютеинизурующий и фолликулостимулирующий гормоны, которые необходимы для созревания яйцеклетки.
Воздействие Летрозола на женский организм более мягкое и эффективное, чем эффект от популярных препаратов для овуляции. Ферама повышает вероятность успешной беременности при минимальном риске побочных реакций.
Перед стимуляцией созревания яйцеклетки врач должен убедиться в отсутствии у женщины проблем со здоровьем. Для этого пациентке предлагается пройти комплекс диагностических мероприятий, который включает в себя:
- анализ на наличие половых инфекций;
- УЗИ органов репродуктивной системы;
- УЗИ молочных желез.
Также врач оценивает проходимость маточных труб у женщины. Исследование может проводиться несколькими способами:
- лапароскопически;
- трансвагинально;
- посредством метросальпингографии.
На основе проведенных исследований будет составлена схема терапии Летрозолом и определена длительность лечения.
В среднем курс терапии составляет 5 дней. В это время пациентка принимает по 2,5 мг в сутки. Лечение начинают с 3 дня цикла. Лекарство особенно эффективно для женщин в возрасте, страдающих от бесплодия и поликистоза.
Дозировки, рекомендуемые врачом, необходимо соблюдать. В противном случае, лечение не принесет пользы, а риск возможных последствий увеличится.
Где купить?
Летрозол можно приобрести в аптеке по цене от 2200-2500 рублей. Вот видео, которое может быть полезным для вас: .
Частые вопросы
Можно ли использовать Летрозол для стимуляции овуляции?
Да, Летрозол может использоваться для стимуляции овуляции у женщин, которые имеют проблемы с естественным циклом овуляции.
Как действует Летрозол на овуляцию?
Летрозол является ингибитором ароматазы, что означает, что он блокирует превращение тестостерона в эстроген. Это помогает стимулировать овуляцию у женщин, у которых наблюдается недостаток эстрогена.
Какие побочные эффекты может вызвать Летрозол при стимуляции овуляции?
Некоторые из побочных эффектов Летрозола могут включать головокружение, тошноту, усталость и головные боли. Однако, эти побочные эффекты обычно являются временными и исчезают после окончания приема препарата.
Какой дозировкой Летрозола следует пользоваться для стимуляции овуляции?
Обычно рекомендуется начать с дозы 2,5 мг Летрозола в течение 5 дней, начиная с 3-го или 5-го дня менструального цикла. Однако, дозировка может быть индивидуально скорректирована в зависимости от ответа организма на препарат.
Каковы шансы на успешную овуляцию при использовании Летрозола?
Шансы на успешную овуляцию при использовании Летрозола могут варьироваться в зависимости от индивидуальных особенностей каждой женщины. Однако, исследования показывают, что примерно 60-80% женщин, принимающих Летрозол, достигают овуляции.
- Research
- Open access
- Published:
- Anna Maria Caringella1,
- Antonio Stanziano1,
- Clementina Cantatore1,
- Simone Palini1 &
- …
- Ettore Caroppo
ORCID: orcid.org/0000-0001-8411-27361,2
Reproductive Biology and Endocrinology
volume 16, Article number: 89 (2018)
Cite this article
-
5908 Accesses
-
7 Citations
-
1 Altmetric
-
Metrics details
Abstract
Background
Letrozole is widely employed as ovulation induction agent in women with PCOS, but its use in mild stimulation (MS) protocols for IVF is limited. Aim of the present study was to evaluate the feasibility of a MS protocol with letrozole plus hMG in non-obese PCOS women undergoing IVF after a metformin pre-treatment.
Methods
We retrospectively evaluated the data of 125 non-obese PCOS undergoing MS with letrozole plus hMG, 150 IU as starting dose, (group 1, N = 80) compared to those undergoing a conventional IVF stimulation protocols (CS) (group 2, N = 45) prior to IVF. All patients had received metformin extended release 1200–2000 mg daily for three to six months before IVF. GnRH antagonist was administered in both groups when the leading follicles reached 14 mm.
Results
Both groups were comparable for age, BMI and ovarian reserve markers. Both groups showed lower than expected AFC and AMH values as a consequence of metformin pre-treatment. Letrozole-treated patients required a significantly lower amount of gonadotropins units (p < 0.0001), and showed significantly lower day 5, day 8 and hCG day E2 levels compared to patients undergoing the CS protocol (p < 0.0001, p < 0.0001 and p = 0.001 respectively). The oocyte yield, in terms of total (6, IQR 3, vs 6, IQR 4 respectively,) and MII oocytes (5, IQR 3, vs 5, IQR 3, respectively) number, did not differ among groups; the number of total (3, IQR 2, vs 3, IQR 1 respectively) and good quality embryos (2, IQR1 vs 2, IQR 1,5 respectively) obtained was comparable as well in the two groups. The number of fresh transfers was significantly higher in group 1 compared to group 2 (80% vs 60%, p = 0.016). A trend for higher cumulative clinical pregnancy rate was found in women undergoing MS compared to CS (42.5%vs 24,4%, p = 0.044), but the study was not powered to detect this difference.
Conclusions
The present study suggests that the use of letrozole as adjuvant treatment to MS protocols for IVF may be an effective alternative to CS protocols for non-obese PCOS patients pre-treated with metformin, as it provides comparable IVF outcome without requiring high FSH dose, and avoiding supraphysiological estradiol levels.
Background
Mild ovarian stimulation (MS) for in vitro fertilization (IVF) consists in the administration of follicle stimulating hormone (FSH) or human menopausal gonadotropin (hMG) at lower dose and/or for a shorter duration, in a gonadotropin releasing hormone (GnRH)-antagonist co-treated cycle, with or without the concomitant use of oral compounds, antiestrogens or aromatase inhibitors (AI), with the aim of collecting fewer oocytes [1]. It is intended to offer a safer, cost-effective, patient-friendly protocol in which the risks of treatment are minimized [2], and in which the benefits are grossly comparable to those provided by conventional IVF stimulation protocols (CS). Relevant to this point, studies have demonstrated that increasing the FSH may not improve the IVF outcome, since there is no direct relationship between FSH dose and embryo quality [3], and the number of euploid embryos don’t differ when MS or conventional ovarian stimulation protocols are employed [4].
Letrozole, together with clomiphene citrate, is one of the mostly used oral compounds in MS protocols, and is preferred to anastrazole due to its higher in vitro inhibitory effect on the enzyme aromatase and reduction of estrogen plasma levels [5]. Letrozole has been also utilized in ovulation induction cycles in clomiphene-resistant women with PCOS, without impacting the endometrial thickness despite the reduced total and per follicle estrogen levels on the day of hCG administration [6]; when compared to clomiphene citrate, it improves pregnancy and live birth rates in subfertile women with anovulatory PCOS [7].
Despite being promising as ovulation induction agent, letrozole has drawn limited attention as adjuvant treatment to MS protocols for IVF/ICSI cycles, as it doesn’t appear to significantly improve pregnancy rates compared to the standard controlled ovarian stimulation protocols [8, 9]. As far as we could know, no study has been drawn to evaluate its use in infertile women with polycystic ovary syndrome undergoing IVF.
Aim of this pilot study was, therefore, to evaluate the feasibility of a MS protocol with letrozole plus hMG in non-obese infertile women with PCOS candidates to IVF/ICSI.
Methods
Patients
Among all infertile women with PCOS referred to our Reproductive Unit for couple infertility from January 2014 to December 2017, we retrospectively evaluated those who satisfied the following entry criteria: having received a MS protocol with letrozole plus hMG or a CS with hMG alone in a GnRH antagonist co-treated IVF/ICSI cycle, and having received metformin in the preceding three to six months (see below). Exclusion criteria were age > 40 years, BMI > 26 kg/cm2, thyroid dysfunction, pituitary tumors, congenital adrenal hyperplasia, adrenal tumors, Cushing syndrome, androgen-secreting tumors, moderate-to-severe endometriosis. Diagnosis of PCOS was based on the NIH 2012 extension of ESHRE/ASRM 2003 criteria [10].
12 patients in MS group (15%) and 6 (13,3%) in the CS group had an history of IUI cycles (1–3 cycles). None had a previous IVF cycle. Indication to IVF are displayed in Table 1. Since the IUI cycles were performed in other centers before metformin pre-treatment, we did not take into account the previous response to gonadotropin treatment when setting the FSH starting dose.
Full size table
Before being enrolled for the IVF/ICSI program, all patients received a three to six months pre-treatment with metformin extended release (Glucophage Unidie, Bruno Farmaceutici Italy) 1200–2000 mg daily, in order to reduce the risk of ovarian hyperstimulation syndrome (OHSS) and to suppress the excessive ovarian production of androgens [11]. Obese patients were invited to lose weight by following a hypocaloric low glycemic index diet and exercise; patients whose BMI remained higher than 26 were excluded by the study.
In order to assess eligibility to IVF/ICSI, all patients underwent a careful physical examination, including height and weight measurement. Antral follicle count (AFC) was evaluated in the early follicular phase (day 2–5) by transvaginal ultrasound. Blood tests were performed on day 2 to assess basal FSH, LH, Estradiol (E2) and antimullerian hormone (AMH) serum levels. Endometrial thickness was evaluated by ultrasound.
Ovarian stimulation protocol and study design
125 patients that met the entry criteria were divided in two groups according to the received stimulation protocol: group 1 comprised 80 patients who received Letrozole (Ramates, Just Pharma, Rome, Italy) 2,5 mg daily starting from day 2 through day 6 of the menstrual cycle, plus hMG (Meropur, Ferring Italy) administered at a fixed-dose of 150 IU starting from day 3 to day 6 with further dose adjustments, while group 2 patients comprised 45 women who underwent an individualized, tailored hMG dose regimen starting from day 2 onwards, the starting dose being set according to a nomogram based on patients age, AFC and AMH [12]. The resulting mean ± SD starting dose was 182,22 IU/die ± 14,73 (range 100–300) IU/die. Allocation to treatment groups was determined by patients willingness to receive letrozole: some general practitioners dissuaded their patients from taking letrozole due to the recommendation against its use in premenopausal women provided in the drug label. All patients from group 1 gave written informed consent to the off-label use of letrozole in IVF.
In both groups a GnRH antagonist, Ganirelix acetate (Orgalutran, Merck Sharp & Dohme, UK), was started once the leading follicle(s) reached 14 mm in diameter. Serial ultrasound examination and evaluation of serum E2 levels were used to assess follicular maturation and endometrial thickness. Human chorionic gonadotropin (hCG) 7.500 to 10.000 IU s.c. was administered when at least two follicles reached a mean diameters of 18 mm. Progesterone level was assessed at hCG day.
IVF or ICSI was performed as clinically appropriate, with embryo transfer performed either in day 3 or in day 5, since no superiority of blastocyst compared to cleavage-state embryo transfer has been demonstrated [13]. Patients were eligible for frozen embryo transfer when serum progesterone (P) level was higher than 1.75 ng/ml [14] and/or E2 level was higher than 3500 pg/ml on hCG day. Luteal phase was supported by vaginal micronized progesterone 600 mg/day (Progeffik, Effik Italy).
Statistical analysis
Since the observed variables did not follow a normal distribution according to one-sample Kolmogorov-Smirnov test, the differences in clinical parameters and in IVF outcome in patients stratified in two groups according to the stimulation protocol were evaluated by two-sided Mann Whitney U test for continuous variables, by chi square for categorical variables, and by z-test for proportions.
Statistical significance was set at p < 0.05 for all analyses. All computations were performed using SPSS for Windows.
IRB approval
The present study was approved by the local IRB (IEC Azienda Ospedaliera Universitaria Policlinico di Bari, register number 4990, April 5, 2016).
Results
Patients clinical parameters are summarized in Table 1. Both groups were comparable for age, BMI and ovarian reserve markers.
Table 2 display the stimulation and IVF outcome variables obtained to both group of patients. Group 1 patients required a significantly lower amount of gonadotropins units, and showed significantly lower day 5, day 8 and hCG day E2 levels compared to group 2 (Fig. 1). This difference in E2 level, however, did not affect the number of maturing follicles (Table 3), which were comparable among groups.
Full size table

Serum estradiol levels during ovarian stimulation protocol in patients with PCOS receiving letrozole plus fixed-dose hMG (Group 1) or tailored dose hMG (Group 2). A – C: Box plot displaying the estradiol levels in stimulation day 5 (A), 8 (B) and at hCG day (C). D: area graph displaying the dynamic of estradiol levels rise during ovarian stimulation in the two groups of patients. * = p < 0.0001
Full size image
Full size table
The use of letrozole did not impact on progesterone levels (at hCG day) and on endometrial thickness, both resulting comparable among groups; on the other hand, MS with letrozole resulted in an higher percentage of fresh cycles compared to the CS protocol (80 vs 60%, p = 0.016). In the MS group, the freeze-all policy was applied to 16 patients (20%): in 9 cases for elevated E2 levels, in 5 cases for P rise, in 2 patients for both factors. In the CS group, the freeze-all strategy was applied to 18 patients (40%): 11 cases for high E2 levels, in 4 cases for P rise, in 3 cases for both reasons. 6 patients (7%) in MS group and 12 (26,6%) in the CS group (p-value = 0 .0036) received a GnRH agonist trigger (0,3 mg of triptorelin) to prevent OHSS. No patient from both groups needed hospitalization for OHSS.
The oocyte yield, in terms of total and MII oocytes number, did not differ among groups; the number of total and good quality embryos obtained was comparable as well in the two groups.
The clinical pregnancy rate (CPR) in fresh transfers did not differ among groups; only a trend for higher cumulative CPR was observed in group 1 compared to group 2 (critical z 1.9599640, 1-β 0.55).
No side effects were reported by patients who received Letrozole.
Discussion
The results of this pilot study suggest that a mild stimulation protocol with Letrozole may represent an effective alternative to standard IVF stimulation protocols for non-obese PCOS women pre-treated with metformin, as it provides a comparable IVF outcome to the standard GnRH antagonist protocol, with the advantage of reducing the FSH dose, lowering the estradiol levels under stimulation, and reducing the need of embryo cryopreservation to prevent OHSS.
It has been proposed that the major advantage of using MS protocols is to allow the development of the healthier follicles with more competent eggs, given that higher gonadotropins dose may disrupt the physiologic hormonal milieu inside the follicles [15]. Indeed, earlier studies suggest that CS protocols may have a negative impact on the developmental and implantation potential of human embryos [reviewed in 2]. These results were challenged by other studies demonstrating that the degree of exposure to exogenous gonadotropins did not significantly modify the likelihood of blastocyst aneuploidy in patients with a normal ovarian response to stimulation [16]; relevantly, those earlier results were obtained from the analysis of cleavage stage embryos, so that the embryos aneuploidy rates were artificially increased by the inclusion of mosaic embryos with likely innate abilities to self-correct downstream beyond blastocyst stage (reviewed in [17]).
It has to be highlighted that the patients enrolled in the present study displayed lower than expected AFC and AMH values. The median AFC found in our patients was comparable, while the median AMH was slightly higher, than that of an age-matched cohort of 5705 women comprising poor, normal and hyperresponders, [18]. It has to be pointed out, however, that AMH and AFC values were obtained at the end of metformin treatment and before the start of the stimulation protocols: since metformin has been found to significantly reduce both AMH and AFC in PCOS patients [19] we hypothesize that the resulting AFC and AMH values are the consequence of metformin treatment. The mechanism trough which metformin reduces AFC and AMH hasn’t been fully clarified to date, although the demonstrated effect on metformin in reducing the number of primary, preantral and atretic follicles while increasing that of antral follicles by angiogenic factors levels restoration [20] could explain this finding. Also the low number of oocytes obtained in both groups may be explained by the lower AFC and AMH values than expected in PCOS patients. Still the number of MII oocytes was extremely variable in both groups, ranging from 2 to 12 and from 2 to 14 in both groups respectively (Table 2), this variability being probably due to the wide age range of patients enrolled in the study (24–40 and 27–40 respectively, Table 1).
MS protocols may also improve/optimize the endometrial receptivity by lowering the estradiol levels [15]. It has been demonstrated that supraphysiologic estradiol levels may impact on the endometrial receptivity [21, 22]. Recent large-sample studies has even found that supraphysiologic estradiol levels may expose the offspring to an higher risk of low birth weight [23,24,25].
Although MS cannot be used as first line protocol for every patient [8, 17], the present study is suggestive for its preferable employment in non-obese PCOS patients pretreated with metformin, as it provided a comparable IVF outcome to CS despite significantly lower estradiol-to-follicles and estradiol-to-MII oocytes ratios (Table 2), suggesting that higher estradiol levels are unneeded when letrozole is employed. The reason for this finding could be explained by the dynamics of androgen secretion following letrozole administration.
Letrozole plays its role by inhibiting the cytochrome P450 isoenzymes 2A6 and 2C19 of the aromatase enzyme complex, resulting in a release of the hypothalamic–pituitary axis from estrogenic negative feedback and, consequently, in stronger GnRH pulses and FSH secretion rise, with the consequential stimulating effect on the growth of ovarian follicles [26]. In addition, the increase of intra-ovarian androgens, secondary to aromatase inhibition, augments the follicular sensitivity to FSH and enhances the early follicular growth. Several studies have demonstrated a direct relationship between androgen receptor (AR) mRNA and FSH receptor (FSHr) in granulosa cells, as well as the priming effect of androgens on FSHr expression modulated by the enhanced AR expression (reviewed in [27]). The relationship between AR and FSHr in granulosa cells is amplified in PCOS patients [28]. Moreover, androgens have been found to attenuate follicular atresia through nuclear and extranuclear signaling pathway by enhancing the expression of the microRNA miR-125b [29]. When Letrozole is administered in the early follicular phase, an increased expression of FSHrs together with an higher FSH release from the pituitary is expected, resulting in increased androgen pool which prevent follicular atresia. High androgen levels could, therefore, promote follicular growth in the early follicular phase in a way that could be independent, to a certain extent, from estradiol level. Indeed, at that stage the estradiol levels were very low in letrozole-treated patients compared to controls (Table 2). Interestingly, it has been demonstrated that lower estradiol levels in the early follicular phase don’t affect the follicular development [30]. Conversely, when follicles growth proceeds, the role of androgens in follicular growth begins negligible; indeed, a lower expression of the AR gene in human GC in the large pre-ovulatory follicles compared to small ones have been reported [28, 31].
Another potentially beneficial effect of using the present MS protocol for IVF in non-obese PCOS women is the lower need to proceed with embryo cryopreservation to prevent OHSS compared to controls. It has been suggested that reducing the need of frozen embryo transfer could have a beneficial impact on the perinatal outcome of IVF singletons [32, 33], as embryo cryopreservation may promote alteration of DNA methylation reprogramming enzymes [34].
Letrozole is still contraindicated in premenopausal women due to the results of a follow up study, presented at the 2005 ASRM meeting but never published on a peer reviewed journal, on 150 babies born to women who took letrozole for ovulation induction, showing that cardiac and locomotor anomalies were overrepresented in the letrozole babies compared with the control group of normal fertile women Indeed, a further multicentre study demonstrated that the major malformation rate was lower in letrozole group compared to clomiphene citrate group, with the incidence of cardiac anomalies being seven times lower compared to clomiphene [35]. Recently, letrozole has been even found to significantly decrease the risk of miscarriage, without increasing the risk of major congenital anomalies or adverse pregnancy or neonatal outcomes, when compared with natural cycles in patients undergoing ART [36]. Still, as no therapeutic indication has been listed for ovulation induction or IVF in the letrozole package information, and the recommendation against its use in premenopausal women persists, obtaining IRB approvals for clinical trials aiming at evaluating the use of letrozole in MS-IVF protocols remains challenging.
The present study has some limitations. Data have been retrospectively evaluated, however since all data were stored in a database management system being in use to the IVF unit, no data was missed. The study sample size, although large enough to reject the null hypothesis in some comparisons (see Tables 2-3), is too small to allow generalization of our findings with regards to the IVF outcome. It has to be highlighted, furthermore, that the results of the present study may apply only to non-obese PCOS women pre-treated with metformin for at least three months, in view of the lower than expected AFC and AMH values observed in our patients.
Conclusions
In conclusion, the present study suggests that the use of letrozole as adjuvant treatment to mild stimulation protocols for IVF may be a safe and cost-effective an effective alternative to standard ovarian stimulation protocols for non-obese PCOS patients undergoing metformin pre-treatment, as it provides comparable IVF outcome without requiring high FSH dose, and avoids supraphysiological estradiol levels, which may be detrimental to the developmental and implantation potential of embryos.
Abbreviations
- AFC:
-
Antral follicle count
- AMH:
-
Anti mullerian hormone
- CS:
-
Conventional IVF stimulation protocols
- E2:
-
Estradiol
- GnRH:
-
Gonadotropin releasing hormone
- hCG:
-
Human chorionic gonadotropin
- HMG:
-
Human menopausal gonadotropin
- ICSI:
-
Intracytoplasmic sperm injection
- IVF:
-
In vitro fertilization
- MII:
-
Metaphase II
- MS:
-
Mild stimulation
- OHSS:
-
Ovarian hyperstimulation syndrome
- PCOS:
-
Polycystic ovarian syndrome
References
-
Nargund G, Fauser BC, Macklon NS, Ombelet W, Nygren K, Frydman R. Rotterdam ISMAAR consensus group on terminology for ovarian stimulation for IVF. The ISMAAR proposal on terminology for ovarian stimulation for IVF. Hum Reprod. 2007;22:2801–4.
Article
CAS
PubMedGoogle Scholar
-
Verberg MFG, Macklon NS, Nargund G, Frydman R, Devroey P, Broekmans FJ, Fauser BCJM. Mild ovarian stimulation for IVF. Hum Reprod Update. 2009;15:13–29.
Article
CAS
PubMedGoogle Scholar
-
Arce JC, Andersen AN, Fernández-Sánchez M, Visnova H, Bosch E, García-Velasco JA, Barri P, de Sutter P, Klein BM, Fauser BC. Ovarian response to recombinant human follicle-stimulating hormone: a randomized, antimüllerian hormone-stratified, dose-response trial in women undergoing in vitro fertilization/intracytoplasmic sperm injection. Fertil Steril. 2014;102:1633–40.
Article
CAS
PubMedGoogle Scholar
-
Baart EB, Martini E, Eijkemans MJ, Van Opstal D, Beckers NG, Verhoeff A, Macklon NS, Fauser BC. Milder ovarian stimulation for in-vitro fertilization reduces aneuploidy in the human preimplantation embryo: a randomized controlled trial. Hum Reprod. 2007;22(4):980–8.
Article
PubMedGoogle Scholar
-
Bhatnagar AS, Hausler A, Schieweck K, Lang M, Bowman R. Highly selective inhibition of estrogen biosynthesis by CGS 20267, a new non-steroidal aromatase inhibitor. J Steroid Biochem Mol Biol. 1990;37:1021–7.
Article
CAS
PubMedGoogle Scholar
-
Mitwally MFM, Casper RF. Use of an aromatase inhibitor for induction of ovulation in patients with an inadequate response to clomiphene citrate. Fertil Steril. 2000;75:305–9.
Article
Google Scholar
-
Franik S, Kremer JAM, Nelen WLDM, Farquhar C. Aromatase inhibitors for subfertile women with polycystic ovary syndrome. Cochrane Database Syst Rev. 2014;2:CD010287.
Google Scholar
-
Papanikolaou EG, Polyzos NP, Humaidan P, Pados G, Bosch E, Tournaye H, Tarlatzis B. Aromatase inhibitors in stimulated IVF cycles. Reprod Biol Endocrinol. 2011;9:85.
Article
CAS
PubMed
PubMed CentralGoogle Scholar
-
Haas J, Casper RF. In vitro fertilization with the use of clomiphene citrate or letrozole. Fertil Steril. 2017;108:568–71.
Article
CAS
PubMedGoogle Scholar
-
National Institutes of Health. Evidence-based methodology workshop on polycystic ovary syndrome, December 3–5, 2012. Executive summary. Available at: https://prevention.nih.gov/docs/programs/pcos/FinalReport.pdf
-
Tso LO, Costello MF, Albuquerque LE, Andriolo RB, Macedo CR. Metformin treatment before and during IVF or ICSI in women with polycystic ovary syndrome. Cochrane Database Syst Rev. 2014;11:CD006105.
Google Scholar
-
La Marca A, Sunkara SK. Individualization of controlled ovarian stimulation in IVF using ovarian reserve markers: from theory to practice. Hum Reprod Update. 2014;20:124–40.
Article
CAS
PubMedGoogle Scholar
-
Martins WP, Nastri CO, Rienzi L, van der Poel SZ, Gracia C, Racowsky C. Blastocyst vs cleavage-state embryo transfer: systematic review and meta-analysis of reproductive outcomes. Ultrasound Obstet Gynecol. 2017;49:583–91.
Article
CASGoogle Scholar
-
Venetis CA, Kolibianakis EM, Bosdou JK, Tarlatzis BC. Progesterone elevation and probability of pregnancy after IVF: a systematic review and meta-analysis of over 60 000 cycles. Hum Reprod Update. 2013;19:433–57.
Article
CASGoogle Scholar
-
Nargund G, Kumar Datta A, Fauser BCJM. Mild stimulation for in vitro fertilization. Fertil Steril. 2017;108:558–67.
Article
PubMedGoogle Scholar
-
Sekhon L, Shaia K, Santistevan A, Cohn KH, Lee JA, Beim PY, Copperman AB. The cumulative dose of gonadotropins used for controlled ovarian stimulation does not influence the odds of embryonic aneuploidy in patients with normal ovarian response. J Assist Reprod Genet. 2017;34:749–58.
Article
PubMed
PubMed CentralGoogle Scholar
-
Orvieto R, Vanni VS, Gleicher N. The myths surrounding mild stimulation in vitro fertilization (IVF). Reprod Biol Endocrinol. 2017;15:48.
Article
PubMed
PubMed CentralGoogle Scholar
-
Broer SL, van Disseldorp J, Broeze KA, Dolleman M, Opmeer BC, Bossuyt P, Eijkemans MJ, Mol BW, Broekmans FJ. IMPORT study group. Added value of ovarian reserve testing on patient characteristics in the prediction of ovarian response and ongoing pregnancy: an individual patient data approach. Hum Reprod Update. 2013;19:26–36.
Article
PubMedGoogle Scholar
-
Piltonen T, Morin-Papunen L, Koivunen R, Perheentupa A, Ruokonen A, Tapanainen JS. Serum anti-Müllerian hormone levels remain high until late reproductive age and decrease during metformin therapy in women with polycystic ovary syndrome. Hum Reprod. 2005;20:1820–6.
Article
CAS
PubMedGoogle Scholar
-
Di Pietro M, Parborell F, Irusta G, Pascuali N, Bas D, Bianchi MS, Tesone M, Abramovich D. Metformin regulates ovarian angiogenesis and follicular development in a female polycystic ovary syndrome rat model. Endocrinology. 2015;156:1453–63.
Article
CAS
PubMedGoogle Scholar
-
Haouzi D, Assou S, Dechanet C, Anahory T, Dechaud H, De Vos J, et al. Controlled ovarian hyperstimulation for in vitro fertilization alters endometrial receptivity in humans: protocol effects. Biol Reprod. 2010;82:679–86.
Article
CASGoogle Scholar
-
Zhang Y, Chen Q, Zhang H, Wang Q, Li R, Jin Y, Wang H, Ma T, Qiao J, Duan E. Aquaporin-dependent excessive intrauterine fluid accumulation is a major contributor in hyper-estrogen induced aberrant embryo implantation. Cell Res. 2015;25:139–42.
Article
CAS
PubMedGoogle Scholar
-
Pereira N, Elias RT, Christos PJ, Petrini AC, Hancock K, Lekvich JP, Rosenwaks Z. Supraphysiologic estradiol is an independent predictor of low birth weight in full-term singletons born after fresh embryo transfer. Hum Reprod. 2017;13:1–8.
Google Scholar
-
Liu S, Kuang Y, Wu Y, Feng Y, Lyu Q, Wang L, Sun Y, Sun X. High oestradiol concentration after ovarian stimulation is associated with lower maternal serum beta-hCG concentration and neonatal birth weight. Reprod BioMed Online. 2017;35:189–96.
Article
PubMedGoogle Scholar
-
Imudia A, Awonuga AO, Doyle JO, Kaimal AJ, Wright DL, Toth TL, Styer AK. Peak serum estradiol level during controlled ovarian hyperstimulation is associated with increased risk of small for gestational age and preeclampsia in singleton pregnancies after in vitro fertilization. Fertil Steril. 2012;97:1374–9.
Article
CAS
PubMedGoogle Scholar
-
Casper RF, Mitwally MFM. Review: aromatase inhibitors for ovulation induction. J Clin Endocrinol Metab. 2006;91:760–71.
Article
CAS
PubMedGoogle Scholar
-
Dewailly D, Robin G, Peigne M, Decanter C, Pigny P, Catteau-Jonard S. Interactions between androgens, FSH, anti-Müllerian hormone and estradiol during folliculogenesis in the human normal and polycystic ovary. Hum Reprod Update. 2016;22:709–24.
Article
CAS
PubMedGoogle Scholar
-
Catteau-Jonard S, Jamin SP, Leclerc A, Gonzales J, Dewailly D, di Clemente N. Anti-Mullerian hormone, its receptor, FSH receptor, and androgen receptor genes are overexpressed by granulosa cells from stimulated follicles in women with polycystic ovary syndrome. J Clin Endocrinol Metab. 2008;93:4456–61.
Article
CAS
PubMedGoogle Scholar
-
Sen A, Prizant H, Light A, Biswas A, Hayes E, Lee H-J, Barad D, Gleicher N, Hammes SR. Androgens regulate ovarian follicular development by increasing follicle stimulating hormone receptor and microRNA-125b expression. Proc Natl Acad Sci U S A. 2014;111:3008–13.
Article
CAS
PubMed
PubMed CentralGoogle Scholar
-
Kolibianakis EM, Albano C, Camus M, Tournaye H, Van Steirteghem AC, Devroey P. Initiation of gonadotropin-releasing hormone antagonist on day 1 as compared to day 6 of stimulation: effect on hormonal levels and follicular development in in vitro fertilization cycles. J Clin Endocrinol Metab. 2003;88:5632–7.
Article
CAS
PubMedGoogle Scholar
-
Prizant H, Gleicher N, Sen A. Androgen actions in the ovary: balance is key. J Endocrinol. 2014;222:R141–51.
Article
CAS
PubMedGoogle Scholar
-
Nelissen EC, Van Montfoort AP, Coonen E, Derhaag JG, Geraedts JP, Smiths LJ, Land JA, Evers JL, Dumoulin JC. Further evidence that culture media affect perinatal outcome: findings after transfer of fresh and cryopreserved embryos. Hum Reprod. 2012;27:1966–7.
Article
PubMedGoogle Scholar
-
Korosec S, Frangez HB, Steblovnik L, Verdenik I, Bokal EV. Independent factors influencing large-for-gestation birth weight in singletons born after in vitro fertilization. J Assist Reprod Genet. 2016;33:9–17.
Article
PubMedGoogle Scholar
-
Petrussa L, Van de Velde H, De Rycke M. Dynamic regulation of DNA methyltransferases in human oocytes and preimplantation embryos after assisted reproductive technologies. Mol Hum Reprod. 2014;20:861–74.
Article
CAS
PubMedGoogle Scholar
-
Tulandi T, Martin J, Al-Fadhli R, Kabli N, Forman R, Hitkari J, Librach C, Greenblatt E, Casper RF. Congenital malformations among 911 newborns conceived after infertility treatment with letrozole or clomiphene citrate. Fertil Steril. 2006;85:1761–5.
Article
CAS
PubMedGoogle Scholar
-
Tatsumi T, Jwa SC, Kuwahara A, Irahara M, Kubota T, Saito H. No increased risk of major congenital anomalies or adverse pregnancy or neonatal outcomes following letrozole use in assisted reproductive technology. Hum Reprod. 2017;32:125–32.
Article
CAS
PubMedGoogle Scholar
Download references
Acknowledgements
We grateful acknowledge the Reviewers for their thoughtful and detailed comments that significantly helped us in improving the manuscript quality.
Availability of data and materials
The dataset used and/or analyzed during the current study are available from the corresponding author on reasonable request.
Author information
Authors and Affiliations
-
Asl Bari, Department of Maternal and Child Health, Reproductive and IVF Unit, Conversano, BA, Italy
Giuseppe D’Amato, Anna Maria Caringella, Antonio Stanziano, Clementina Cantatore, Simone Palini & Ettore Caroppo
-
ASL Bari, PTA “F Jaia”, Fisiopatologia della Riproduzione Umana e P.M.A, via de Amicis 30, 70014, Conversano, BA, Italy
Ettore Caroppo
Authors
- Giuseppe D’Amato
You can also search for this author in
PubMed Google Scholar - Anna Maria Caringella
You can also search for this author in
PubMed Google Scholar - Antonio Stanziano
You can also search for this author in
PubMed Google Scholar - Clementina Cantatore
You can also search for this author in
PubMed Google Scholar - Simone Palini
You can also search for this author in
PubMed Google Scholar - Ettore Caroppo
You can also search for this author in
PubMed Google Scholar
Contributions
GD: conception and design of the study. AMC: performed the research and acquired the data. AS: performed the research. CC: performed the research. SP: collected all the embryological data. EC: study design, data analysis and interpretation, manuscript drafting. Each Author gave final approval of the version to be published.
Corresponding author
Correspondence to
Ettore Caroppo.
Ethics declarations
Ethics approval and consent to participate
The present study was approved by the local IRB (IEC Azienda Ospedaliera Universitaria Policlinico di Bari, register number 4990, April 5, 2016). All patients gave their written consent to the anonymous collection of their data.
Consent for publication
Not applicable
Competing interests
The authors declare that they have no competing interests.
Publisher’s Note
Springer Nature remains neutral with regard to jurisdictional claims in published maps and institutional affiliations.
Rights and permissions
Open Access This article is distributed under the terms of the Creative Commons Attribution 4.0 International License (http://creativecommons.org/licenses/by/4.0/), which permits unrestricted use, distribution, and reproduction in any medium, provided you give appropriate credit to the original author(s) and the source, provide a link to the Creative Commons license, and indicate if changes were made. The Creative Commons Public Domain Dedication waiver (http://creativecommons.org/publicdomain/zero/1.0/) applies to the data made available in this article, unless otherwise stated.
Reprints and Permissions
About this article
Cite this article
D’Amato, G., Caringella, A.M., Stanziano, A. et al. Mild ovarian stimulation with letrozole plus fixed dose human menopausal gonadotropin prior to IVF/ICSI for infertile non-obese women with polycystic ovarian syndrome being pre-treated with metformin: a pilot study.
Reprod Biol Endocrinol 16, 89 (2018). https://doi.org/10.1186/s12958-018-0405-3
Download citation
-
Received:
-
Accepted:
-
Published:
-
DOI: https://doi.org/10.1186/s12958-018-0405-3
Keywords
© А. з. морчиладзе, В. А. Савина, Н. Н. Ткаченко, м. И. ярмолинская
НИИ акушерства и гинекологии им. Д. О. Отта СЗО РАМН
применение ингибитора ароматазы летрозола для индукции овуляции у женщин с синдромом поликистозных яичников
УДК: 618.11-006.2-031.14
■ Целью исследования явилось изучение эффективности применения различных доз ингибитора ароматазы летрозола при стимуляции функции яичников у больных синдромом поликистозных яичников (СПЯ). В исследование включены 24 женщины, получавшие летрозол в дозе 2,5-5 мг в сутки с 3-го по 7-й день менструального цикла. При отсутствии овуляции на фоне применения летрозола в дозе 2,5 мг, в следующем цикле доза препарата была увеличена до 5 мг в сутки. Всем женщинам при достижении лидирующим фолликулом размера 18 мм и более вводилась разрешающая доза хорионического гонадотропина (ХГ). Обследование включало ультразвуковое исследование органов малого таза, определение уровня гонадотропинов, ан-дрогенов и эстрадиола в периферической крови. Применение летрозола привело
к восстановлению овуляторного цикла у 20 женщин с СПЯ. Индукция овуляции летрозолом оказалась эффективной у пятерых из семи больных, резистентных к кломифену. Результаты работы позволяют считать, что использование летрозола в дозе 5,0 мг является предпочтительным по сравнению с дозой 2,5 мг в сутки, приводя к достоверному увеличению частоты наступления беременности.
■ Ключевые слова: синдром поликистозных яичников; гормональная недостаточность яичников; индукция овуляции; ингибиторы ароматазы.
Синдром поликистозных яичников (СПЯ) представляет собой одну из наиболее распространенных форм нормогонадо-тропной недостаточности яичников, которая составляет 80 %, а по некоторым данным, 90 % всех форм гиперандрогенемии [8, 16]. Встречаемость СПЯ в структуре ановуляторного бесплодия достигает 70-75 % [1, 2]. Наиболее частыми клиническими проявлениями СПЯ являются увеличение яичников с множественными антральными фолликулами, ановуляция, нарушение менструального цикла по типу опсоменореи, избыток мужских половых гормонов в крови, гирсутизм.
Принцип лечения бесплодия, обусловленного СПЯ, заключается в восстановлении овуляции. На международном симпозиуме в Фессалониках в 2007 г. [6], препаратом первой линии для достижения овуляции при СПЯ, был признан кломифен, препаратом второй линии — гонадотропины, следующим этапом при неэффективности консервативной терапии — хирургический метод лечения — электрокаутеризация яичников.
Наблюдается значительное расхождение между частотой овуляции и наступления беременности у женщин, применяющих кломифен. Если овуляция происходит у 60-80 % больных, использующих кломифен, то беременность наступает лишь у 20-30 % из них. В дополнение к этому, отмечено, что 2025 % женщин с СПЯ были резистентны к кломифену [12, 17]. Периферические антиэстрогенные эффекты кломифена, проявляющиеся отсутствием адекватной трансформации эндометрия и/ или цервикальной слизи, объясняют низкую частоту наступления беременности при достаточно высокой частоте овуляции [13]. «Бедный» ответ на индукцию овуляции кломи-феном также объясняется сниженным маточным кровотоком в периимплантационный период [14]. Одним из основных недостатков применения кломифена считается высокая частота многоплодных беременностей, которая варьирует в пределах 6-11 % [5, 22], а частота синдрома гиперстимуляции яичников составляет около 6 % [11]. К настоящему времени накоплено много данных, свидетельствующих о том, что использование гонадотропинов у женщин с СПЯ ассоциируется с высокой частотой развития избыточного количества фолликулов и повышенным риском синдрома гиперстимуляции яичников (10-15 %).
В течение последних нескольких лет появились сообщения об успешном применении ингибиторов ароматазы при ановуляторном бесплодии, в том числе при СПЯ [17, 18, 21]. Ароматаза является микросомальным цитохромом Р450, гемо-протеин-содержащим энзимным комплексом, который катализирует превращение андростендиона и тестостерона в эстрон и эстрадиол соответственно. Ингибиторы ароматазы третьего поколения представлены двумя нестероидными препаратами — летрозолом (фемара) и анастрозолом (арамидекс), и одним стероидным препаратом — эксеместаном.
Механизм действия ингибиторов ароматазы заключается в торможении превращения андро-генов в эстрогены как на уровне ЦНС, так и на периферии. Ингибиторы ароматазы обеспечивают блокаду продукции эстрогенов, стимулируя по принципу отрицательной обратной связи секрецию гонадотропинов и, как следствие, фол-ликулогенез в яичниках. Предполагается, что фолликулярный рост и созревание ооцита в ходе применения ингибиторов ароматазы являются следствием повышения внутрифолликулярного уровня андрогенов, усиливающих эффекты ФСГ, и увеличения внутрифолликулярного содержания инсулиноподобного ростового фактора I, синер-гичного с ФСГ [4, 10].
Эффективность ингибиторов ароматазы при СПЯ представляется достаточно неожиданной, так как гиперпродукция лютеинизирующего гормона (ЛГ) при этом заболевании приводит к относительной ароматазной недостаточности яичников и повышению уровня андрогенов в крови. Принято считать, что именно гиперандрогенемия является основной причиной нарушения фолли-кулогенеза и ановуляции у больных СПЯ [9, 23].
В целях индукции овуляции летрозол применяется обычно в двух режимах: по 2,5 мг или 5 мг/ сут с 3-го по 7-й день менструального цикла или в однократной дозе 20 мг на 3-й день менструального цикла. Частота наступления беременности у больных СПЯ на фоне стимуляции яичников ле-трозолом колеблется в широких пределах от 9,1 % до 44 % [15]. Неоднородность результатов может быть частично связана с патогенетической гетерогенностью СПЯ.
Цель исследования
Изучение механизма действия и эффективности применения различных доз летрозола при индукции овуляции у женщин с СПЯ.
Материалы и методы исследования
В исследование включены 24 женщины с СПЯ в возрасте от 25 до 37 лет с ановуляцией, подтвержденной гормональными и ультразвуковыми методами. Средний возраст обследованных больных составил 28,5 ± 0,7 года. Индекс массы тела (ИМТ) варьировал от 18,5 до 27 и в среднем составил 23,2 ± 0,5. У 8 обследованных женщин обнаружен гирсутизм легкой и средней степени тяжести. Возраст менархе колебался от 10 до 17 лет и в среднем составил 12,4 ± 0,5 года. Позднее менархе (в возрасте старше 15 лет) отмечено у 6 обследованных женщин. Нарушение менструального цикла по типу олиго-опсоменореи было у всех больных СПЯ, у 17 из них нарушения цикла начались с менархе, вторичная аменорея отмеча-
лась у 4 больных. Продолжительность вторичной аменореи варьировала от 6 до 32 месяца и в среднем составила 14,3 ± 0,3 месяцев. Первичным бесплодием страдали 18 больных, вторичным 6 больных, среди которых одна женщина имела в анамнезе роды, три женщины — невынашивание беременности, две — искусственные аборты. Длительность бесплодия в среднем составила 39,3 ± 4,0 мес. Трое из 24 больных в прошлом нигде не лечились, 17 женщин получали только консервативное лечение, 4 — консервативное и хирургическое лечение. Количество безуспешных циклов с индукцией овуляцией кломифеном составило 4,2 ± 0,4. У 7 обследованных больных была подтверждена резистентность к кломифену. Всем больным с целью исключения трубного бесплодия была проведена проверка проходимости маточных труб с помощью гистеросальпингогра-фии или хромогидротубации при лапароскопии. У всех женщин гормональное лечение СПЯ было отменено за 4 месяца до включения в протокол. Обследование мужчин сводилось к однократному анализу спермы, при оценке фертильности которой использовались соответствующие параметры ВОЗ.
Критериями исключения явились: сахарный диабет, ожирение или дефицит массы тела, гипотиреоз, пролактинсекретирующая аденома гипофиза, гиперандрогенемия надпочечнико-вого происхождения, системные заболевания. Гормональное обследование включало определение в крови ЛГ, ФСГ, дегидроэпиандростерона-сульфата (ДГЭА-С), общего тестостерона (Алкор Био — Россия), а также андростендиона, свободного тестостерона, эстрадиола (DRG diagnostics, Германия) иммуноферментным методом на 2-3 и 8-9 день менструального цикла. УЗИ органов малого таза проводили вагинальным датчиком (7,5 МГц — £опоасеХ4 — Корея). Оценивали толщину и эхогенность эндометрия, количество и размеры лидирующих фолликулов на 8, 12 и 14 день менструального цикла. Во II-ой фазе цикла определяли наличие желтого тела и структуру эндометрия.
Статистическую обработку проводили с использованием программ «Statistica 6.0». В сравниваемых группах определяли среднее арифметическое значение (М) и стандартную ошибку среднего значения (m). Показатель достоверности «р» рассчитывали с использованием парного критерия Стьюдента. Статистически значимым для всех показателей считался критерий достоверности р < 0,05.
Всем женщинам проводили стимуляцию овуляции по следующей схеме. Стимуляция начиналась на 3-й день после спонтанного или индуци-
Таблица 1
Размеры лидирующего фолликула (М ± т) у обследованных женщин
Доза летрозола День цикла
8 12 14
2,5 мг 9,4 ± 0,5 16,1 ± 0,5 19,1 ± 1,4
5 мг 9,9 ± 0,6 18,6 ± 1,1 20,8 ± 1,9
Р Р > 0,7 р > 0,08 Р > 0,8
рованного прогестероном менструального цикла. Начальная доза летрозола составила 2,5 мг в сутки в течение 5 последовательных дней (24 женщины — 38 циклов). В последующем в зависимости от ответа яичников в предыдущем цикле доза препарата оставалась прежней при подтвержденной овуляции или увеличивалась до 5,0 мг в сутки (12 женщин, 18 циклов). При достижении фолликулом размера 18 мм и более вводили разрешающую дозу хорионического гонадотропина (10 000 ЕД). Поддержку И-ой фазы проводили натуральным микронизированным прогестероном или дидрогестероном.
Результаты исследования
На фоне индукции овуляции летрозолом у трех женщин из 24 наблюдались нейро-вегетативные проявления легкой степени тяжести в виде приливов менее 10 раз в сутки, которые прекратились через день после отмены приема препарата. У одной женщины отмечены диспептические явления в виде тошноты и однократной рвоты в первый день приема летрозола. Серьезных побочных эффектов, требующих отмены препарата, ни у одной больной не было отмечено.
Согласно полученным данным, в 41 овуля-торном цикле с применением летрозола среднее число фолликулов в диаметре более 18 мм к моменту введения ХГ составило 1,3 ± 0,2, причем в 34 из них в процессе индуцированного фоллику-логенеза созревал один фолликул, в 6 циклах два фолликула. Средняя продолжительность времени достижения фолликулом предовуляторной стадии развития составила 13,5 ± 0,2 дня. Признаки преждевременной лютеинизации фолликула при УЗИ обнаружены в одном случае. Овуляция без введения разрешающей дозы хГ произошла также у одной женщины. Средний диаметр доминантного фолликула на 12-14 день менструального цикла у женщин с подтвержденной овуляцией составил 18 ± 1,3 мм. Размеры лидирующего фолликула у обследованных женщин были сопоставимы на фоне приема разных доз летрозола (табл. 1). Не было также выявлено достоверных отличий толщины эндометрия в течение цикла в зависимости от дозы летрозола (табл. 2).
Таблица 2
Толщина эндометрия (М ± т) у обследованных больных
Доза летрозола День цикла
8 12 14
2,5 мг 7,0 ± 0,1 8,4 ± 0,1 9,1 ± 0,3
5 мг 6,7 ± 0,2 8,0 ± 0,2 8,7 ± 0,3
Р Р > 0,1 Р > 0,5 Р > 0,7
Восстановление овуляторного цикла было достигнуто у 20 женщин. У 4 женщин сохранялся ановуляторный цикл в трех курсах стимуляции летрозолом. Применение летрозола оказалось эффективным у 5 из 7 женщин, резистентных к кло-мифену. Из четырех женщин с вторичной аменорей при стимуляции яичников летрозолом в дозе 2,5 мг в сутки у двух сохранялась ановуляция, у остальных двух наблюдалась недостаточность лютеиновой фазы. Увеличение дозы летрозола до 5,0 мг в сутки привело к восстановлению овуляции у всех женщин, у двух наступила беременность. Всего при индукции овуляции летрозолом наступило 12 беременностей (50 % в расчете на число женщин и 21,4 % на число циклов стимуляции). У одной женщины имело место многоплодие (двойня). Самопроизвольное прерывание беременности на ранних сроках наблюдалось у одной женщины. В циклах с применением ле-трозола мы не отмечали резко выраженной муль-тифолликулярной реакции и, как следствие, не зарегистрировали ни одного случая синдрома гиперстимуляции яичников.
У женщин, применявших летрозол в дозе как 2,5 мг так и 5 мг в сутки, наблюдалось достоверное увеличение ФСГ и ЛГ на 8-9 день цикла (р < 0,001) (табл. 3). Уровень эстрадиола в сыворотке крови на 8-9-й день цикла был значительно ниже, чем на 2-3-й день (р < 0,001). Применение ингибитора ароматазы летрозола в дозе 5,0 мг приводило к еще большему снижению уровня эстра-диола в периферической крови по сравнению с его уровнем на фоне приема летрозола 2,5 мг в сутки. Содержание тестостерона и андростерона в сыворотке крови в результате прима летрозола повышалось (р < 0,001) (табл. 3).
Обсуждение
Принято считать, что избыточный уровень ан-дрогенов у женщин с синдромом поликистозных яичников является ведущей причиной атретиче-ского превращения фолликулов и ановуляции [9, 23]. Устранение гиперандрогенемии с помощью диатермокаутеризации яичников восстанавливает овуляцию. Казалось бы, торможение конверсии андрогенов в эстрогены в ходе применения
Таблица 3
Уровень гонадотропинов и половых стероидных гормонов (М ± ш) в сыворотке крови женщин с СПЯ на фоне применения летрозола
День цикла 2-3 день цикла 8-9 день цикла
Доза летрозола 2,5 мг 5 мг
ФСГ (МЕ/л) 5,6 ± 0,3 7,6 ± 0,4 ** 8,2 ± 0,6**
ЛГ (МЕ/л) 8,6 ± 0,8 11,6 ± 1,0** 15,7 ± 0,3*
Общий тестостерон (нмоль/л) 1,9 ± 0,2 2,9 ± 0,3** 3,6 ± 0,5**
Св. тестостерон (пмоль/л) 8,7 ± 1,3 10,2 ± 1,3 11,3 ± 2,2
Андростендион (нмоль/л) 7,1 ± 0,6 9,4 ± 0,6** 10,4 ± 1,1**
ДГЭА-С (нмоль/л) 6,3 ± 0,5 6,7 ± 0,4 6,9 ± 0,5
Эстрадиол (пмоль/л) 159,1 ± 7,7 133,8 ± 7,4* 119,4 ± 7,2**
Отличие от исходного показателя при * — р < 0,05; ** — р < 0,001
летрозола у женщин с исходно высоким уровнем андрогенов в крови должно способствовать усилению неблагоприятного влияния андрогенов на растущие фолликулы. В нашем исследовании применение летрозола приводило к повышению содержания андрогенов в крови и одновременно стимулировало рост доминантного фолликула. Это дает основание считать, что гиперандроге-немия не является ведущей причиной нарушения фолликулогенеза при СПЯ. Возможно, фактором, нарушающим фолликулогенез у больных СПЯ, является гиперпродукция гранулезными клетками антимюллерового гормона (АМГ), тормозящего зависимый от ФСГ рост антральных фолликулов [20]. Другим фактором, нарушающим развитие доминантного фолликула при СПЯ, может являться повышенная чувствительность гипофиза к стимулирующему действию эстрогенов [3]. Усиление позитивной обратной связи между яичником и гипофизом приводит к преждевременным выбросам ЛГ гипофизом, лютеинизации и атрезии доминантного фолликула. Сниженная под влиянием летрозола конверсия андрогенов в эстрогены в доминантном фолликуле может предупредить появление преждевременных пиков ЛГ и обеспечить дальнейшее развитие фолликула до предовуляторной стадии. Уменьшение уровня эстрадиола в крови под влиянием летрозола «включает» механизм негативной обратной связи, что сопровождается усилением продукции гонадотропинов гипофизом. Это подтверждается увеличением уровня гонадотропинов в крови под влиянием летрозола в нашем исследовании (табл. 3). Усиление секреции ФСГ, вероятно, определяет рост и развитие доминантного фолликула под воздействием летрозола.
Показатель средней толщины эндометрия в день введения ХГ составил 9,2 ± 1,3 мм, что является благоприятным для имплантации плодного яйца. Беременность наступила у 12 женщин. Эти
данные существенно не отличаются от результатов других исследователей [17, 25].
Известно, что риск многоплодной беременности при индукции овуляции кломифеном достигает 10 % [5, 22] гонадотропинами — 15-25 % [7]. В нашем исследовании количество зрелых фолликулов (диаметром 18 мм и более) в день введения триггера овуляции составило не более двух (1-2), 11 из 12 беременностей были одноплодными. Следовательно, терапия летрозолом уменьшает риск многоплодной беременности и не вызывает гиперстимуляцию яичников, что согласуется с ранее полученными данными [17, 25].
Вопреки имеющемуся мнению о неэффективности индукции овуляции ингибитором аро-матазы у женщин, резистентных к кломифену, терапия летрозолом оказалась эффективной у 5 женщин с подтвержденной резистентностью к кломифену. У четырех из них наступили беременности, которые прогрессируют в настоящее время. Одним из объяснений полученного положительного результата может быть наличие разных механизмов действия данных препаратов. В отличие от кломифена, летрозол не блокирует эстрогенновые рецепторы, и его антиэстрогенные свойства проявляются торможением фермента ароматазы. Таким образом, полученные результаты позволяют предположить, что ингибиторы ароматазы оказываются способными индуцировать овуляцию у женщин, резистентных к кломифену, и тем самым позволяют избежать применения гонадотропи-нов, резко увеличивающего риск как многоплодия, так и СГЯ.
Анализ ответа яичников на применение ингибитора ароматазы и частоты наступления беременности в зависимости от использованной дозы летрозола показал, что увеличение дозы препарата до 5 мг в сутки увеличивает частоту наступления беременности вдвое р < 0,02.
Выводы
• Применение ингибитора ароматазы летрозола с последующим введением разрешающей дозы ХГ индуцирует овуляцию у 83,3 % женщины с синдромом поликистозных яичников.
• У большинства больных СПЯ летрозол стимулри-рует монофолликулярный ответ и не приводит к развитию синдрома гиперстимуляции яичников.
• Гиперандрогенемия не является ведущей причиной нарушения фолликулогенеза при СПЯ, так как увеличение андрогенов в крови под влиянием ингибитора ароматазы не препятствует росту доминантного фолликула.
• Вызванное летрозолом торможение конверсии андрогенов в эстрогены приводит к достоверному усилению гонадотропной функции гипофиза, что обеспечивает рост и созревание доминантного фолликула.
Литература
1. Манухин И. Б., Тумилович Л. Г., Геворкян М. А. Клинические лекции по гинекологической эндокринологии. — 2-е изд. — М.: ГЭОТАРМЕДИА, 2006. — 340 с.
2. Смирнова А. А. Прогнозирование исхода индукции овуляции у пациенток с синдромом поликистозных яичников: автореф. дис. … канд. мед. наук. — М.: 2004. — 21 с.
3. Соболева Е. Л. Действие парлодела при синдроме поликистозных яичников: автореф. дис. … канд. мед. наук. — СПб.,1992. — 20 с.
4. Androgens promote oocyte insuline-like growth factor I expression and initiation of follicle development in the primate ovary / Vendola K. [et al.] // Biol. Reprod. — 1999. — Vol. 61, N 2. — P. 353-357.
5. Case series of a single centre’s treatment of ovulatory infertility with clomiphene citrate and intrauterine insemination in 2002 / Costello M. F. [et al.] // Aust. N. Z. J Obstet. Gynaecol. — 2004. — Vol. 6, N 2. — P. 156-159.
6. Consensus on infertility treatment related to polycystic ovary syndrome. The Thessaloniki ESHRE/ASRM-Sponsored PCOS Consensus Workshop Group // Human Reproduction. — 2007. — Vol. 23, N 3. — P. 462-477.
7. Dickey R. P. Strategies to reduce multiple pregnancies due to ovulation stimulation // Fertil. Steril. — 2009. — Vol. 91, N 1. — P. 1-17.
8. Effect of long term treatment with metformin added to hypoca-loric diet on body composition, fat distribution, and androgen and insulin levels in abdominally obese women with and without the polycystyc ovary syndrome / Pasquali R. [et al.] // J. Clin. Endocrinol. Metab. — 2000. —Vol. 85. — P. 2767-2774.
9. Elevated serum level of anti-Mullerian hormone in patients with polycystic ovary syndrome: relationship to the ovarian follicle excess and to the follicle arrest / Pigny P. [et al.] // J. Clin. Endocrinol. Metabol. — 2003. —Vol. 88. — P. 5957-5962.
10. Giudice L. C. Insulin-like growth factors and ovarian follicular development // Endocrinol. Rev. — 1992. — Vol. 13, N 4. — P. 641669.
11. High singleton live birth rate following classical ovulation induction in normogonadotrophic anovulatory infertility / Ei-jkemans M. J. [et al.] // Hum. Reprod. — 2003. — Vol. 18, N 11. — P. 2357-2362.
12. HomburgR. The management of infertility associated with polycystic ovary syndrome // Reprod. Biol. Endocrinol. — 2003. — Vol. 14, N 1. — P. 109.
13. Homburg R. Clomiphene citrate — end of an era? A mini review // Hum Reprod. — 2005. — Vol. 20, N 8. — P. 20432051.
14. Interference with uterine blood flow by clomiphene citrate in women with unexplained infertility / Hsu C. C. [et al.] // Obstet. Gynecol. — 1995. — Vol. 86, N 6. — P. 917-921.
15. Letrozole vs. clomiphene citrate in patients with ovulatory infertility / Bayar U. [et al.] // Fertil. Steril. — 2006. — Vol. 85, N 4. — P. 1045-1048.
16. Lobo R. A., Carmina E. The importance of diagnosing the polycystic ovary syndrome // Annals of Internal Medicine. — 2000. — Vol. 132, N. 12. — P. 989-993.
17. Mitwally M. F. M., Casper R. F. Use of an aromatase inhibitor for induction of ovulation in patients with an inadequate response to clomiphene citrate // Fertil. Steril. — 2001. — Vol. 75. — P. 305-309.
18. Okman K. T., KucukM., Altaner S. Comparison of the effects of letrozole and CC on ovarian follicles, endometrium and hormone levels in the rat // Fertil. steril. — 2003. —Vol. 80. — P. 1330-1332.
19. Ovulation induction in polycystic ovary syndrome / Tan-nys D. R. [et al.] // Int. J. Gynecol. Obstet. — 2010. — Vol. 111, N 1. — P. 95-100.
20. Pellatt L., Rice S., Mason H. D. Anti-Mullerian hormone and polycystic ovary syndrome: a mountain too high? // J. Society Reprod. Fertil. — 2010. — Vol. 139. — P. 825-833.
21. Pritts E. A. Letrozole for ovulation induction and controlled ovarian hyperstimulation // Current Opinion Obstet. Gynecol. — 2010. — Vol. 22, N 4. — P. 289-294.
22. Risk of multiple gestation after ovulation induction in polycystic ovary syndrome / Ratts V. S. [et al.] // J. Reprod. Med. — 2007. — Vol. 52, N 10. — P. 896-900.
23. Serum anti-Mullerian hormone levels during controlled ovarian hyperstimulation in women in polycystic ovaries with and without hyperandrogenism / Eldar-Geva T. [et al.] // Human Reproduction. — 2005. — Vol. 20, N 7. — P. 1814-1819.
24. The microenvironment of the human antral follicle: interrelationships among the steroid levels in antral fluid, the population of granulosa cells, and the status of the oocyte in vivo / McNatty K. P. [et al.] // J. Clin. Endocrinol. Metab. — 1979. — Vol. 49. N 6. — P. 851-860.
25. The effect of an aromatase inhibitor on ovulation induction and endometrial receptivity in clomiphene resistant women with polycystic ovary syndrome / Al-Omari W. [et al.] // Mid. East Fertil. Soc. J. — 2001. — Vol. 6. — P. 2-5.
Статья представлена Э. К. Айламазяном, НИИ акушерства и гинекологии им. Д. О. Отта СЗО РАМН,
Санкт-Петербург
THE USE OF AROMATASE INHIBITOR LETROZOLE FOR OVULATION INDUCTION IN WOMEN WITH POLYCYSTIC OVARY SYNDROME
Morchiladze A. Z., Savina V. A., Tkachenko N. N., Yarmolinskaya M. I.
■ Summary: The purpose of our study was to evaluate the outcome of different dose letrozole therapy for induction of ovulation in patients with polycystic ovary syndrome (PCOS). The study comprised a total 24 infertile women (cycles), who received letrozole 2,5-5 mg/d for 5 days, starting on day 3 of menses. In case of unsuccessful ovulation after administration
letrozole 2,5 mg/d, the dose was increased to 5 mg/d. Ovulation was triggered with 10,000 IU of hCG in all women by achieving the leading follicle 18 or more mm in diameter. Was explored ultrasound assessment of uterus and ovaries and method of hormonal assays, including evaluation the value of gonadothropins, androgens and estrogen. Ovulation occurred in 20 women with PCOS, including 5 women with confirmed clomiphene citrate resistance. The results of this study suggests, that letrozole 5 mg/d was associated with significantly higher pregnancy rate than the dose 2,5 mg/d.
■ Key words: polycystic ovary syndrome; normogonadotropic ovarian deficiency; ovulation induction; aromatase inhibitors.
■ Адреса авторов для переписки-
iНе можете найти то, что вам нужно? Попробуйте сервис подбора литературы.
Морчиладзе Ани Зурабовна — аспирант.
Отдел эндокринологии репрдукции, НИИ акушерства и гинекологии им. Д. О. Отта СЗО РАМН. 199034, Санкт-Петербург, Менделеевская л., д. 3. E-mail: ani.otta@mail.ru
Савина Валентина Андреевна — аспирант.
Отдел эндокринологии репрдукции, НИИ акушерства и гинекологии им. Д. О. Отта СЗО РАМН. 199034, Санкт-Петербург, Менделеевская л., д. 3. E-mail: vasavina@mail.ru
Ткаченко Наталья Николаевна — к. б. н., заведующая.
Отдел эндокринологии репрдукции, НИИ акушерства и гинекологии
им. Д. О. Отта СЗО РАМН.
199034, Санкт-Петербург, Менделеевская л., д. 3.
E-mail: liberine@mail.ru
Ярмолинская Мария Игоревна — д. м. н., в. н. с.
Отдел эндокринологии репрдукции, НИИ акушерства и гинекологии
им. Д. О. Отта СЗО РАМН.
199034, Санкт-Петербург, Менделеевская л., д. 3.
E-mail: m.yarmolinskaya@gmail.com
Morchiladze Ani Zurabovna — PhD student.
Department of Reproductive Endocrinology, D. O. Ott Research Institute of Obstetrics and Gynecology, RAMS. 3, Mendeleyevskaya Line., St. Petersburg, 199034, Russia E-mail: ani.otta@mail.ru
Savina Valentina Andreevna — PhD student.
Department of Reproductive Endocrinology, D. O. Ott Research Institute of Obstetrics and Gynecology, RAMS. 3, Mendeleyevskaya Line., St. Petersburg, 199034, Russia E-mail: vasavina@mail.ru
Tkachenko Natalya Nikolaevna — PhD, Head of the Laboratory of Endocrinology.
Department of Reproductive Endocrinology, D. O. Ott Research Institute of Obstetrics and Gynecology, RAMS. 3, Mendeleyevskaya Line., St. Petersburg, 199034, Russia E-mail: liberine@mail.ru
Morchiladze Ani Zurabovna — PhD student.
Department of Reproductive Endocrinology, D. O. Ott Research Institute of Obstetrics and Gynecology, RAMS. 3, Mendeleyevskaya Line., St. Petersburg, 199034, Russia. E-mail: m.yarmolinskaya@gmail.com

ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ВОЗМОЖНЫ ПОБОЧНЫЕ ЭФФЕКТЫ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА.Для девушек и женщин
Содержание статьи
- Фемара РЛС
- Фемара МНН
- Фемара: состав
- Фемара: лекарство
- Фемара: инструкция побочные эффекты
- Фемара для стимуляции овуляции
- Фемара: совместимость с алкоголем
- Краткое содержание
- Задайте вопрос эксперту по теме статьи
Самое распространенное онкологическое заболевание у женщин — рак молочной железы (РМЖ). Он может развиться в любом возрасте после достижения половой зрелости. Но чем старше женщина, тем выше частота возникновения болезни.
С конца восьмидесятых годов прошлого века выживаемость пациенток стала намного выше. На это повлияли внедрение программ ранней диагностики рака молочной железы, открытие новых эффективных препаратов и комплексный подход к лечению. На начальной стадии болезнь поддается полному излечению в 90% случаев. Каждой женщине необходимо ежегодно обследоваться у маммолога с целью предупреждения развитию онкологии в молочных железах.
Для лечения рака молочной железы разработаны Клинические рекомендации Минздрава России, в которые включены средства на основании активного вещества летрозола. Одним из таких препаратов является Фемара. Провизор Наталья Асанова рассказывает как действует лекарство, при каких видах рака применяется, какие побочные действия оказывает.
Предупреждаем: препарат Фемара назначает исключительно врач. Самолечение недопустимо.
Фемара РЛС
Согласно РЛС (Регистру лекарственных средств) Фемара относится к противоопухолевым средствам из группы «Ингибиторы синтеза эстрогенов». Лекарство отпускается из аптек по рецепту.
Фемара МНН
МНН (международное непатентованное наименование) препарата Фемара — летрозол.
Фемара: состав
В состав таблеток Фемара входит действующее вещество летрозол — ингибитор синтеза гормонов-эстрогенов.
Фемара: лекарство
Летрозол — действующее вещество препарата Фемара — ингибирует синтез эстрогенов во всех тканях, в том числе и в опухолевой. Препарат применяют в лечении:
- ранних стадий гормонозависимого РМЖ у женщин в постменопаузе в качестве адъювантной терапии (дополнительной, усиливающей эффект первичной терапии)
- ранних стадий РМЖ после терапии тамоксифеном в качестве продленной адъювантной терапии
- распространенных гормонозависимых форм РМЖ у женщин в постменопаузе в качестве терапии первой линии, а также получавших предшествующую терапию антиэстрогенами
Средство выпускают в таблетках, покрытых пленочной оболочкой с содержанием летрозола 2,5 мг. Таблетки Фемара принимают по одной штуке один раз в день. Лечение длительное, но не более 5 лет.
На ранних стадиях РМЖ препарат снижает риск рецидивов и развития вторичных опухолей, повышает выживаемость в течение 5 лет. Лечение Фемарой снижает смертность у пациенток с вовлечением лимфатических узлов на 40%.
Применение Фемары не оказывает влияния на функции щитовидной железы и липидный профиль, не дает тромбоэмболических осложнений, не приводит к инфарктам и инсультам.
Фемара: инструкция побочные эффекты
Фемара переносится пациентами хорошо, ее побочные действия слабые или умеренно выраженные и связаны, в первую очередь, с уменьшением эстрогенов: «приливы», сухость влагалища, сексуальная дисфункция, астения, отеки, увеличение веса, утомляемость. На фоне приема Фемары повышается частота возникновения остеопороза и переломов. Также часто проявляются:
- боли в суставах, мышцах, костях
- тошнота, рвота, диарея, понос, диспепсия
- головная боль, головокружение, депрессия
- выпадение волос, потливость, кожная сыпь
Фемара для стимуляции овуляции
Действие летрозола в ранней фолликулярной фазе менструального цикла приводит к выбросу фолликулостимулирующего гормона, росту фолликулов и овуляции. При этом показания к применению Фемары не содержат указания на использование препарата как индуктора овуляции.
Компания «Novartis» — производитель Фемары — выпустило письмо врачам, что противопоказаниями для использования препарата являются пременопаузальный возраст женщины, период беременности и кормления грудью. После этого заявления использование летрозола для стимуляции овуляции приостановили во всем мире.
На сегодняшний день применение Фемары как индуктора овуляции рассматривается как «off-label»*. Недостаточность данных клинических исследований и опыта применения, а также побочные эффекты ограничивают использование Фемары в лечении бесплодия.
*off-label — это использование лекарственных средств по показаниям, в дозах, по способу применения, не упомянутыми в инструкции к препарату.
Фемара: совместимость с алкоголем
В инструкции по применению таблеток Фемара нет информации о совместимости с алкоголем. Для эффективного лечения и снижения риска побочных реакций врачи рекомендуют отказаться от спиртных напитков во время терапии.
Краткое содержание
- Фемара противопоказана при сохранной функции яичников и назначается только женщинам в постменопаузе.
- Использование Фемары у женщин в период предклимакса для лечения бесплодия является «off-label». Нехватка опыта применения ограничивает использование препарата для лечения бесплодия.
- Фемара — препарат с минимальным побочным действием.Основные отрицательные эффекты включают признаки менопаузы, желудочно-кишечные расстройства и воздействие на скелетно-мышечную систему (остеопороз, переломы, боли в суставах, костях и мышцах).
Задайте вопрос эксперту по теме статьи
Остались вопросы? Задайте их в комментариях ниже – наши эксперты ответят вам. Там же вы можете поделиться своим опытом с другими читателями Мегасоветов.
Выпускающий редактор
Эксперт-провизор
Поделиться мегасоветом
Понравилась статья? Расскажите маме, папе, бабушке и тете Гале из третьего подъезда