Фунгостатин®
МНН: Нистатин
Производитель: Нобел Алматинская Фармацевтическая Фабрика АО
Анатомо-терапевтическо-химическая классификация: Противомикробные препараты для местного применения при заболеваниях полости рта
Номер регистрации в РК:
№ РК-ЛС-5№019093
Информация о регистрации в РК:
23.11.2018 — бессрочно
- Скачать инструкцию медикамента
Торговое название
ФУНГОСТАТИН®
Международное непатентованное название
Нистатин
Лекарственная форма
Гранулы для приготовления суспензии для местного применения 100 000 ЕД/мл 7,5 г/50 мл
Состав
Один флакон содержит
активное вещество – нистатин 1000 мг (рассчитано с учетом активности 100 000 ЕД/мл),
вспомогательные вещества: авицел CL 611, метилпарагидроксибензоат, пропилпарагидроксибензоат, кислота лимонная безводная, натрия цитрата дигидрат, натрия бензоат, целлюлоза микрокристаллическая РН 105, натрия кроскармеллоза, натрия сахарин, сахароза, повидон (ПВП K30), аэросил 200, банановый ароматизатор, спирт этиловый 96,6 %.
Описание
Гранулы желтого цвета с запахом банана.
После разведения водой образуется суспензия желтого цвета с запахом банана.
Фармакотерапевтическая группа
Стоматологические препараты. Противомикробные препараты для местного лечения заболеваний полости рта.
Код АТХ А01АВ
Фармакологические свойства
Фармакокинетика
Препарат практически не всасывается в ротовой полости и поэтому резорбтивное действие не выражено. Нистатин не обладает кумулятивными свойствами.
Фармакодинамика
Нистатин является противогрибковым антибиотиком из группы полиенов. Нистатин оказывает фунгистатическое, а в больших дозах — фунгицидное действие на патогенные грибы и, особенно, на дрожжеподобные грибы рода Candida, а также на аспергиллы. Изменяет проницаемость клеточных мембран грибов и замедляет их рост. Имеет в структуре большое количество двойных связей, обусловливающих высокую тропность вещества к стероловым образованиям цитоплазматической мембраны грибов. Вследствие этого молекула встраивается в мембрану клетки с образованием множества каналов, способствующих неконтролируемому транспорту воды, электролитов и неэлектролитов. Клетка теряет устойчивость к воздействию внешних осмотических сил и лизируется. Толерантность к нистатину чувствительных грибов развивается очень медленно. В отношении бактерий неактивен.
Показания к применению
-
кандидоз слизистой оболочки полости рта
Способ применения и дозы
Новорожденным и детям до 1 года: назначают по 2,0 мл (200000 ЕД нистатина) 4 раза в сутки после кормления. 1 мл препарата наносится на одну сторону ротовой полости, оставшийся 1 мл наносится на другую сторону с помощью мерной пипетки.
Недоношенным или ослабленным детям назначают по 1 мл (100000 ЕД нистатина) 4 раза в сутки после кормления. По 0,5 мл на каждую сторону ротовой полости.
Детям от 1 года до 6 лет – по 4 мл (400000 ЕД нистатина) 4 раза в сутки после кормления. По 2 мл на каждую сторону ротовой полости.
Детям старше 6 лет и взрослым: – по 6 мл (600000 ЕД нистатина) 4 раза в сутки между приемами пищи. По 3 мл на каждую сторону ротовой полости.
Суспензию следует держать некоторое время во рту, не проглатывая.
Курс терапии составляет 7 дней. Для предупреждения рецидива грибковой инфекции, лечение ФУНГОСТАТИНОМ следует продолжать в течение 48ч после исчезновения симптомов заболевания и получения отрицательных результатов культурального исследования.
Приготовление суспензии.
Во флакон, содержащий гранулы ФУНГОСТАТИНА, добавить небольшое количество кипячёной воды комнатной температуры, хорошо взболтать, затем довести объем суспензии водой до отметки на флаконе. Закрыть флакон крышкой, взболтать в течение нескольких минут, дать отстояться около 20 секунд. Полученная суспензия готова к употреблению. Перед каждым употреблением суспензию следует взбалтывать.
Применять строго по назначению врача.
Побочные действия
Редко
— тошнота, рвота, желудочно-кишечный дискомфорт, боль в животе,
диарея
-
раздражение и повышение чувствительности слизистой оболочки полости рта
-
аллергические реакции, включая кожную сыпь, синдром Стивенса-Джонсона
-
суперинфекция резистентными к нистатину грибами
Очень редко
-
тахикардия, бронхоспазм, гипертермия, озноб, отек лица, боль в мышцах
Противопоказания
-
гиперчувствительность к нистатину или любому вспомогательному компоненту препарата
-
острая печеночная недостаточность
-
острый панкреатит
-
язвенная болезнь желудка и двенадцатиперстной кишки в стадии обострения
-
беременность
Лекарственные взаимодействия
При одновременном применении с клотримазолом и другими противогрибковыми средствами из группы азолов снижает их эффективность.
Наблюдается усиление противогрибкового эффекта при комбинации ФУНГОСТАТИНА со следующими препаратами: тетрациклинами, рифампицинами, полимиксинами и левомицетином.
Особые указания
Препарат содержит метилпарагидроксибензоат, пропилпарагидроксибензоат, которые могут вызвать аллергические реакции (в том числе реакции гиперчувствительности замедленного типа).
Учитывая содержание сахарозы в препарате, следует соблюдать осторожность при применении пациентами, страдающими сахарным диабетом.
Период лактации
Хотя нистатин всасывается в незначительных количествах, неизвестно, выделяется ли он с грудным молоком, поэтому при необходимости применения в период лактации следует решить вопрос о прекращении грудного вскармливания.
Особенности влияния лекарственного средства на способность управлять транспортным средством и потенциально опасными механизмами
Не влияет.
Передозировка
Симптомы: тошнота, рвота.
Лечение: отмена препарата, симптоматическая терапия.
Форма выпуска и упаковка
По 7.5 г гранулы помещают во флаконы из темного стекла с меткой и укупоренные завинчивающейся полипропиленовой крышкой с контролем первого вскрытия.
1 флакон вместе с мерной пипеткой и инструкцией по медицинскому применению на государственном и русском языках помещают в картонную пачку.
Условия хранения
В сухом защищенном от света месте, при температуре не выше 25 ºС.
Хранить в недоступном для детей месте!
Хранение после приготовления суспензии
В холодильнике при температуре от 2 ° до 8 °С.
Срок хранения
4 года
Период применения приготовленной суспензии не более 10 дней.
Условия отпуска из аптек
По рецепту
Производитель
АО «Нобел Алматинская Фармацевтическая Фабрика»
Республика Казахстан,
г. Алматы, ул. Шевченко 162 Е.
Владелец регистрационного удостоверения
АО «Нобел Алматинская Фармацевтическая Фабрика»
Республика Казахстан
Адрес организации, принимающей на территории Республики Казахстан претензии от потребителей по качеству продукции (товара):
АО «Нобел Алматинская Фармацевтическая Фабрика»
Республика Казахстан, г. Алматы, ул. Шевченко 162 Е.
Номер телефона: (+7 727) 399-50-50
Номер факса: (+7 727) 399-60-60
Адрес электронной почты nobel@nobel.kz
| 943968901477976379_ru.doc | 52.5 кб |
| 300192671477977572_kz.doc | 64 кб |
Отправить прикрепленные файлы на почту
Национальный центр экспертизы лекарственных средств, изделий медицинского назначения и медицинской техники
Nystatin Oral Suspension Prescribing Information
Package insert / product label
Dosage form: oral suspension
Drug classes: Mouth and throat products, Polyenes
Medically reviewed by Drugs.com. Last updated on Oct 2, 2023.
On This Page
- Description
- Clinical Pharmacology
- Indications and Usage
- Contraindications
- Precautions
- Adverse Reactions/Side Effects
- Overdosage
- Dosage and Administration
- How Supplied/Storage and Handling
- Storage and Handling
Nystatin Oral Suspension Description
Nystatin is an antimycotic polyene antibiotic obtained from Streptomyces noursei. Structural formula:
Nystatin Oral Suspension USP, for oral administration, contains 100,000 USP Nystatin Units per mL. Inactive ingredients: alcohol (≤ 1% v/v), artificial peppermint flavor, cherry flavor, citric acid, D&C Yellow No. 10, FD&C Red No. 40, glycerin, magnesium aluminum silicate, methylparaben, potassium phosphate dibasic, propylene glycol, propylparaben, purified water and sucrose.
Nystatin Oral Suspension — Clinical Pharmacology
Pharmacokinetics
Gastrointestinal absorption of nystatin is insignificant. Most orally administered nystatin is passed unchanged in the stool. In patients with renal insufficiency receiving oral therapy with conventional dosage forms, significant plasma concentrations of nystatin may occasionally occur.
Microbiology
Nystatin is both fungistatic and fungicidal in vitro against a wide variety of yeasts and yeast-like fungi. Candida albicans demonstrates no significant resistance to nystatin in vitro on repeated subculture in increasing levels of nystatin; other Candida species become quite resistant. Generally, resistance does not develop in vivo. Nystatin acts by binding to sterols in the cell membrane of susceptible Candida species with a resultant change in membrane permeability allowing leakage of intracellular components. Nystatin exhibits no appreciable activity against bacteria, protozoa, or viruses.
Indications and Usage for Nystatin Oral Suspension
Nystatin Oral Suspension is indicated for the treatment of candidiasis in the oral cavity.
Contraindications
The preparation is contraindicated in patients with a history of hypersensitivity to any of its components.
Precautions
General
This medication is not to be used for the treatment of systemic mycoses. Discontinue treatment if sensitization or irritation is reported during use.
Carcinogenesis, Mutagenesis, Impairment of Fertility
No long-term animal studies have been performed to evaluate carcinogenic potential. There also have been no studies to determine mutagenicity or whether this medication affects fertility in males or females.
Pregnancy
Teratogenic Effects Category C
Animal reproduction studies have not been conducted with nystatin oral suspension. It is also not known whether nystatin oral suspension can cause fetal harm when administered to a pregnant woman or can affect reproduction capacity. Nystatin oral suspension should be given to a pregnant woman only if clearly needed.
Nursing Mothers
It is not known whether nystatin is excreted in human milk. Because many drugs are excreted in human milk, caution should be exercised when nystatin is administered to a nursing woman.
Pediatric Use
See DOSAGE AND ADMINISTRATION.
Adverse Reactions/Side Effects
Nystatin is well tolerated even with prolonged therapy. Oral irritation and sensitization have been reported. (See PRECAUTIONS: General).
Gastrointestinal: Diarrhea (including one case of bloody diarrhea), nausea, vomiting, gastrointestinal upset/disturbances.
Dermatologic: Rash, including urticaria has been reported rarely. Stevens-Johnson syndrome has been reported very rarely.
Other: Tachycardia, bronchospasm, facial swelling, and non-specific myalgia have also been rarely reported.
Overdosage
Oral doses of nystatin in excess of five million units daily have caused nausea and gastrointestinal upset. There have been no reports of serious toxic effects of superinfections (see CLINICAL PHARMACOLOGY, Pharmacokinetics).
Nystatin Oral Suspension Dosage and Administration
INFANTS
2 mL (200,000 units) four times daily (in infants and young children, use dropper to place one-half of dose in each side of mouth and avoid feeding for 5 to 10 minutes).
NOTE: Limited clinical studies in premature and low birth weight infants indicate that 1 mL four times daily is effective.
CHILDREN AND ADULTS
4 to 6 mL (400,000 to 600,000 units) four times daily (one-half of dose in each side of mouth). The preparation should be retained in the mouth as long as possible before swallowing.
Continue treatment for at least 48 hours after perioral symptoms have disappeared and cultures demonstrate eradication of Candida albicans.
How is Nystatin Oral Suspension supplied
Nystatin Oral Suspension USP, 100,000 USP Nystatin Units per mL, is available in a cherry, peppermint flavored, light creamy yellow, ready-to-use suspension, supplied in the following oral dosage form:
Overbagged with 5 x 5 mL unit dose cups per bag, NDC 55154-4314-5
Storage
Store at 20° to 25°C (68° to 77°F) [See USP Controlled Room Temperature]. Avoid freezing.
Distributed by:
MAJOR® PHARMACEUTICALS
Indianapolis, IN 46268
Distributed By:
Cardinal Health
Dublin, OH 43017
L58543100823
R06/22
PRINCIPAL DISPLAY PANEL
Nystatin Oral Suspension, USP
500,000 units / 5 mL
5 Unit Dose Cups
| NYSTATIN nystatin suspension |
|||||||||||||||||||||||||||
|
|||||||||||||||||||||||||||
|
|||||||||||||||||||||||||||
|
|||||||||||||||||||||||||||
|
|||||||||||||||||||||||||||
|
|||||||||||||||||||||||||||
|
Labeler — Cardinal Health 107, LLC
(118546603)
Frequently asked questions
- Is triamcinolone acetonide an antifungal cream?
- Can triamcinolone acetonide B be used to treat severe diaper rash on a little girl?
Medical Disclaimer
Нистатин раствор для полости рта
Содержимое
- 1 Нистатин раствор для полости рта
- 1.1 Что такое Нистатин раствор?
- 1.2 Назначение препарата
- 1.3 Показания к применению
- 1.4 Преимущества использования раствора
- 1.5 Дозировка и способ применения
- 1.6 Возможные побочные эффекты
- 1.7 Противопоказания
- 1.8 Вопрос-ответ:
-
- 1.8.0.1 Как применять Нистатин раствор для полости рта?
- 1.8.0.2 Какая дозировка Нистатина раствора для полости рта?
- 1.8.0.3 Как долго нужно применять Нистатин раствор для полости рта?
- 1.8.0.4 Какие противопоказания у Нистатина раствора для полости рта?
-
- 1.9 Важная информация
- 1.10 Видео по теме:
Нистатин раствор для полости рта: инструкция по применению, показания, противопоказания, побочные эффекты. Как использовать нистатин для лечения грибковых инфекций в полости рта у детей и взрослых. Краткая информация о препарате и его эффективности.
Нистатин раствор – это лекарственное средство для лечения грибковых инфекций полости рта. Он содержит активное вещество нистатин, которое эффективно борется с грибками и предотвращает их размножение.
Нистатин раствор применяется для лечения таких заболеваний, как молочница, стоматит и другие грибковые инфекции полости рта. Он может использоваться как у взрослых, так и у детей.
Применение:
Перед применением нистатин раствора необходимо тщательно промыть полость рта чистой водой. Затем промойте рот небольшим количеством раствора, удерживая его в полости рта в течение нескольких минут. После этого проглотите раствор или выплюньте.
Процедуру следует повторять несколько раз в день в соответствии с рекомендацией врача.
Дозировка:
Дозировка нистатин раствора зависит от возраста и вида заболевания. Обычно для взрослых и детей старше 1 года рекомендуется применять 1-2 мл раствора 4 раза в день. Для детей до 1 года дозировку необходимо согласовать с врачом.
Не превышайте рекомендованную дозировку и продолжительность лечения без консультации с врачом.
Нистатин раствор для полости рта – это надежное и эффективное средство для лечения грибковых инфекций полости рта. При соблюдении правил применения и дозировки он поможет вам быстро и безопасно избавиться от неприятных симптомов и вернуть здоровье вашему рту.
Что такое Нистатин раствор?
Нистатин раствор действует, подавляя рост и размножение грибков, что помогает устранить симптомы грибковой инфекции, такие как зуд, покраснение и дискомфорт в полости рта.
Нистатин раствор обычно применяется для лечения молочницы (грибковой инфекции слизистой оболочки полости рта), стоматита (воспаления слизистой оболочки полости рта), а также других грибковых инфекций, вызванных грибком Candida.
Препарат доступен в виде раствора для полости рта, который наносится на пораженные участки с помощью аппликатора или промывается полость рта. Дозировка и продолжительность лечения зависят от индивидуальных особенностей пациента и рекомендаций врача.
Назначение препарата
Нистатин раствор для полости рта назначается для лечения грибковых инфекций, которые поражают слизистую оболочку полости рта. Препарат эффективен в борьбе с такими заболеваниями, как молочница (кандидоз), стоматит и другие грибковые инфекции полости рта.
Нистатин является антигрибковым препаратом, который подавляет рост и размножение грибковых клеток, что приводит к их уничтожению. Раствор нистатина для полости рта представляет собой лекарственную форму, которая обладает высокой антифунгальной активностью.
Препарат обладает широким спектром действия и эффективен против различных видов грибков, включая Candida albicans, Candida tropicalis и другие штаммы грибков, вызывающие грибковые инфекции полости рта.
Нистатин раствор для полости рта назначается как основное средство для лечения грибковых инфекций полости рта у пациентов всех возрастных групп. Препарат обладает низкой токсичностью и хорошо переносится пациентами.
Обычно нистатин раствор для полости рта применяется несколько раз в день после еды. Дозировка и продолжительность лечения зависят от тяжести заболевания и рекомендаций врача. Перед применением раствора необходимо тщательно прочитать инструкцию и следовать указаниям по применению.
Показания к применению
Нистатин раствор для полости рта применяется для лечения грибковых инфекций, вызванных Candida albicans, таких как:
- Стоматит (воспаление слизистой оболочки полости рта)
- Глоссит (воспаление языка)
- Чешуйчатый лишай (кожное заболевание)
- Кандидоз полости рта
- Глоточный стоматит (воспаление слизистой оболочки глотки)
- Кандидоз пищевода
Пожалуйста, обратитесь к врачу, чтобы получить подробную консультацию и рекомендации по применению Нистатина раствора для полости рта.
Преимущества использования раствора
| 1. | Быстрое действие |
| 2. | Удобство применения |
| 3. | Минимальные побочные эффекты |
| 4. | Высокая эффективность |
Нистатин раствор обладает высокой активностью против грибков, вызывающих заболевания полости рта, таких как молочница, стоматит и другие. Благодаря своему быстрому действию, раствор способен быстро облегчить симптомы и устранить причину заболевания.
Применение раствора очень удобно: его можно наносить непосредственно на пораженные участки с помощью аппликатора, что обеспечивает максимальную концентрацию препарата на месте воспаления. Также раствор может быть использован для промывания полости рта, что помогает удалить грибковые колонии и предотвратить их распространение.
Нистатин раствор практически не имеет побочных эффектов и хорошо переносится больными. Это позволяет использовать его длительное время без опасности для здоровья. Кроме того, раствор не обладает вкусом или запахом, что делает его применение максимально комфортным.
В сравнении с другими лекарственными формами нистатина, раствор обладает более высокой эффективностью. Это связано с его способностью проникать глубже в ткани полости рта, достигая места инфекции. Быстрое действие раствора позволяет получить результат уже после первой процедуры.
Использование нистатина раствора для полости рта является эффективным и безопасным способом лечения грибковых инфекций. Он позволяет быстро и эффективно справиться с симптомами заболевания, улучшить общее состояние и восстановить здоровье полости рта.
Дозировка и способ применения
Перед использованием раствора Нистатина для полости рта следует проконсультироваться с врачом или фармацевтом.
Для взрослых и детей старше 1 года рекомендуется следующая дозировка и способ применения:
- Полость рта необходимо тщательно промыть чистой водой перед использованием раствора.
- Взрослым и детям старше 12 лет рекомендуется принимать по 5 мл раствора (1 чайная ложка) 4 раза в день.
- Детям в возрасте от 6 до 12 лет рекомендуется принимать по 2,5 мл раствора (1/2 чайной ложки) 4 раза в день.
- Детям в возрасте от 1 года до 6 лет рекомендуется принимать по 1,25 мл раствора (1/4 чайной ложки) 4 раза в день.
Перед применением раствора Нистатина необходимо хорошо взболтать флакон. Раствор следует держать во рту как можно дольше, а затем проглотить. После применения рекомендуется не есть и не пить в течение 30 минут для достижения наибольшего эффекта.
Если у вас возникли сомнения или вопросы относительно дозировки и способа применения, проконсультируйтесь с врачом или фармацевтом.
Возможные побочные эффекты
В некоторых случаях, после применения нистатина, могут возникнуть следующие побочные эффекты:
1. Аллергические реакции: включают в себя покраснение кожи, зуд, сыпь, отек лица, губ, языка и гортани. В случае появления указанных симптомов необходимо немедленно обратиться к врачу.
2. Расстройства желудочно-кишечного тракта: могут возникнуть тошнота, рвота, диарея, боли в животе и диспепсия. В случае усиления указанных симптомов или их сохранения на протяжении продолжительного времени, необходимо проконсультироваться с врачом.
3. Изменение вкусовых ощущений: некоторые пациенты могут испытывать изменение вкусовых ощущений, такие как металлический или горький привкус во рту. Эти симптомы обычно проходят самостоятельно через некоторое время и не требуют дополнительного лечения.
4. Местные реакции: могут наблюдаться общее неудобство в полости рта, сухость слизистой оболочки или неприятное ощущение после применения раствора. Если эти симптомы причиняют значительное неудобство, необходимо проконсультироваться с врачом для уточнения дальнейшей тактики лечения.
В случае возникновения любых других побочных эффектов, не указанных в инструкции к препарату, рекомендуется обратиться к врачу или фармацевту для получения консультации.
Важно помнить, что данный список возможных побочных эффектов не является исчерпывающим. Каждый организм индивидуален, и реакция на препарат может отличаться.
Противопоказания
Нистатин раствор для полости рта не рекомендуется применять в следующих случаях:
| 1. | Известная аллергическая реакция на нистатин или любой из вспомогательных компонентов препарата. |
| 2. | Пациентам с грибковыми инфекциями, вызванными грибками, резистентными к нистатину. |
| 3. | Беременным женщинам в первом триместре беременности без консультации врача. |
| 4. | Лицам, страдающим печеночной недостаточностью или миастенией. |
| 5. | Детям до 1 года без назначения врача. |
Перед началом лечения рекомендуется проконсультироваться с врачом и проанализировать все возможные противопоказания.
Вопрос-ответ:
Как применять Нистатин раствор для полости рта?
Нистатин раствор для полости рта следует применять после еды. Перед использованием раствор необходимо взболтать. Затем, нужно промыть полость рта раствором в течение 2-3 минут. После промывания необходимо выплюнуть раствор. Процедуру следует повторять 4-6 раз в день в течение 1-2 недель или по рекомендации врача.
Какая дозировка Нистатина раствора для полости рта?
Дозировка Нистатина раствора для полости рта зависит от возраста и состояния пациента. Обычно рекомендуется применять 1 мл раствора 4-6 раз в день. Детям до 6 лет рекомендуется применять половину дозы взрослого.
Как долго нужно применять Нистатин раствор для полости рта?
Длительность применения Нистатина раствора для полости рта зависит от тяжести инфекции и рекомендаций врача. Обычно курс лечения составляет 1-2 недели. Однако, важно продолжать применение препарата до полного исчезновения симптомов и восстановления слизистой оболочки полости рта.
Какие противопоказания у Нистатина раствора для полости рта?
Нистатин раствор для полости рта противопоказан при индивидуальной непереносимости компонентов препарата. Также, следует избегать применения раствора при аллергических реакциях на нистатин или другие противогрибковые препараты. Перед началом применения рекомендуется проконсультироваться с врачом.
Важная информация
Прежде чем начать использовать Нистатин раствор для полости рта, обязательно прочтите инструкцию по применению. В случае необходимости, проконсультируйтесь с врачом или фармацевтом.
Применение:
Нистатин раствор для полости рта следует использовать только по назначению врача. Рекомендуется промывать полость рта 4 раза в день, по одной дозе (5 мл) каждый раз. Для улучшения эффекта, раствор удерживают в полости рта в течение 2-3 минут. После применения раствора необходимо воздержаться от питания и питья в течение 30 минут.
Дозировка:
Дозировка Нистатина зависит от возраста и состояния пациента. Обычно, взрослым и детям старше 3 лет рекомендуется использовать 5 мл раствора 4 раза в день. Детям до 3 лет дозировка определяется врачом, исходя из индивидуальных особенностей организма.
Важно помнить:
Нистатин раствор для полости рта необходимо использовать регулярно в течение всего периода лечения, даже если симптомы заболевания исчезли. Преждевременное прекращение лечения может привести к возобновлению инфекции.
В случае появления побочных эффектов, таких как раздражение или аллергические реакции, необходимо немедленно прекратить использование Нистатина и обратиться к врачу.
Видео по теме:
Молочница во рту у взрослых: симптомы, лечение
Из этой статьи Вы узнаете:
- что такое кандидоз полости рта,
- как выглядит молочница на языке у взрослых,
- как применять таблетки для рассасывания,
- причины молочницы во рту у грудничка.
Молочница во рту – это инфекционное заболевание полости рта, которое вызывается дрожжевыми грибами рода Candida. Главный симптом молочницы – появление на слизистой оболочке белесоватого налета в виде хлопьев, напоминающих хлопья снега или творога. Молочница часто возникает – у людей с ослабленным иммунитетом, у грудничков (из-за незрелой иммунной системы), при сахарном диабете, ксеростомии, на фоне приёма антибиотиков или стероидов.
Термин «молочница» является лишь просторечным выражением. В стоматологии для её обозначения используется термин «псевдомембранозный кандидоз». Причем молочница (в виде белых хлопьев) – это только один из вариантов того, как может проявляться кандидоз в полости рта. Другие его формы – эритематозный кандидоз, гиперпластический кандидоз, а также срединный ромбовидный глоссит. Ниже мы расскажем вам о диагностике и лечении всех этих форм.
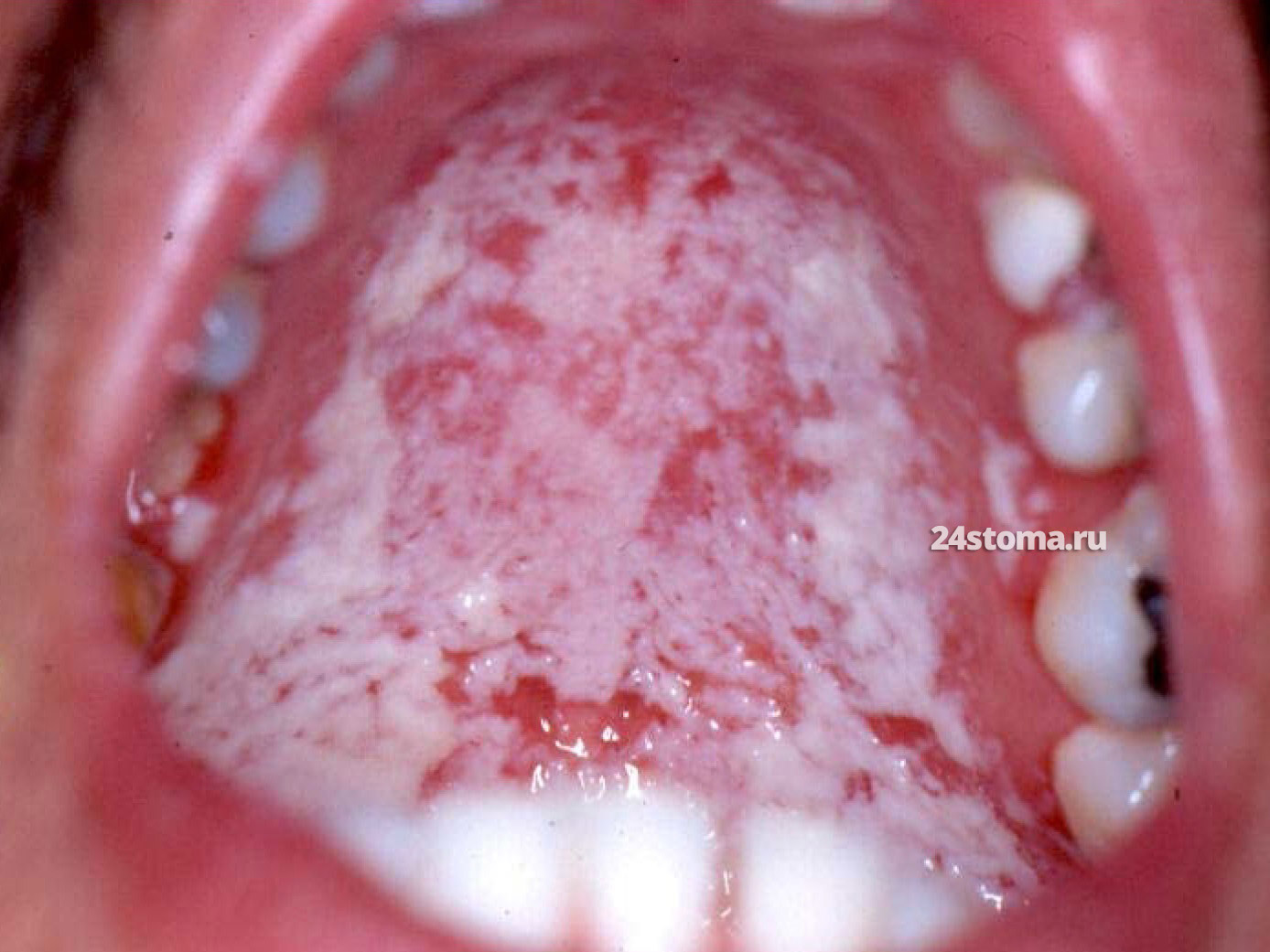
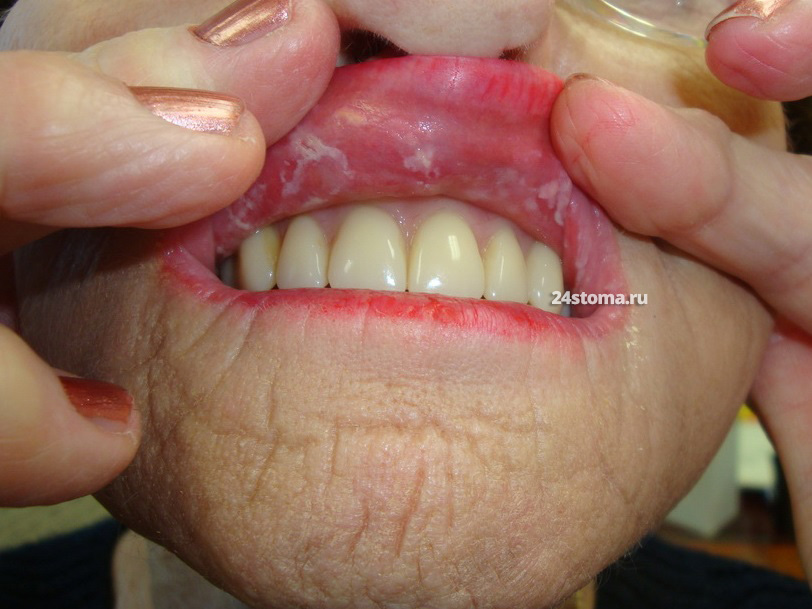
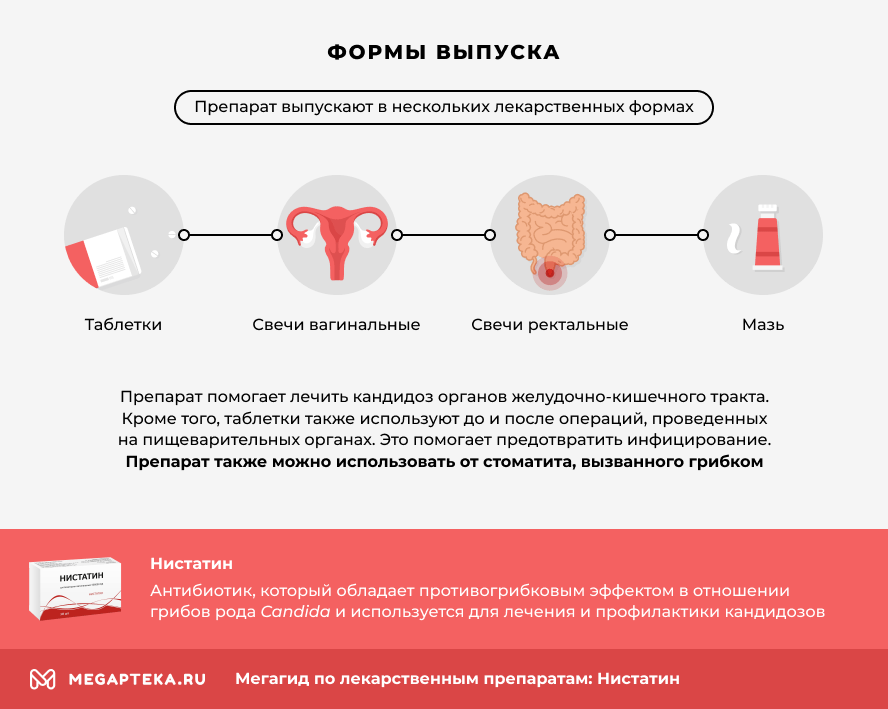
Как выглядит молочница во рту: фото
Молочница на языке и губах: фото
Молочница во рту у взрослых, у младенцев – чаще всего локализуется на слизистой оболочке щёк, твёрдого и мягкого нёба, на спинке языка. Но может быть и другая локализация грибковых поражений – молочница на губах (кандидозный хейлит), в углах рта (ангулярный хейлит), на миндалинах и стенках глотки. Важно понимать, что оральный кандидоз – это не какое-то простое инфекционное заболевание, которое сначала можно где-то случайно «подхватить», а потом легко вылечить.
Конечно, бывает и так. Например, кандидоз во рту у грудничков (чаще всего он возникает на 4 неделе жизни) – обычно не связан с какой-то тяжелой патологией, а возникает просто в силу физиологических причин. Это происходит из-за незрелости иммунной системы новорожденных. Но в других случаях – кандидоз полости рта может быть маркером серьезных (еще не диагностированных) заболеваний и иммунодефицитных состояний – сахарного диабета, лейкемии, нейтропении, ВИЧ…
Кандидоз полости рта: причины у взрослых
Дрожжевые грибы рода Candida – являются частью нормальной микрофлоры человека, и при желании их можно легко обнаружить на слизистых оболочках (в том числе и в полости рта). Если взять абсолютно здоровых людей с нормальным иммунитетом и провести анализ, то у 30-60% из них – в слюне и на слизистой оболочке полости рта будут обнаружены грибы рода Candida. Нормальное количество Candida в слюне = не более 10*4 КОЕ/ на мл.
Существует около 150 видов грибов рода Candida, но вызвать кандидоз во рту – могут только лишь некоторые из них. Чаще всего причиной кандидоза становятся грибы Candida albicans (C.albicans). Но если раньше они вызывали до 80% всех случаев орального кандидоза, то сейчас лишь около 50%. Всё чаще кандидоз вызывают наиболее агрессивные виды Candida – такие как C.glabrata, C.krusei, C.tropicalis., проявляющие устойчивость ко многим противогрибковым препаратам.
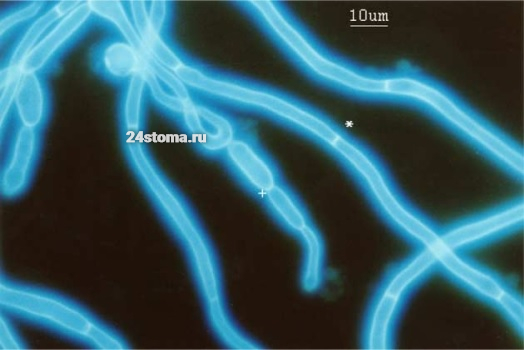
Грибы рода Candida под микроскопом –
Любое изменение условий среды обитания грибов Candida (в полости рта) – может способствовать росту их численности, в результате чего они и приобретают патогенные свойства. По сути, взаимоотношения этих грибов и организма человека строятся на системе «сдержек и противовесов», где с одной стороны выступают защитные силы нашего организма (иммунная система), а с другой – факторы вирулентности дрожжевых грибов Candida, т.е. их средства нападения.
И пока силы сторон находятся в равновесии – наш организм прекрасно сосуществует с этими грибами. Ослабление же нашей иммунной защиты и приводит к появлению молочницы во рту. Но иммунитет принято делить на общий и местный. Под общим иммунитетом понимают «системные факторы защиты организма», а под местным – разнообразные факторы защиты, которые работают только «местно» (т.е. непосредственно на поверхности слизистой оболочки, ну или кожи).
Соответственно, все факторы, предрасполагающие к развитию кандидоза полости рта – тоже можно разделить на системные и местные (см.фото).
Ниже вы можете ознакомиться с большинством причин более подробно. Найдите среди списка свою причину и посмотрите подробности.
Возраст
Кандидоз полости рта часто возникает у новорожденных и пожилых людей. Незрелый иммунный механизм у новорожденных, а также сниженная иммунная защита у пожилых людей – являются одними из главных факторов развития молочницы полости рта.
Сахарный диабет и гипотиреоз
Неконтролируемый сахарный диабет является одной из главных причин развития кандидоза во рту. Увеличение содержания глюкозы в крови автоматически приводит и к увеличению концентрацию глюкозы в слюне. Как результат – происходит уменьшение pH ротовой жидкости (увеличение кислотности), что уже максимально благоприятствует размножению грибов рода Candida.
Кроме того в присутствии большого количества глюкозы – грибы рода Candida начинают активно продуцировать особые гидролитические ферменты, которые помогают им прикрепляться к слизистой оболочке, а также разрушать её, проникая в глубину тканей. Интересным моментом является и то, что при увеличении концентрации глюкозы в слюне – снижается ещё и эффективность противогрибковых средств (например, флуконазола).
Железо- или B12-дефицитная анемия
Исследования показывают, что оральный кандидоз возникает у многих пациентов – именно на фоне дефицита железа, а также витамина В12 и фолиевой кислоты. Железодефицитная анемия диагностируется – когда у мужчин гемоглобин (Hb) падает ниже 130 г/л, а у женщин – ниже 120 г/л. При подозрении – сдаются анализы на уровень гемоглобина, уровень железа в сыворотке, а также уровни ферритина, трансферрина, витамина В12 и фолиевой кислоты.
Ранние симптомы железодефицитной анемии включают в себя – изменения кожи, тонкие и ломкие ногти, атрофию слизистых оболочек. Железо необходимо для роста всех клеток нашего организма, и дефицит железа приведёт не только к уменьшению уровня гемоглобина, но и к уменьшению уровней железосодержащих ферментов в эпителиальных клетках. В результате нарушатся процессы клеточного дыхания, метаболизма, что приведет к атрофии слизистой оболочки.
При атрофии слизистой оболочки полости рта – происходит значительное уменьшение толщины её эпителия, а значит уменьшатся и её барьерные свойства. Пострадает и местный иммунитет слизистой оболочки, например, уменьшится способность нейтрофилов к фагоцитозу грибов рода Candida. Кстати, на фоне анемии особенно часто возникает именно кандидоз языка. Причем это может быть не только молочница на языке (в виде белого творожистого налёта), но и такая форма как центральный ромбовидный глоссит.
Ослабление иммунитета
Пациенты с хорошо или удовлетворительно работающей иммунной системой – практически никогда не болеют молочницей полости рта. Профилактика кандидоза обеспечивается функциями врожденного иммунного ответа, и зависит прежде всего от эффективности фагоцитоза. Фагоцитоз – это процесс уничтожения инфекционных агентов клетками иммунной системы (прежде всего профессиональными фагоцитами, а именно нейтрофилами и макрофагами).
Другая проблема с иммунитетом, резко повышающая риск грибковых инфекций – это функциональная недостаточность «Т-клеточного звена иммунитета» (Т-лимфоцитов). Также проблема может быть и с низким уровнем медиаторов иммунного ответа. Помочь определить дефекты иммунной системы – позволит консультация иммунолога + проведение общего анализа крови (с расширенной лейкоцитарной формулой) + иммунограмма.
Что нужно искать в первую очередь:
- дефекты фагоцитоза (снижение количества фагоцитов, снижение активности фагоцитирующих нейтрофилов),
- дефекты клеточного иммунитета (T-лимфоцитов),
- лейкопения (лимфопения, нейтропения),
- снижение количества CD4 (это Т-хелперные клетки, которые продуцируют интерлейкин IL-17, и по-видимому играют ключевую роль в «натравливании» фагоцитирующих нейтрофилов на грибы рода Candida),
- заболевания, которые могут быть причиной иммунодефицита/ иммуносупрессии – это сахарный диабет, дисбиоз кишечника, ВИЧ-инфекция (например, у 90-95% пациентов с ВИЧ есть кандидоз), а также болезни крови, например, В12- или железодефицитную анемию.
Прием антибиотиков (ШСД)
Приём антибиотиков широкого спектра действия подавляет бактериальную микрофлору (в том числе и в полости рта), но при этом антибиотики никак не влияют на грибы рода Candida. При этом бактерии являются естественным фактором, который сдерживает излишнее размножение грибов рода Candida в полости рта. Поэтому уменьшение числа бактерий – приводит к взрывному росту численности дрожжевых грибов и развитию орального кандидоза (молочницы).
Интересный момент – приём антибиотиков обычно всегда вызывает быстрое острое начало псевдомембранозного кандидоза (молочницы) с ярко-выраженной симптоматикой. Если же причиной орального кандидоза являются проблемы с иммунитетом, то это приводит к развитию изначально хронической формы (медленно развивающейся, со сглаженной симптоматикой).
Прием др. лекарственных препаратов
Риск развития орального кандидоза будет выше, если вы принимаете:
- противоопухолевые (цитотоксические) средства,
- трициклические антидепрессанты,
- иммунодепрессанты,
- системных кортикостероиды,
- оральные контрацептивы.
Имейте в виду, что использование контрацептивных средств (содержащих эстрогены, прогестин) – приводит к увеличению концентрации глюкозы в крови, слюне, вагинальном секрете. Следствием этого является рост – как частоты носительства Candida, так и заболеваемости кандидозом слизистой оболочки полости рта и/или влагалища (24stoma.ru).
Ингаляционные кортикостероиды
При лечении бронхиальной астмы и хронической обструктивной болезни легких – использование ингаляционных кортикостероидов может вызвать молочницу полости рта. Применение стероидов всегда связано с повышенным риском развития кандидоза полости рта, т.к. эти препараты подавляют местный клеточный иммунитет/ фагоцитоз. Тем временем, защита организма от грибов Candida зависит (в большей мере) – именно от эффективности фагоцитоза.
При использовании стероидов чаще возникает эритематозная форма кандидоза – когда очаги поражения имеют вид покраснений. Но может развиться и псевдомембранозная форма (собственно молочница) – когда очаги поражения имеют вид хлопьев снега. Очаги появляются именно на тех участках слизистой, с которыми непосредственно контактировал стероид (спинка языка, нёбо, нёбные дужки). Избежать кандидоза в такой ситуации – позволит регулярное споласкивание рта водой сразу же после использования ингалятора.
Ношение зубных протезов
По статистике – примерно у 70% пациентов со съемными протезами диагностируется «протезный стоматит», вызванный грибами рода Candida. Клинические проявления – чаще всего это интенсивное покраснение слизистой оболочки под протезом (эритематозная форма кандидоза полости рта). Реже – кандидоз может проявляться так называемой «папиллярной гиперплазией», что выглядит как сосочковое разрастание слизистой оболочки под протезом.
Симптомы кандидоза у пациента с акриловым зубным протезом:
С чем связан кандидоз при ношении зубных протезов:
1. Плохая гигиена зубного протеза –
если вы недостаточно хорошо чистите протез, не используете специальные шипучие таблетки для химической дезинфекции – поверхность протеза очень быстро покрывается биопленкой, которая состоит из бактерий и большого количества грибов рода Candida. Таким образом, протез становится резервуаром (источником) грибковой инфекции в полости рта. Ношение такого протеза всегда вызывает сильную воспалительную реакцию, которая вызвана выделяемыми грибами гидролитическими ферментами и проявляется в виде покраснения.
2. Нарушение местного иммунного баланса –
когда вы используете протез – слизистая оболочка протезного ложа перестает омываться слюной (с растворенными в ней противогрибковыми факторами защиты – это антитела IgA к дрожжевым грибам, а также лизоцим, лактоферрин, лактопероксидаза). Кроме того микросреда слизистой оболочки нёба, на которой установлен съемный протез, имеет более низкий уровень кислорода, а также благоприятный для размножения грибов более кислый pH.
Всё это позволяет грибам Candida избегать воздействия иммунных защитных механизмов нашего организма, способствует их размножению, а также увеличивает активность гидролитических ферментов (при помощи которых грибы осуществляют инвазию в глубь слизистой оболочки). Поэтому протезы обязательно нужно снимать на ночь, чтобы слизистая оболочка под протезом успела хотя бы частично «восстановиться».
3. Травмы слизистой оболочки –
старые, а также плохо припасованные новые съемные протезы – имеют свойство натирать слизистую оболочку под протезом. Это нарушает барьерную функцию слизистой оболочки, облегчает адгезию (прикрепление) грибов Candida к слизистой, а также их проникновение (инвазию) в глубину тканей.
Изменение количества/ состава слюны
Слюна является важным компонентом иммунной защиты слизистой оболочки полости рта – от бактериальной и грибковой инфекции. Поэтому уменьшение количества слюны, а также изменения её состава – всё это очень сильно влияет на риск развития молочницы во рту. Ряд пациентов испытывает постоянную сухость в полости рта (это состояние называется ксеростомией), что связано с уменьшением секреции слюны слюнными железами.
Причинами ксеростомии могут быть – заболевания слюнных желез, синдром Шегрена, проведение лучевой или цитотоксической терапии. Кроме того, уменьшать секрецию слюны способны и около 500 лекарственных препаратов. В норме слюна содержит большое противогрибковых компонентов. Это и антитела (IgA) к грибам рода Candida. Это и особые ферменты (антимикробные белки) – лизоцим, лактоферрин и лактопероксидаза.
Это и полипептиды, богатые гистидином (эта аминокислота имеет сродство к противогрибковому препарату Имидазолу). Соответственно, уменьшение содержания всех этих компонентов в слюне – будет способствовать размножению дрожжевых грибов в полости рта. Выше мы уже говорили, что приём лекарств является одной из главных причин ксеростомии. К уменьшению слюноотделения приводит приём следующих препаратов –
- гипотензивные и антиаритмические средства,
- спазмолитики,
- мочегонные,
- антигистаминные,
- снотворные и седативные препараты,
- антидепрессанты,
(подробный список лекарств по ссылке выше).
Другие изменения в слюне, которые повышают риск развития орального кандидоза – это уменьшение pH слюны (увеличение ее кислотности), а также увеличение в ней концентрации глюкозы. Увеличение кислотности слюны может происходить на фоне плохой гигиены полости рта. Диапазон pH, который наиболее благоприятен для роста Candida – это диапазон pH от 5,1 до 6,9. Тем не менее, грибковая инфекция может вполне сносно развиваться и при более широком диапазоне pH 3,0-8,0, а некоторые штаммы Candida albicans могут хорошо расти – даже при pH менее 2,0.
Дело в том, что слишком низкий кислотный pH в полости рта – приводит к подавлению жизнедеятельности бактерий (бактериальной микрофлоры), что освобождает «пространство» для развития дрожжевых грибов. Что касается увеличения концентрации глюкозы в слюне, то причина может быть – либо в диете с потреблением большого количества углеводов, либо в недостаточном контроле за уровнем сахара у пациентов с сахарным диабетом.
Заболевания слизистой оболочки полости рта
Слой эпителиальных клеток на поверхности слизистой оболочки полости рта – является первой линией защиты от грибковой инфекции, т.к. он выполняет функцию физического барьера. Полностью здоровая слизистая оболочка сама защищает хозяина от грибов Candida – поскольку постоянное слущивание и обновление слоя эпителиальных клеток (в норме) происходит с более высокой скоростью, чем способны расти грибы рода Candida.
Но при определенных системных состояниях (например, при железо- или В12- дефицитной анемии), а также на фоне ряда заболеваний слизистой оболочки полости рта – в эпителиальном слое слизистой оболочки возникают аномалии. Варианты таких аномалий – атрофия, гиперплазия, дисплазия и плоскоклеточный рак. Например, анемии всегда приводят к атрофии слизистой оболочки полости рта, что сопровождается уменьшением толщины эпителиального слоя.
Курение приводит к гиперкератозу слизистой оболочки, т.е. её повышенному ороговению. Разным образом – аномалии вызывают ухудшение барьерных свойств слизистой оболочки, облегчают адгезию (прикрепление) грибов к слизистой, а также их проникновение в глубь слизистой оболочки. Аномалии эпителия – это всегда серьезный риск в плане развития орального кандидоза.
Примеры заболеваний (слизистой оболочки полости рта), которые облегчают развитие кандидоза –
- красный плоский лишай,
- красная волчанка,
- лейкоплакия,
- любые другие лихеноидные реакции (кроме вышеперечисленных),
- плоскоклеточный рак.
Высокоуглеводная диета
Диета с высоким содержанием углеводов способствует развитию орального кандидоза. Это связано с тем, что у таких пациентов всегда наблюдается более высокое содержание глюкозы в слюне, а также по причине более низкого pH ротовой жидкости (т.е. слюна у таких пациентов всегда более кислая). Всё это создает благоприятный фон для размножения дрожжевых грибов в полости рта, т.к. грибам рода Candida нравится и глюкоза, и слабокислая среда.
Но это ещё не всё. Основным компонентом клеточной стенки грибов рода Candida являются именно углеводы (они составляют – от 80 до 90% сухой массы клеток). Поэтому диета с высоким содержанием углеводов, либо высокий уровень сахара в крови у пациентов с диабетом – всё это в большом количестве поставляет дрожжевым грибам необходимый для размножения «строительный материал».
Исследования показывают, что в присутствии большого количества углеводов – грибы рода Candida начинают вырабатывать большое количество особых гидролитических ферментов (аспартилпротеиназу, фосфолипазу). Эти ферменты способны разрушать эпителий слизистой оболочки полости рта, что усиливает возможности грибов Candida – прорасти в глубину слизистой оболочки.
Кроме того, эти ферменты способны вызывать ещё и воспаление слизистой оболочки – за счёт наличия у них прямой цитотоксичности. Воспаление проявляется интенсивным покраснением (эритемой), и именно такое воспаление мы видим при эритематозной форме кандидоза полости рта.
Плохая гигиена полости рта
Микробный зубной налёт и пищевые остатки между зубами – это факторы, которые способствуют развитию молочницы во рту. Бактерии зубного налёта перерабатывают пищевые остатки в молочную кислоту, что приводит к повышению кислотности ротовой жидкости (снижению pH). В норме pH ротовой жидкости составляет от 6,5 до 7,5, а снижение этого показателя создает благоприятные условия для размножения дрожжевых грибов рода Candida.
Диапазон pH, который наиболее оптимален для роста грибов Кандида – это pH от 5,1 до 6,9. Однако дрожжевые грибы могут расти и при более низких значениях pH (в том числе и ниже pH 2,0). Кроме того, обилие микробного налёта и зубного камня – имеет свойство ухудшать местный иммунитет слизистой оболочки полости рта. Это будет способствовать как росту и размножению грибов рода Candida, так и облегчает процесс прорастания грибов внутрь слизистой оболочки.
Ну и последнее – если у вас есть невылеченный кариес, то имейте в виду, что кариозные полости являются одним из резервуаров обитания грибов Candida. Лечение кандидоза ротовой полости будет малоэффективным (обязательно возникнет рецидив), если вы не устраните такие источники инфицирования.
Курение
Курение способствует чрезмерному росту дрожжевых грибов рода Candida. Это происходит, во-первых, из-за повышенной кератинизации эпителия слизистой оболочки полости рта (тот самый гиперкератоз, о котором мы писали выше).
Во-вторых – курение приводит к тому, что в слюне снижается уровень антител (IgA) к дрожжевым грибам рода Candida. В-третьих – курение вызывает депрессию функции полиморфно-ядерных лейкоцитов, а именно подавляется способность нейтрофилов к фагоцитозу грибов рода Candida в полости рта.
* Отдельно нужно сказать о пациентах с злокачественными новообразованиями (включая такие болезни крови – как лейкоз, лимфома, множественная миелома), пациентах после химиотерапии цитотоксическими препаратами, после лучевой терапии в зоне голова/ шея, а также пациентах с тяжелыми формами заболеваний печени и почек. Все эти группы имеют очень высокий риск развития кандидоза ротовой полости, и не только.
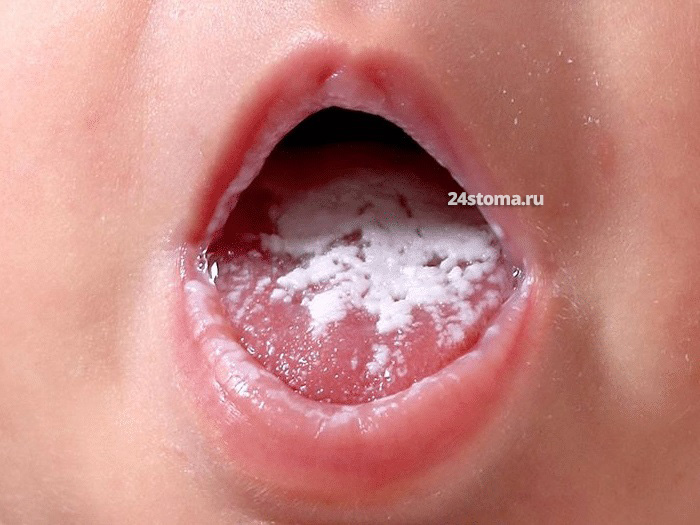
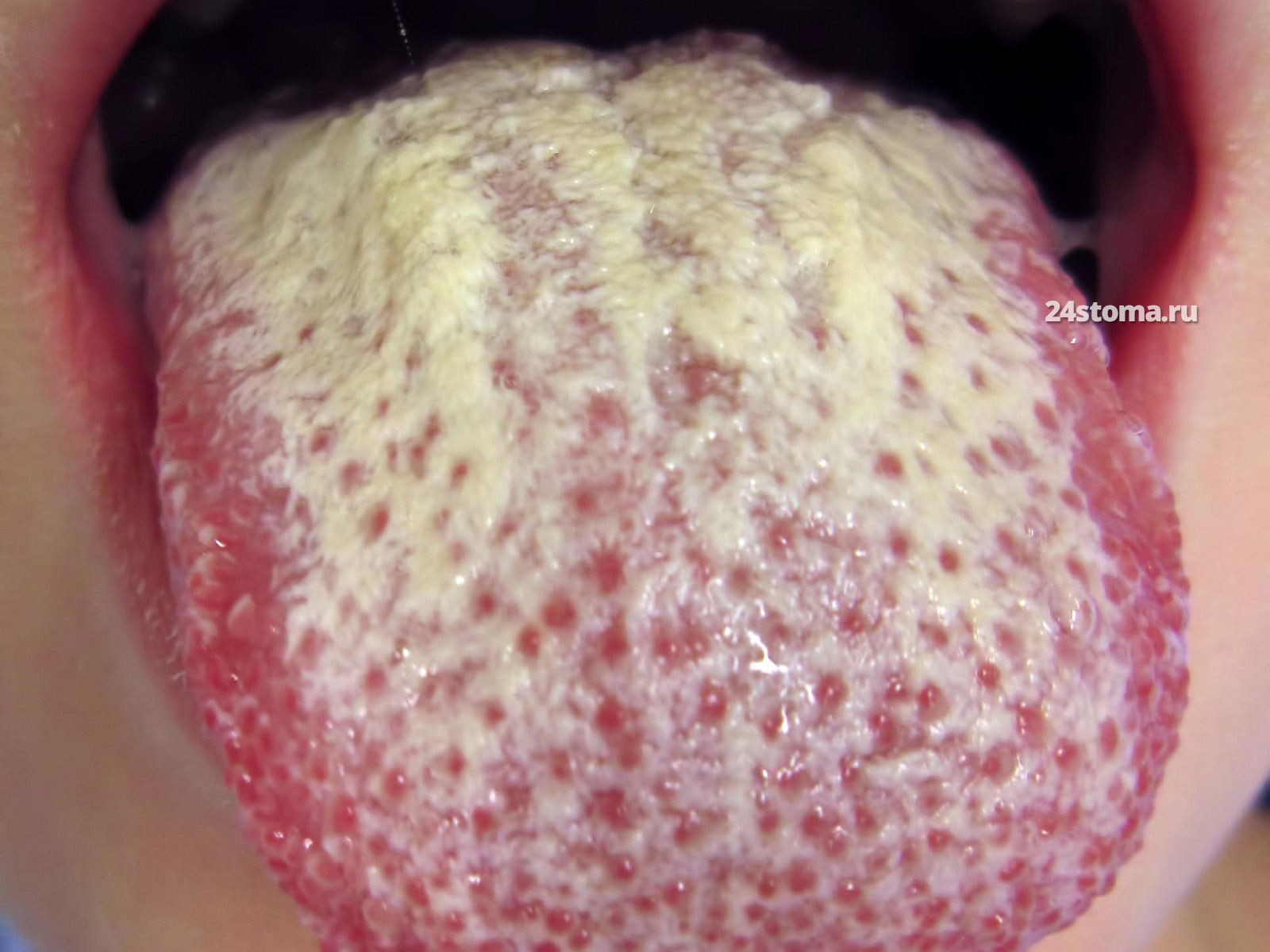
Молочница во рту у грудничка (причины) –
Чаще всего развивается на 4 неделе с момента рождения, редко – на 1 неделе.
Молочница во рту у грудничка (новорожденного) – чаще всего связана с наличием у беременной женщины не диагностированного вагинального кандидоза. Статистика показывает, что врачи пропускают его минимум в 25-30% случаев. Поэтому заражение новорожденного чаще происходит при его прохождении через родовые пути. Молочница у детей во рту – также может быть связана и с грудным вскармливанием, если соски женщины колонизированы грибами рода Candida.
Инфицирование может произойти даже просто из-за того, что вы попробовали еду ребенка его ложкой или поцеловали ребенка в губы. По статистике молочница возникает примерно у 5% новорожденных. Иммунная система младенцев является недоразвитой, и поэтому у них ещё не сформирован индивидуальный иммунный ответ на грибы Candida. В том числе у них снижена и активность содержащихся в слюне антимикробных ферментов – лизоцима, лактоферрина, лактопероксидазы.
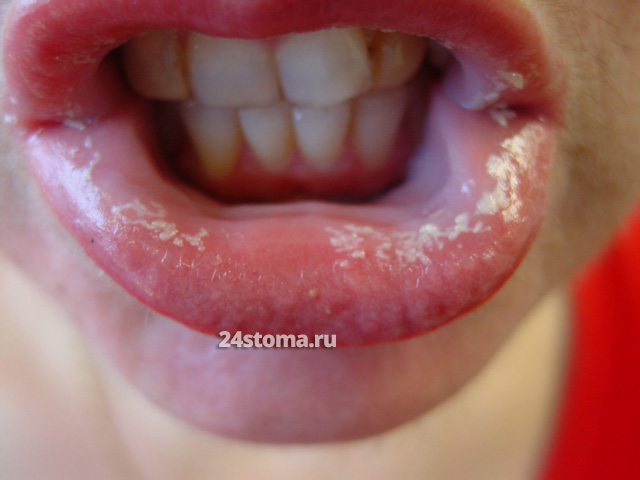
Молочница на языке у ребенка: фото
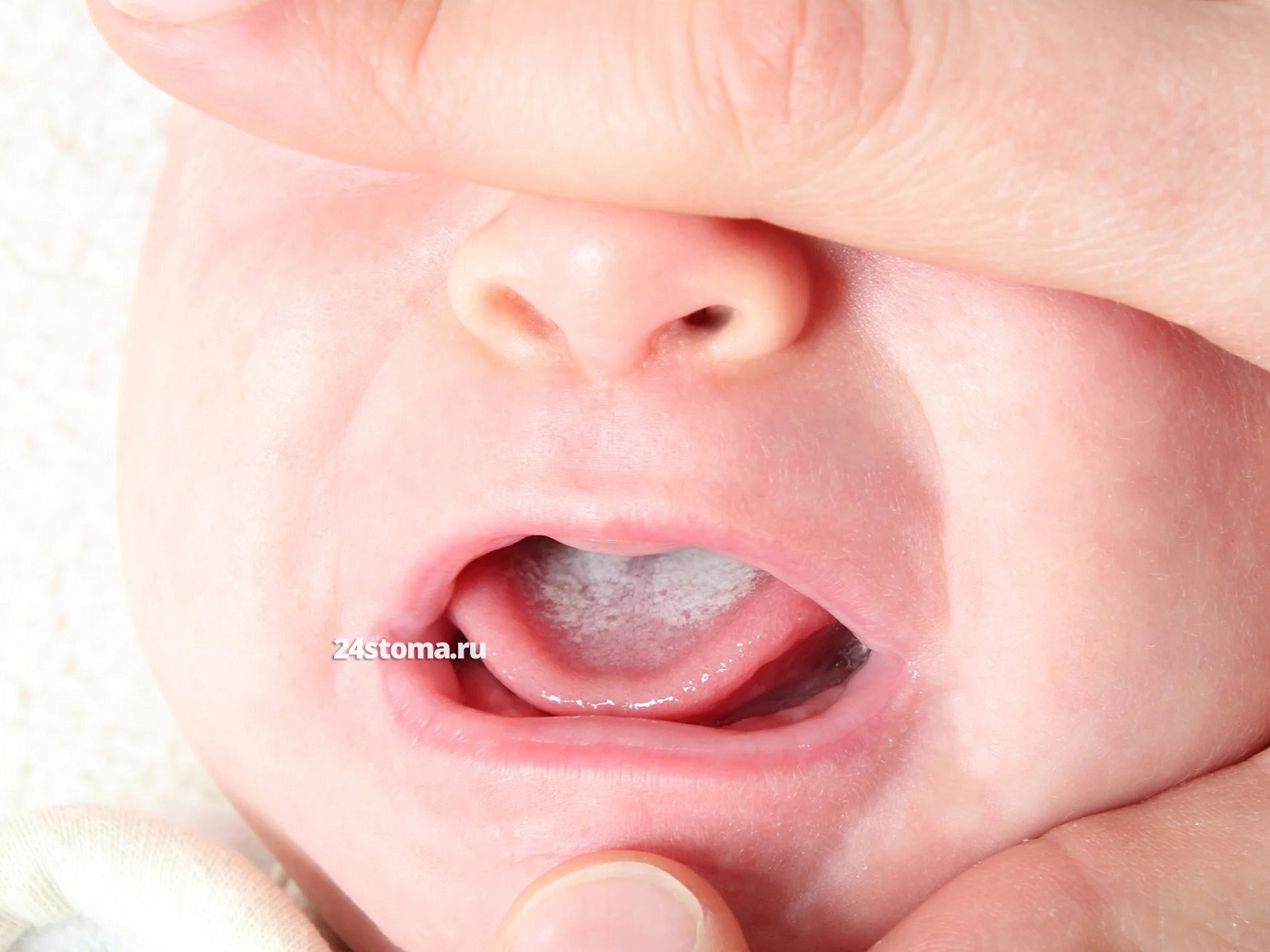
Молочница у новорожденных во рту легко возникает ещё и потому, что в раннем возрасте у детей ослаблена барьерная функция слизистых оболочек, что способствует прикреплению и инвазии грибов рода Candida вглубь тканей. По сути, из эффективных факторов защиты в крови у младенцев есть только антитела к Candida (которые были получены ещё от матери), но их явно недостаточно для полноценной защиты ребёнка от развития молочницы.
Молочница во рту: симптомы
Когда возникает молочница во рту у взрослых – симптомы могут сильно отличаться. Отличия касаются не только объёма и локализации очагов поражения (на слизистой щёк, языка, твёрдом и мягком нёбе), но также они будут зависеть и от длительности процесса. Например, в самом начале заболевания – белый налёт в виде хлопьев творога обычно легко соскабливается со слизистой оболочки, но чем дольше процесс – тем сложнее будет его соскоблить (налёт превратится в плотные бляшки).
Кроме того, молочница полости рта – это не единственная, а лишь наиболее распространённая форма кандидоза полости рта. Помимо молочницы – во рту могут возникать и другие виды кандидозных поражений (и каждому виду присущи свои характерные симптомы). Обратите внимание, что на профессиональном языке молочницу принято называть термином – «псевдомембранозный кандидоз».
Основные формы кандидоза полости рта:
- псевдомембранозный кандидоз (молочница),
- эритематозный кандидоз,
- срединный ромбовидный глоссит,
- гиперпластический кандидоз.
Ниже мы разберем характерные для них симптомы.
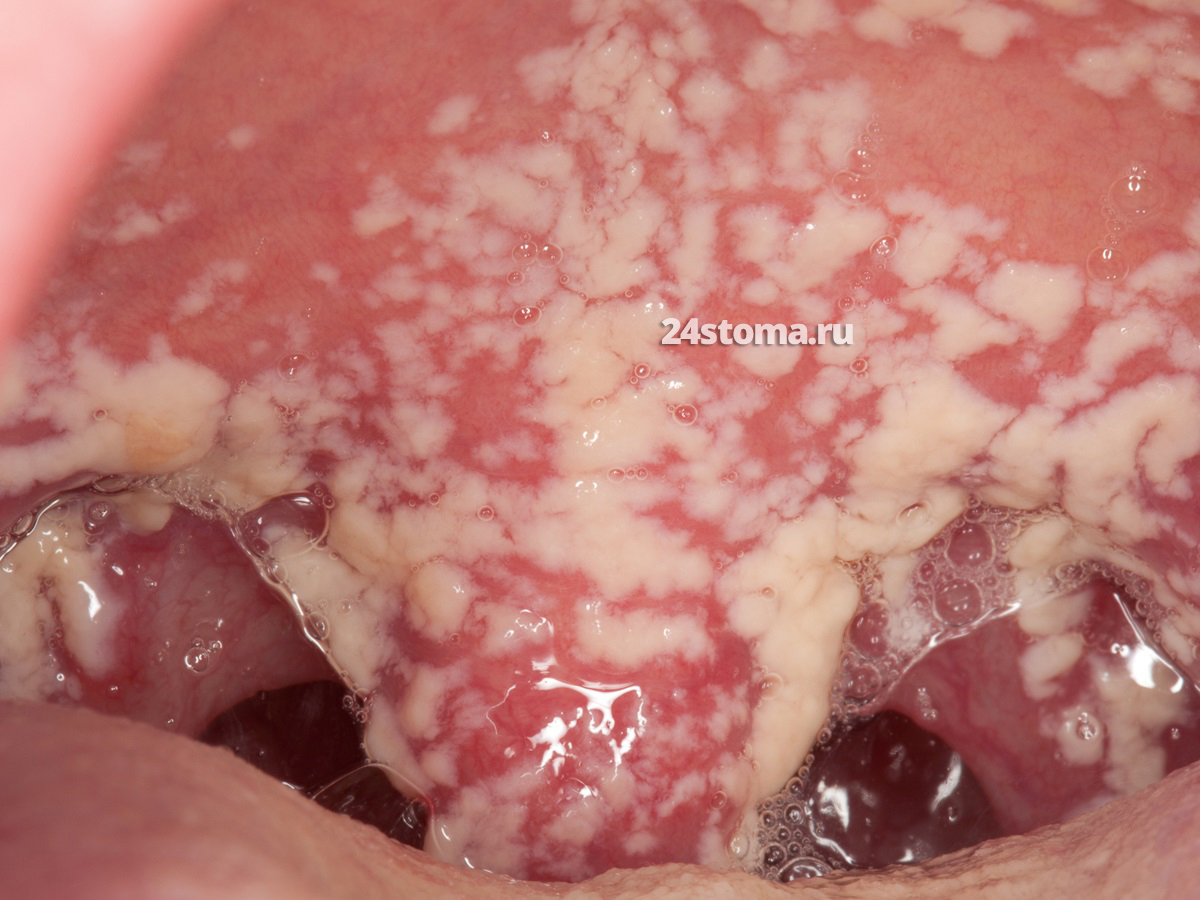
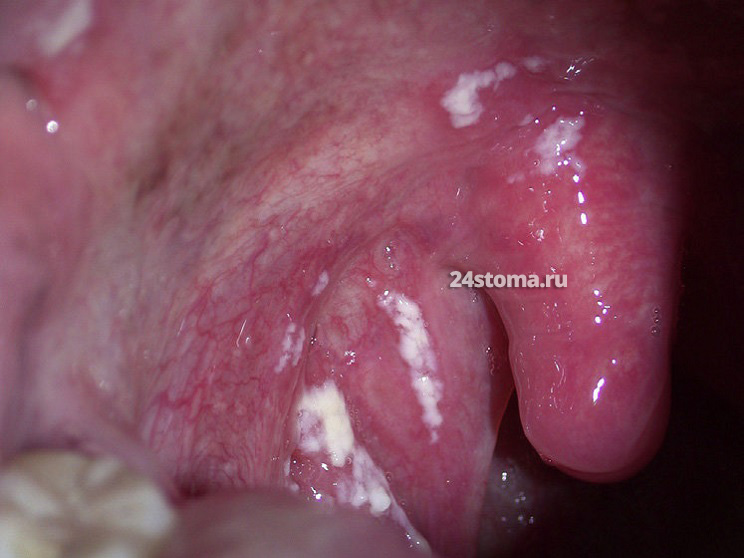
Псевдомембранозный кандидоз (молочница).
Это самый распространенный вид орального кандидоза. Молочница полости рта развивается чаще всего у пациентов с нарушенным иммунным статусом – у младенцев, у пожилых людей, на фоне нейтропении или ВИЧ, а также после приема антибиотиков, кортикостероидов и иммунодепрессантов.
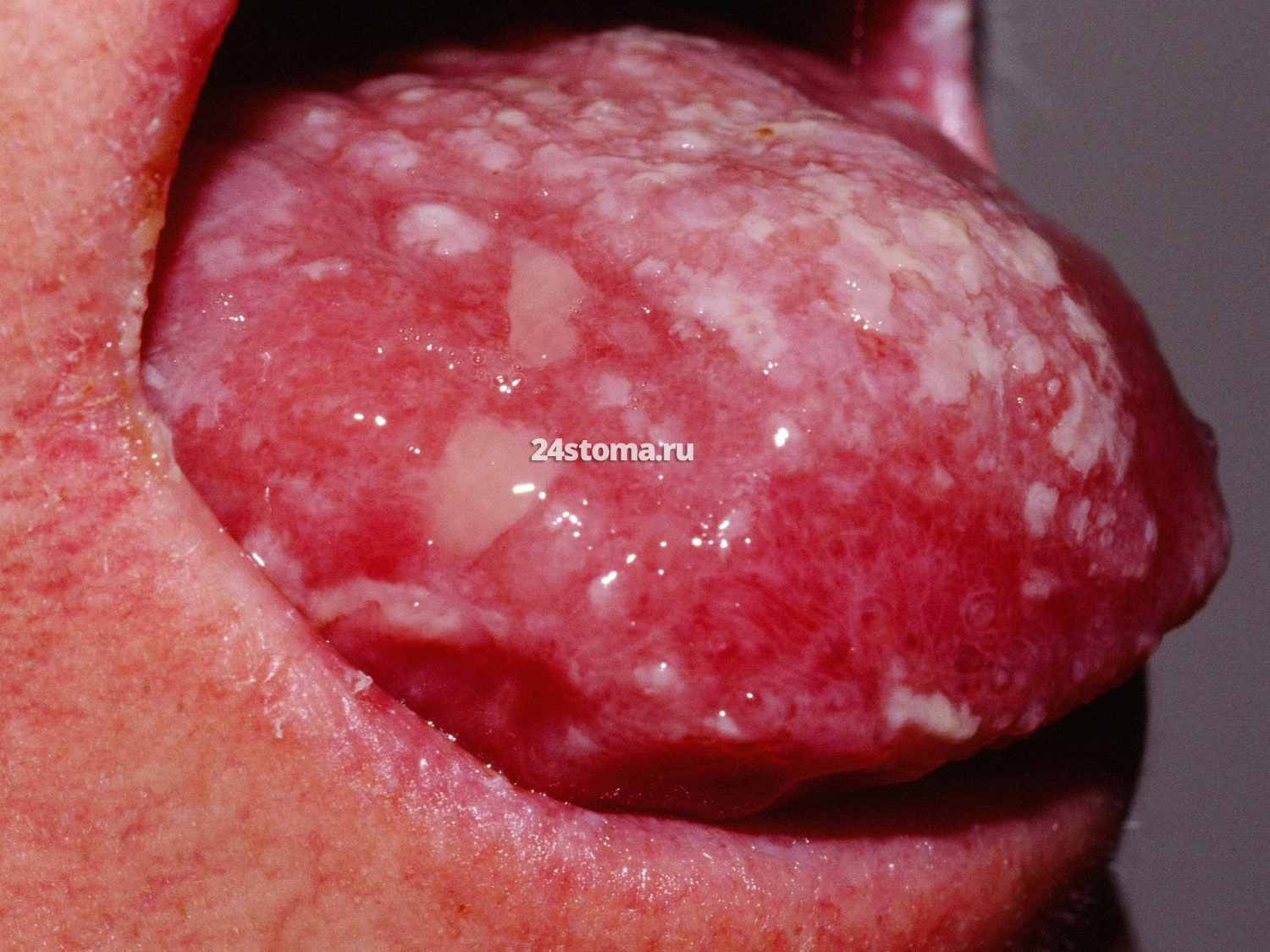
Молочница на языке –
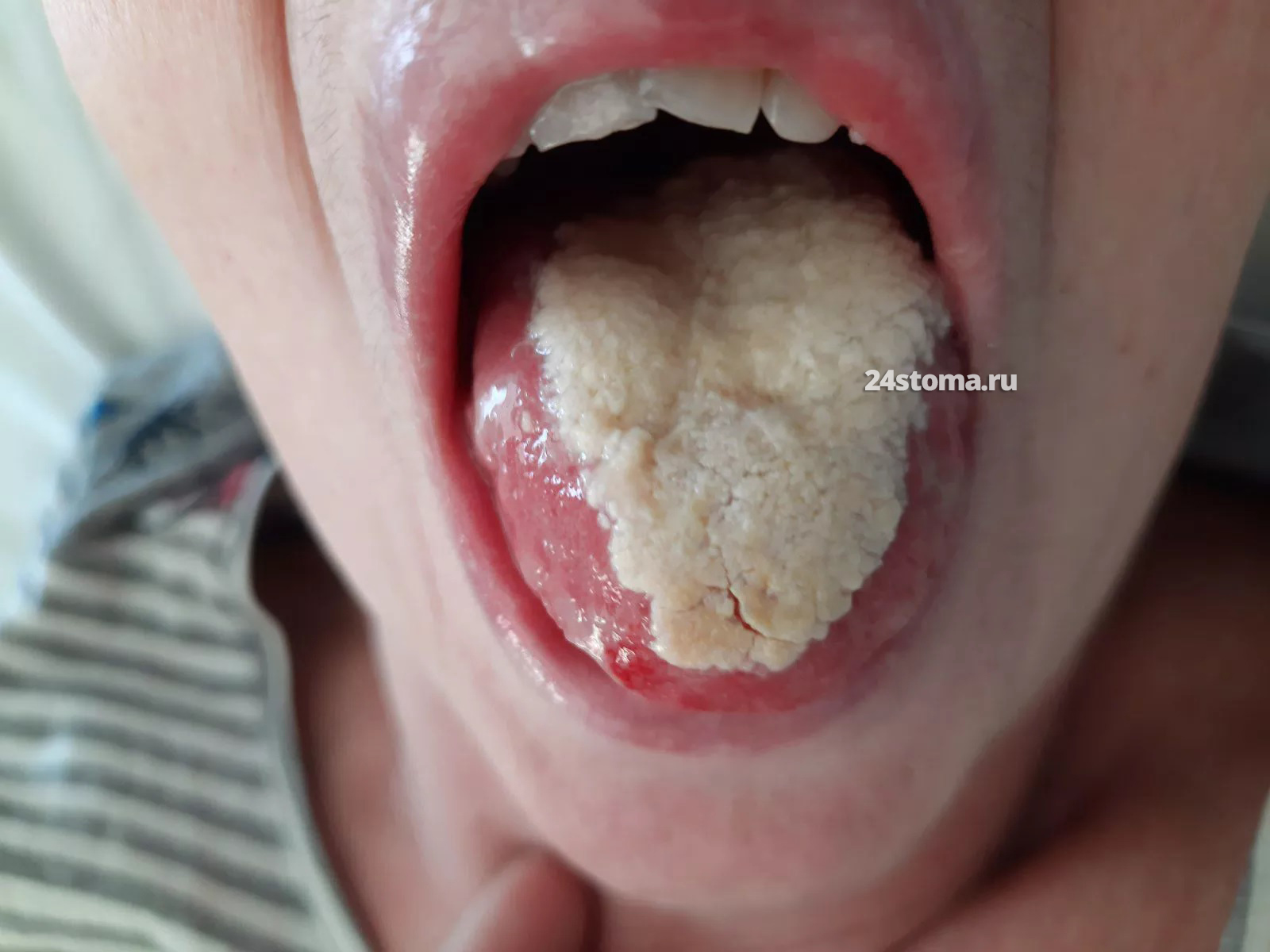
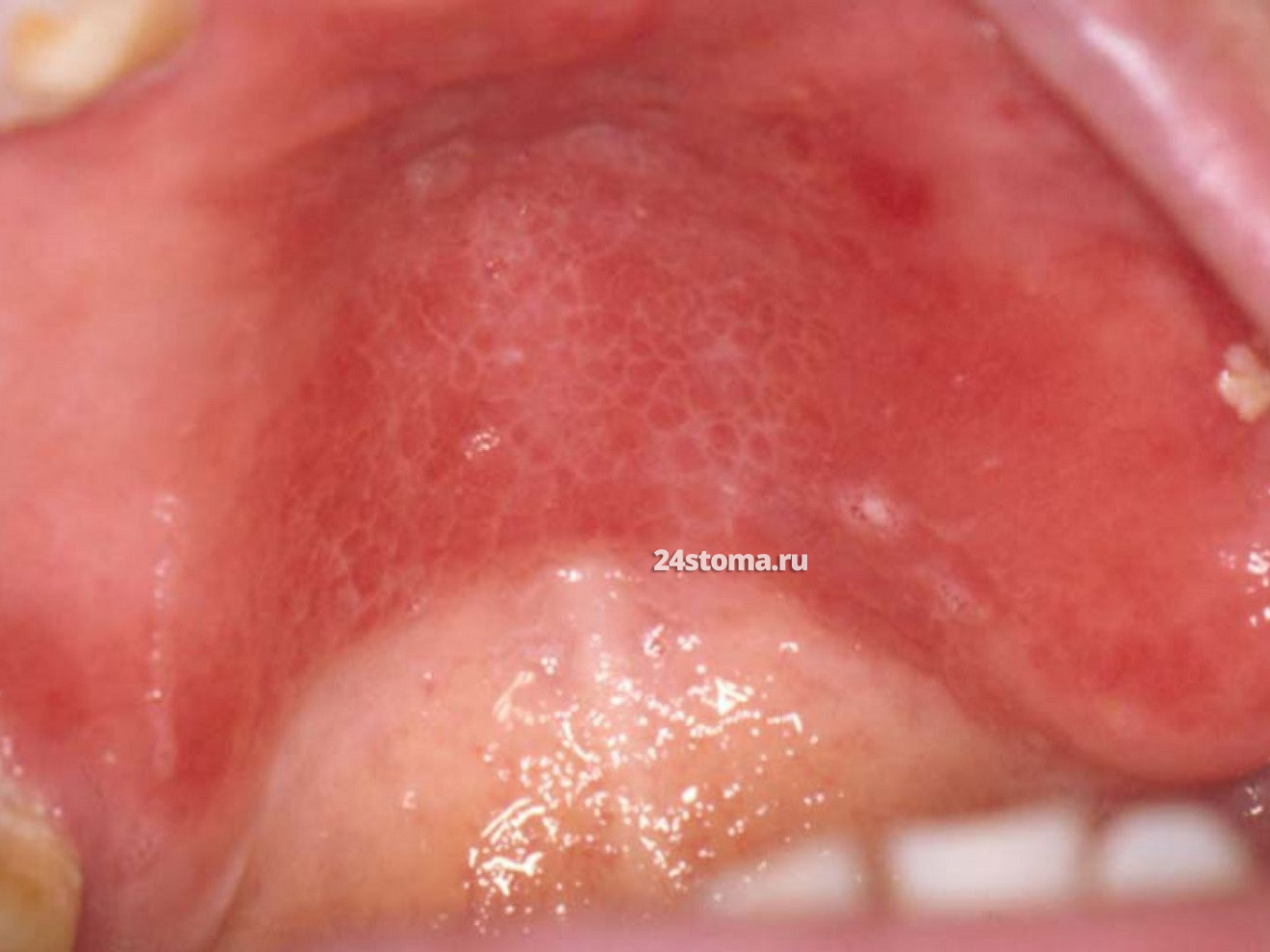
Симптомы.
На слизистой оболочке можно увидеть – кандидозные очаги в виде творожистого налёта, плёнок или бляшек белого цвета (иногда с кремовым оттенком), которые возвышаются над слизистой оболочкой. Большинство пациентов не предъявляет каких-либо жалоб, но некоторые отмечают чувство жжения, неприятный вкус во рту.
Вид очагов (в начале и в разгаре заболевания) –
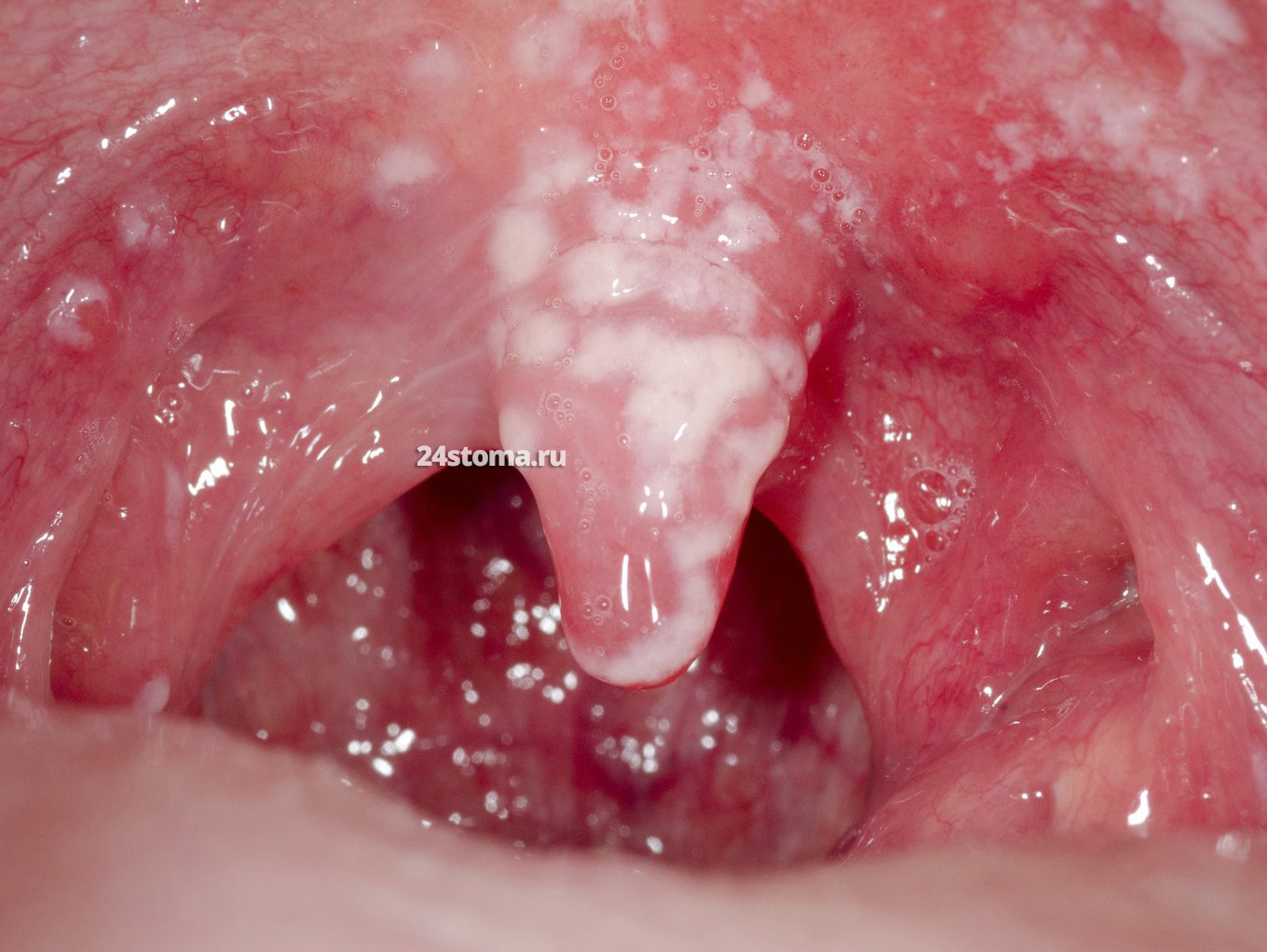
Особенности течения заболевания.
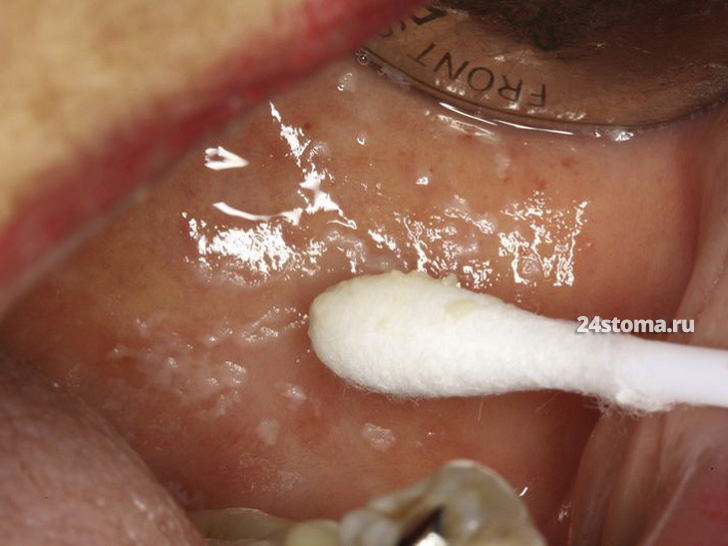
- В начале заболевания, либо при лёгком течении заболевания – очаги могут быть единичными. С таких очагов налёт легко снимается при соскабливании (тогда под ними обнаруживается ярко-красная слизистая оболочка, которая может даже кровоточить).
- Со временем очаги кандидозного поражения утолщаются – они всё больше напоминают бляшки, и их всё сложнее соскоблить с поверхности слизистой (всё это свидетельствует о переходе острого процесса в хроническую форму).
- При тяжелом течении – количество и размеры очагов продолжают увеличиваться, бляшки постепенно сливаются друг с другом, что может привести к поражению практически всей полости рта. Если поражается уже ротоглотка (миндалины, задняя и боковые стенки глотки) – это страшный симптом надвигающихся кандиемии и системного кандидоза.
Молочница на слизистой щёк:
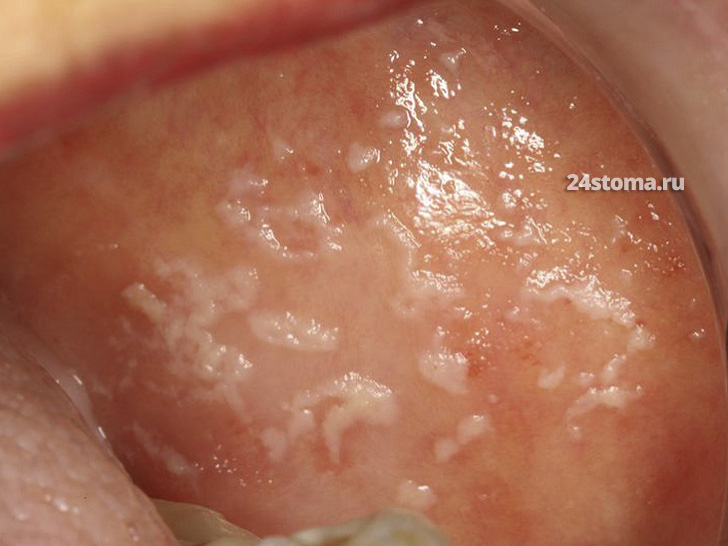
* На фото выше обратите внимание – как в самом начале заболевания очаги грибов Candida могут легко соскабливаться даже при помощи обычной ватной палочки.
Эритематозный кандидоз.
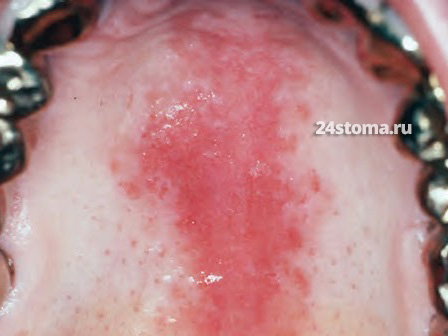
Другая форма кандидозной инфекции в полости рта – это эритематозный кандидоз. Его название связано со словом «эритема» (покраснение). Соответственно, об этой форме кандидоза будет свидетельствовать ярко-красный цвет слизистой оболочки. Наиболее частые места локализации эритематозной формы кандидоза – это нёбо, язык, а также в чётких границах базиса съемного зубного протеза.
Выделяют острую и хроническую форму эритематозного кандидоза.
1) Острая форма – обычно развивается после приема антибиотиков (широкого спектра действия) или ингаляционных кортикостероидов. Характерные симптомы – пациент может чувствовать, что рот был ошпарен горячей жидкостью, слизистая оболочка ярко-красного цвета (белый налёт и бляшки отсутствуют). Иногда есть металлический, кислотный, соленый или горький вкус, а также сухость во рту.
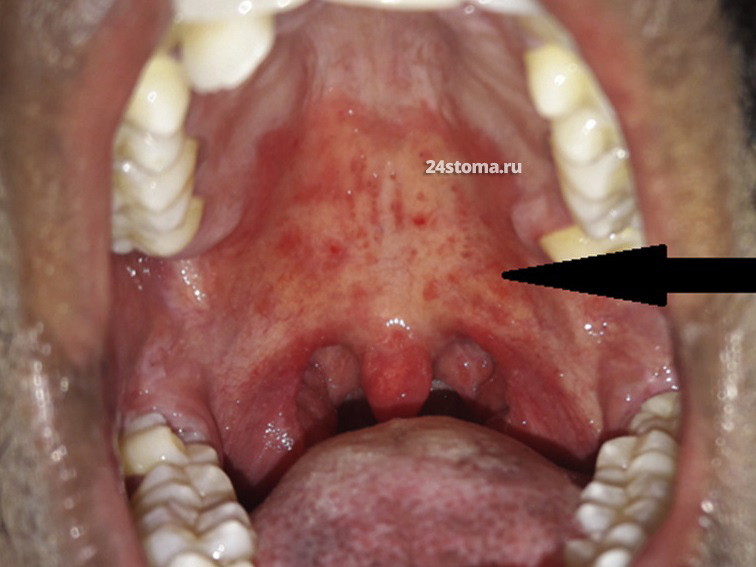
Обращаем внимание, что эритематозные очаги (красные пятна) – могут быть любой формы и размеров. Интересным является то, что если эритематозный кандидоз развился на фоне приёма антибиотиков, то после прекращения их приёма – очаги кандидозного поражения могут исчезнуть спонтанно (даже без специфического лечения). Это произойдет, как только бактериальная микрофлора полости рта восстановится до уровня, предшествующего началу антибиотикотерапии.
2) Хронический эритематозный кандидоз – возникает у пациентов со съемными зубными протезами. Эту форму кандидоза часто называют протезным стоматитом, т.к. она связана с недостаточной гигиеной зубного протеза (в этом случае поверхность протеза будет обильно заселена грибами рода Candida, что превратит зубной протез в своеобразный резервуар грибковой инфекции). Симптомы – жжение и покраснение слизистой оболочки под съемным зубным протезом.
Имейте в иду, что в самом начале кандидозного процесса – грибковое поражение может быть только очаговым, т.е. могут быть заметны лишь небольшие участки покраснения. Кандидозное поражение обычно начинается с области, где протез немного травмирует (натирает) слизистую. Однако процесс быстро распространится и на всю остальную площадь слизистой оболочки под зубным протезом.
* Кстати, вы можете знать эритематозный кандидоз под другим названием. Раньше его называли термином «атрофический кандидоз» (от лат. слова atrohia – увядание, уменьшение размеров), что должно было бы означать уменьшение толщины слизистой оболочки при этой форме орального кандидоза. Но в действительности атрофия наблюдалась только в 40% случаев, а примерно в 60% случаев, наоборот, имело место увеличение толщины слизистой оболочки. Поэтому термин атрофический заменили на эритематозный (от слова erythema – краснота).
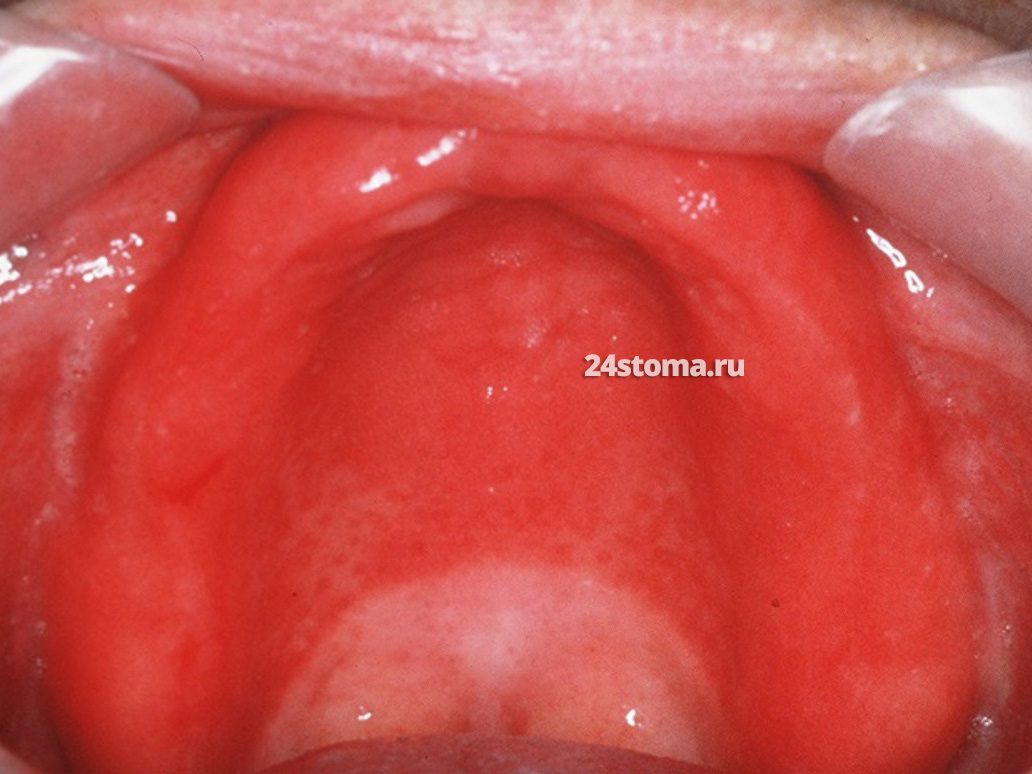
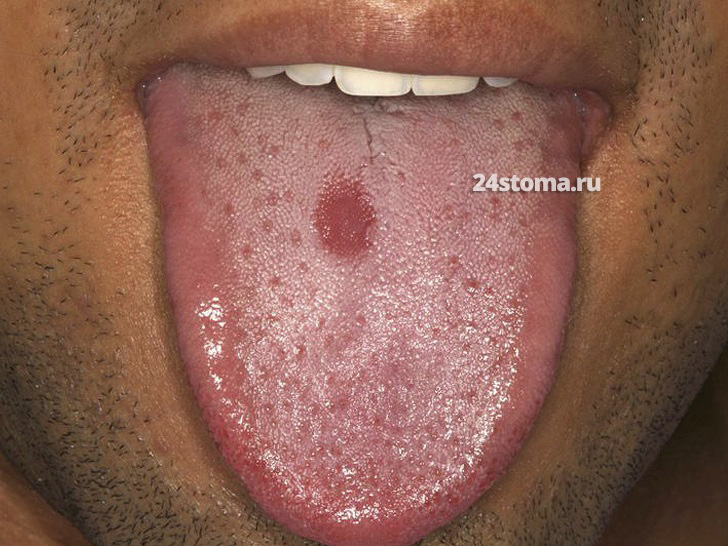
Срединный ромбовидный глоссит.
Это не что иное, как форма эритематозного кандидоза, локализованная на спинке языка. Срединный ромбовидный глоссит характеризуется появлением области сосочковой атрофии (округлой или ромбовидной формы) – по средней линии языка и обязательно кпереди от крупных желобовидных сосочков, расположенных ближе к корню языка. Благодаря исчезновению сосочков – область имеет ярко-красный цвет. Размер очагов поражения может быть и в 3-8 раз больше, чем на фото ниже.
Кандидоз языка: фото срединного ромбовидного глоссита
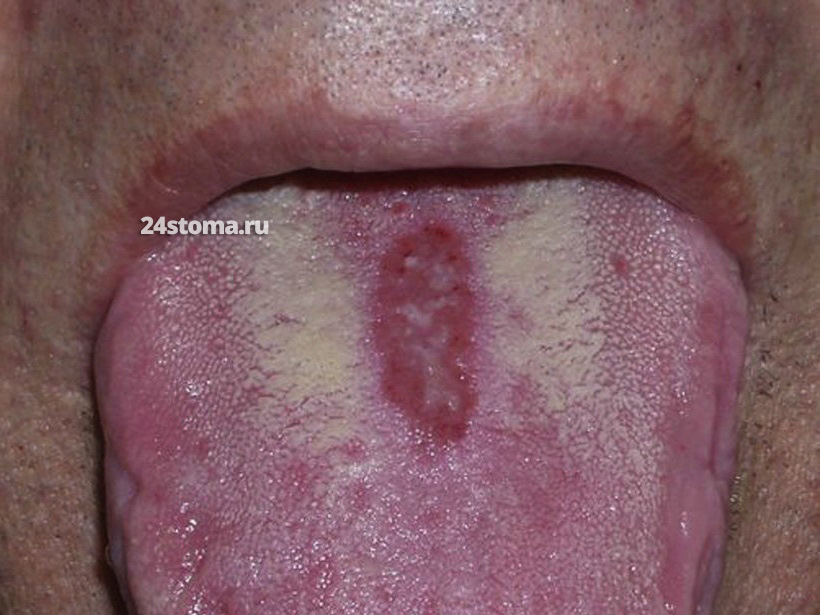
Срединный ромбовидный глоссит – это форма кандидоза полости рта, которая чаще всего возникает на фоне железо- или В12-дефицитной анемии, сахарного диабета. Эта форма кандидоза хорошо реагирует на обычную противогрибковую терапию + терапию основного заболевания. Если кандидоз языка просуществует достаточно долго, то полной регенерации сосочков в очаге поражения может уже никогда не произойти (даже после полного и успешного курса противогрибковой терапии).
Гиперпластический кандидоз.
Существует 2 формы гиперпластического кандидоза. В первом случае образующиеся элементы будут похожи на папулы/ сосочковые разрастания, а во втором – происходит образование грубых узловатых бляшек.
1) Первый вариант – это «воспалительная папиллярная гиперплазия». Она возникает под съемными зубными протезами и, по сути, это ещё одна форма кандидозного протезного стоматита. В отличие от «хронического эритематозного кандидоза» (при котором воспаление приводит лишь к покраснению слизистой оболочки под протезом) – тут воспаление приводит уже к гиперплазии слизистой. Гиперплазия похожа на «сосочковое» разрастание тканей.
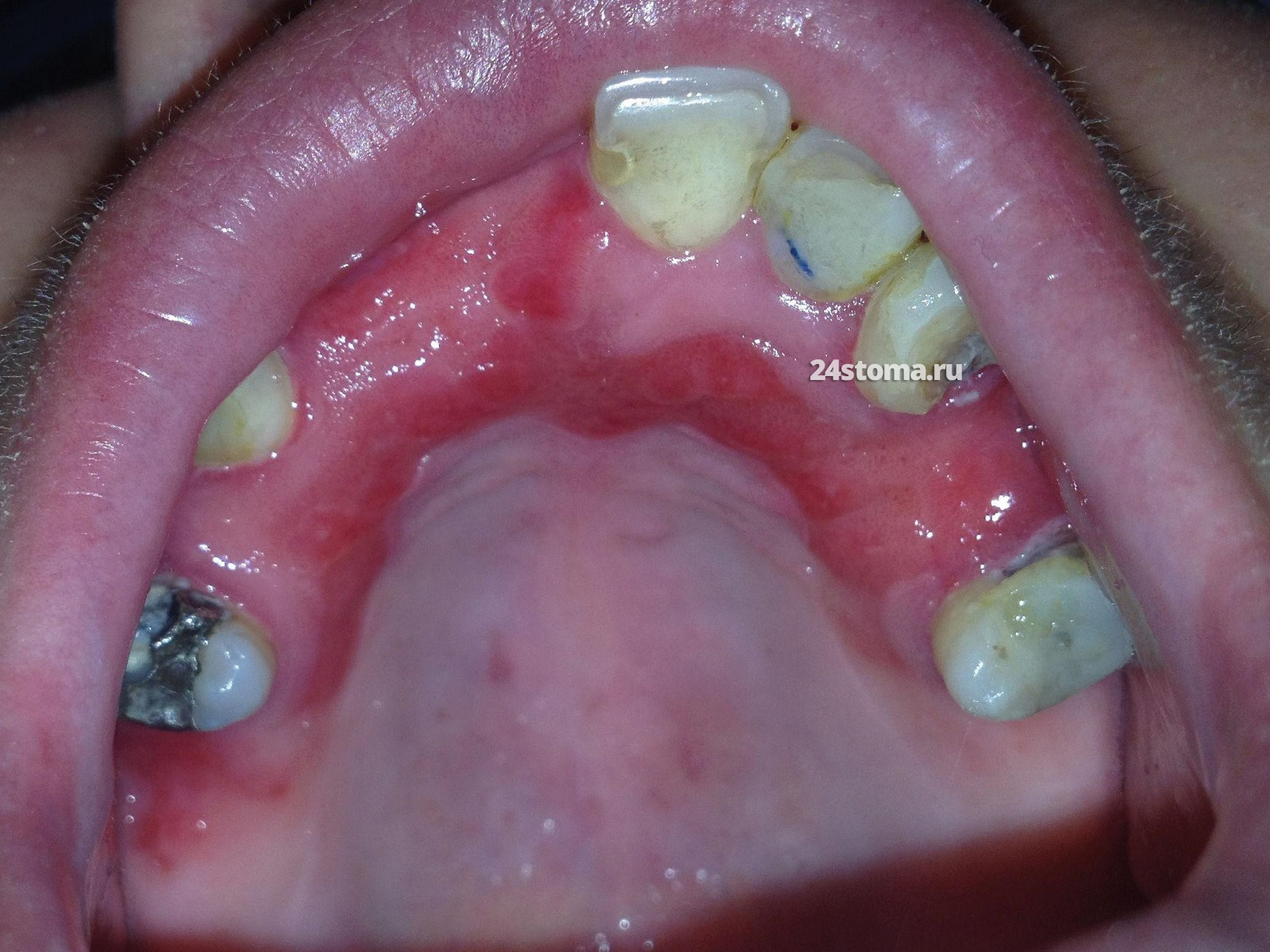
Папиллярная гиперплазия развивается именно под съемным протезом, поэтому типичные места её локализации – слизистая оболочка нёба и альвеолярных отростков. Её развитие связывают с присутствием на поверхности протеза грибов рода Candida + при наличии ещё и хронической травмы слизистой (когда протез не соответствует форме тканей протезного ложа). Крайне редко процесс может возникнуть и без связи со съемным протезом, например, на языке.
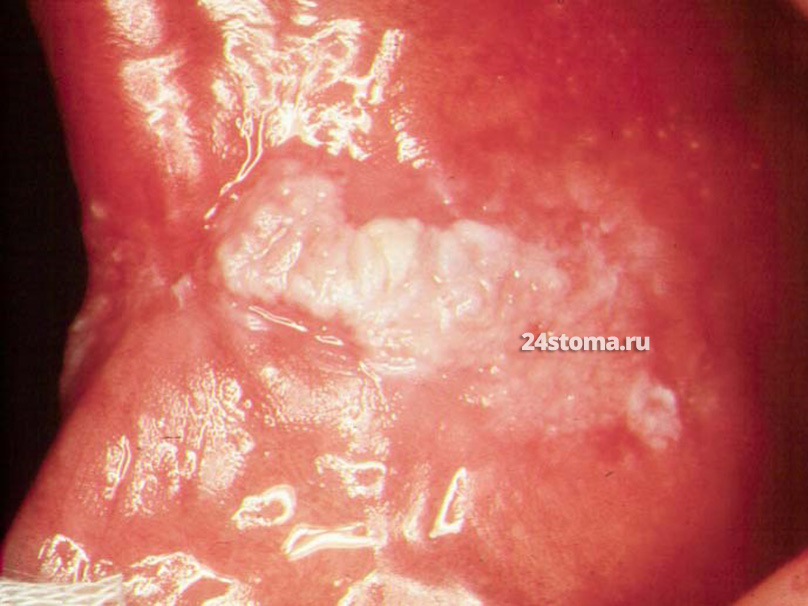
2) Вторая форма – это уже собственно хронический гиперпластический кандидоз, но также может применяться и второе название «кандидозная лейкоплакия». Процесс характеризуется появлением на слизистой оболочке полости рта (чаще всего на слизистой щёк вблизи углов рта, спинке языка, нёбе) – белых бляшек, возвышающихся над окружающей их слизистой оболочкой. Бляшки растут и со временем сливаются. В выраженной стадии поверхность бляшек становится грубой, узловатой.
Кандидозной лейкоплакией этот тип кандидозного поражения называют потому, что многие авторы не считают его самостоятельным заболеванием. Вполне вероятно, что грибковая инфекция присоединяется к уже существующему на слизистой оболочке полости рта – очагу лейкоплакии. Тут обязательно проведение биопсии, т.к. такие кандидозные поражения имеют высокий уровень озлокачествления в рак – от 9 до 40% (в то время, как у обычной лейкоплакии – только 2-6%).
Но образование бляшек может быть связано не только с присоединением Candida к очагам лейкоплакии. Они могут образовываться и на фоне длительно протекающего псевдомембранозного кандидоза (молочницы). Так, в самом начале развития молочницы – белый творожистый налёт обычно легко соскабливается с очагов поражения, но, если процесс длительный, то на месте очагов могут образовываться белые бляшки, соскоблить которые будет уже невозможно. Образование таких бляшек тоже является проявлением гиперпластических процессов.
Как лечить кандидоз во рту –
Лечение кандидоза полости рта занимает в среднем 12-15 дней, и в большинстве случаев это заболевание легко поддаётся лечению. Тем не менее, мы призываем вас не заниматься самолечением и напоминаем, что кандидоз является маркером большого количества серьезных заболеваний, о которых вы можете не подозревать. И возможно – раннее обращение к врачу поможет их выявить. Безуспешное лечение или рецидивы не являются редкостью, когда речь идёт о самолечении.
С чем связаны неудачи в лечении молочницы:
- ошибки в диагнозе,
- неспособность повлиять на предрасполагающие факторы (например, диагностировать, вылечить и/или контролировать основное заболевание – вроде сахарного диабета или железодефицитной анемии, либо неспособность обеспечить качественную очистку и дезинфекцию зубного протеза, и т.д.),
- неправильный выбор противогрибковых средств,
- заболевание вызвано грибами Candida, устойчивыми к основным противогрибковым средствам,
- низкая дозировка противогрибкового препарата,
- неадекватная продолжительность лечения (очень часто).
Микробиологическое исследование.
Ряду пациентов будет показано проведение микробиологического исследования (посев материала из вашей полости рта – с выявлением количества Candida, а также с определением чувствительности Candida к основным противогрибковым препаратам). Анализ на количество – позволит подтвердить диагноз и отличить активный кандидозный процесс от носительства. Анализ на чувствительность – правильно выбрать препарат и дозировки (для пациентов группы риска).
Есть тенденция в том, что кандидоз полости рта – сейчас всё реже вызывается видами грибов Candida albicans, которые достаточно хорошо реагируют на противогрибковую терапию. У пациентов всё чаще высеваются наиболее патогенные агрессивные виды грибов рода Candida – такие как C.glabrata, C.krusei и C.tropicalis, которые проявляют устойчивость ко многим противогрибковым препаратам. Все это осложняет лечение молочницы во рту, а также способствует развитию рецидивов.
Кому показано исследование – прежде всего это пациенты «группы риска», обладающие плохим иммунитетом (в том числе с сахарным диабетом, заболеваниями крови, ВИЧ и др.). Оно будет показано и для пациентов с уже не однократными случаями орального кандидоза в анамнезе. Но, если это ваше первое лечение молочницы во рту, если у вас нет осложнённого анамнеза, а также тяжёлых проявлений во рту – подтверждением диагноза будет служить положительный эффект на стандартную противогрибковую терапию (уже на 2-3 день).
Предпочтительный метод исследования –
для определения чувствительности к противогрибковым препаратам различные лаборатории могут использовать разные методы. Самый дешевый и неточный – это тест российского производства с определением чувствительности к 6 противогрибковым препаратам диско-диффузионным методом (с использованием дисков производства НИЦФ, Россия). Лучше всего, если чувствительность к препаратам определяется на анализаторе VITEK, Франция.
1. Местная терапия в полости рта –
Теперь давайте посмотрим – чем лечить молочницу во рту у взрослых и детей. Терапия может быть местной и системной. Местная терапия показана для лечения – лишь лёгких форм молочницы полости рта, ну и ещё эритематозного кандидоза. Однако для пациентов со сниженным иммунитетом, с сопутствующими серьезными заболеваниями, частыми рецидивами орального кандидоза, а также для лечения хронического гиперпластического кандидоза – тут сразу нужна системная терапия.
За рубежом для местного лечения орального кандидоза применяются следующие препараты. Во-первых – это специальные мукоадгезивные таб. Миконазола по 50 мг, которые нужно приклеивать к слизистой оболочке щеки (всего 1 раз в день). Второй вариант – это пастилки для рассасывания с Клотримазолом по 10 мг, которые растворяются в полости рта за 20 минут (их принимают 5 раз в день).
Все эти препараты отсутствуют в России, но есть 2-3 альтернативы.
Суспензия Дифлюкан.
Препарат Дифлюкан порошок для приготовления суспензии – предназначен в том числе и для лечения орального кандидоза. После разведения водой флакон будет содержать 35 мл раствора (в 1 мл = 10 мг флуконазола). При псевдомембранозном или гиперпластическом оральном кандидозе у взрослых – в первые сутки дозировка должна составить 200 мг однократно (= 20 мл суспензии). Все последующие дни – уже по 100 мг 1 раз в сутки. Курс лечения 7-14 дней.
Если у пациента эритематозная форма кандидоза полости рта, то дозировка составит по 50 мг 1 раз в сутки, что соответствует однократному приему 5 мл суспензии (курс лечения 14 дней). При тяжелых формах орального кандидоза дозировки могут быть выше – к примеру в первые сутки насыщающая доза может доходить до 300-400 мг однократно, а во все последующие дни – по 200 мг 1 раз в день (курс лечения в среднем 14 дней, но иногда и более). Всё это решает врач.
Как правильно применять –
вы должны подержать суспензию в полости рта несколько минут (прополоскать рот), после чего проглотить и не споласкивать рот в течение 30 минут. Но учтите, что не стоит заниматься самолечением. Препарат Дифлюкан порошок для приготовления суспензии – это рецептурный препарат, который может применяться не только у взрослых, но и для лечения молочницы во рту у ребёнка (по назначению врача).
Нистатин в таблетках.
Если у вас молочница во рту – таблетки для рассасывания с Нистатином могут быть весьма эффективны. Однако нужно иметь в виду, что препарат имеет неприятный вкус, а также иногда может вызывать тошноту, рвоту и диарею. Схема приема для взрослых и детей – рассасывать по 1 таб. 4 раза в день (примерно каждые 6 часов). Глотать таблетки Нистатина бесполезно – он не всасывается в кровь и поэтому не окажет на слизистую полости рта никакого системного воздействия.
Дозировки: данные последних клинических исследований показывают, что самая эффективная дозировка Нистатина для рассасывания в полости рта ( у взрослых) – это таблетки не менее 400 000 ЕД. В России выпускаются таблетки по 500 000 ЕД, и вы вполне можете использовать именно эту дозировку. Кроме того, в исследовании сказано, что таблетки 200 000 ЕД будут тоже эффективны, но в несколько меньшей степени. В России можно приобрести нистатин 250 000 ЕД.
Поэтому, если вы хорошо переносите Нистатин – используйте дозировку 500 000 ЕД, если переносимость плохая – таблетки по 250 000 ЕД (соответственно 4 раза в день). Но помните, что при наличии ещё и сопутствующего кандидоза ЖКТ – дозировка должна быть уже исключительно не менее 500 000 ЕД. Что касается детей, то у них в зависимости от возраста и тяжести орального кандидоза – дозировка может быть от 125 000 до 250 000 ЕД (это решает врач).
Каждый раз вы должны держать таблетку во рту (медленно рассасывая ее в течение 3-5 минут) – прежде чем проглотить. После чего вы не должны пить или споласкивать рот ещё около 15-20 минут. При наличии съемного зубного протеза – рассасывать таблетку Нистатина нужно со снятым протезом, после чего, не споласкивая рот, следует сразу надеть зубной протез. И помните, что Нистатин может применяться только по назначению врача!
Длительность курса: если кандидоз во рту возник у вас впервые, то курс лечения нистатином проводится до полного исчезновения клинических проявлений в полости рта, + обычно к этому сроку добавляется ещё не менее 48 часов. Т.е. в зависимости от тяжести клинических проявлений – этот срок может составить у вас от 7 до 14 дней. Но если речь идет о лечении повторных случаев (рецидива), то с момента исчезновения симптомов нужно принимать Нистатин ещё + от 7 до 14 дней.
Таким образом, при лечении рецидива курс лечения должен быть не менее 21-28 дней. Но и это ещё не всё. Если речь идет об инвазивном кандидозе полости рта (когда грибы Candida прорастают вглубь слизистой оболочки) – курс лечения Нистатином должен составлять уже от 4 до 6 недель. При несоблюдении рекомендованных курсов – вы обязательно получите новый рецидив.
Что лучше Нистатин или Дифлюкан –
суспензия Дифлюкан эффективнее, чем Нистатин (из-за того, что последний имеет плохую адгезию к слизистой оболочке полости рта). Но если говорить в целом, то таблетки Нистатина для рассасывания в большинстве случаев тоже достаточно эффективны – за исключением пациентов с серьезным иммунодефицитом или злокачественными новообразованиями. Ну и ещё – Нистатин не лучший выбор у детей (из-за его вкуса, а также побочных эффектов).
Кандид 1% раствор.
В аптеках вы также можете обнаружить и вот такого «гадкого утёнка» (который, однако, никогда не станет лебедем):
Это 1% раствор клотримазола, который позиционируется для применения в полости рта. Кандид предлагается капать на ватную палочку и обрабатывать ей поражённые участки слизистой оболочки полости рта (3-4 раза в день – до полного исчезновения симптомов). Но применяя его, вы с высокой вероятностью получите рецидив орального кандидоза, т.к. вы никогда не сможете найти и обработать ватной палочкой – абсолютно все очаги Candida на слизистой оболочке полости рта.
Кроме того, резервуаром грибковой инфекции может быть и налёт на языке, и содержимое кариозных полостей, и зубные отложения. А еще смущает его режим применения, т.к. Клотримазол для лечения молочницы полости рта (в соответствии с международными рекомендациями) – должен применяться, не «3-4 раза в день до исчезновения симптомов», а 5 раз в день – в течение не менее 14 дней.
Дополнительная местная терапия.
- Полоскания рта хлоргексидином –
этот антисептик может быть полезен только в составе комплексной терапии, и обратите внимание, что только 0,2% концентрация хлоргексидина эффективна против грибковой микрофлоры. Важный момент – исследования показали, что хлоргексидин не стоит сочетать с нистатином, т.к. они подавляют противогрибковую активность друг друга. - При наличии съемных протезов –
важно провести тотальную дезинфекцию протезов (иначе лечение будет неэффективным), т.к. сам протез может быть резервуаром грибов рода Candida. Дезинфекция проводится – либо при помощи 0,5% раствора гипохлорита натрия, либо 0,2% раствора хлоргексидина. Подробнее по ссылке выше.
2. Системная терапия Флуконазолом –
Первая линия препаратов при молочнице во рту у взрослых (при оральном кандидозе средней и тяжелой степени) – это Флуконазол в капсулах для приема внутрь. Перед началом системной терапии у пациентов группы риска – стоит провести микробиологическое исследование с выявлением чувствительности грибковой флоры к основным противогрибковым препаратам.
Пока будет готовиться результат – важно обратиться к стоматологу. Дело в том, что и кариозные полости, и зубные отложения – всё это является резервуаром грибов рода Candida в полости рта. Тоже самое касается и пациентов со съемными зубными протезами. Помимо профессиональной чистки сохранившихся зубов – у них важно произвести очистку зубных протезов от налёта и зубного камня, а также провести их тотальную дезинфекцию специальными средствами.
Флуконазол.
Флуконазол – это самый оптимальный препарат для лечения молочницы, а также всех других форм орального кандидоза полости рта. Он хорошо всасывается в кишечнике, и его эффективность не зависит ни от приема пищи, ни от pH желудка (т.е. возможен прием даже вместе с антацидными препаратами). Что очень важно – флуконазол при пероральном приеме хорошо проникает в слюну, что и определяет его эффективность при кандидозе полости рта.
Базовая терапия Флуконазолом выглядит так – 200 мг однократно в первый день, затем по 100 мг 1 раз в день (во все последующие дни). Базовый курс терапии имеет продолжительность от 7 до 14 дней. Стойкое клиническое улучшение обычно достигается уже на 3-5 день.
Если очаги поражения имеют вид красных пятен, либо у вас типичная молочница полости рта, при которой с поверхности очагов поражения пока ещё легко соскабливается белый налёт – тут достаточно стандартных дозировок противогрибковых препаратов. Но если молочница во рту привела к образованию возвышающихся над слизистой оболочкой бляшек (налёт с которых соскоблить трудно или невозможно) – в этом случае для уничтожения в них грибов Candida могут потребоваться более высокие дозировки флуконазола.
В случае необходимости курс может быть продлен до 21-28 дней. Это может потребоваться у пациентов с иммунодефицитными состояниями, или когда оральный кандидоз является частью системного кандидоза. Если же лечение проводится у пациентов с уже неоднократными рецидивами орального кандидоза, то обычно это сразу означает продление базового курса ещё на 14 дней (либо как альтернатива – может быть назначен курс супрессивной терапии по 100-150 мг флуконазола 3 раза в неделю).
Важно: при кандидозе ротоглотки (когда поражаются не только корень языка и мягкое нёбо, но и боковые и задняя стенки глотки, а также миндалины) – рекомендуется сочетание перорального приёма Флуконазола внутрь и таблеток Нистатина для рассасывания в полости рта. Кандидоз ротоглотки является одной из самых опасных форм орального кандидоза.
Интраконазол.
Этот препарат может быть назначен для лечения орального кандидоза – в случаях когда микробиологическое исследование показывает нечувствительность Candida к флуконазолу. Резистентность к флуконазолу часто возникает у пациентов с ослабленным иммунитетом, а также когда высеваются агрессивные подвиды грибов рода Candida (такие как – C.glabrata и C.krusei). Указанные штаммы демонстрируют резистентность к флуконазолу, соответственно, в 35% и 75% случаев.
Согласно инструкции препарат назначается – по 100 мг в день в течение 15 дней. Однако, клинические исследования показывают, что такая дозировка и такая длительность приёма препарата – эффективны только у пациентов, которые НЕ ИМЕЮТ ни иммунодефицитных состояний, ни агрессивных штаммов Candida. Исследования показали, что у перечисленных групп пациентов схема лечения должна быть – по 200 мг 1 раз в день (продолжительностью 28 дней). Аналогично и для лечения повторных случаев орального кандидоза!
Особенности препарата –
интраконазол обладает более широким спектром действия, чем флуконазол, однако он не лишён минусов. Для хорошей биодоступности ему обязательно нужна кислая среда желудка. Поэтому препарат нужно принимать или сразу перед едой, либо во время еды. Кислые фруктовые соки и еда с высоким содержанием жиров – улучшают всасывание итраконазола в ЖКТ. И соответственно, его не стоит назначать тем, кто принимает антациды, а также при гастритах с пониженной кислотностью.
Вориконазол и Позаконазол.
Это новое поколение противогрибковых препаратов с расширенным спектром активности, которые стоит использовать у пациентов с оральным кандидозом (молочницей полости рта) – только в случае резистентности к флуконазолу и инраконазолу, а также для лечения инвазивных форм кандидоза.
- Вориконазол – является синтетическим производным флуконазола (по сути это флуконазол нового поколения). Этот препарат высоко эффективен в отношении устойчивых к флуконазолу штаммов Candida albicans, а также агрессивных штаммов – таких как C.glabrata и C.krusei. Вориконазол выпускается в таблетках по 200 мг + в виде порошка для приготовления суспензии.
- Позаконазол – это уже интаконазол нового поколения. Активен в отношении любых дрожжевых и плесневых грибов (включая штаммы, резистентные к флуконазолу, итраконазолу и даже вориконазолу). На сегодняшний день в лабораторных условиях до сих пор не удалось получить штаммы Candida albicans, которые бы демонстрировали устойчивость к позаконазолу. Препарат выпускается только в виде суспензии для перорального приема.
Иммунокоррекция при лечении орального кандидоза –
Молочница во рту у взрослых лечится противогрибковыми препаратами, но окончательно победить в войне с грибами (а вернее добиться перемирия) – способна только ваша иммунная система. Если у вас ослабленный иммунитет/ иммунодефицитные состояния – всё это резко повышает риск хронизации грибковой инфекции, риск последующих рецидивов. У многих пациентов без дополнительной иммунокоррекции – эффективность лечения кандидоза может стремиться к нулю.
Иммунокоррекция таким пациентам проводится при помощи иммуномодуляторов. Из препаратов этой группы может быть назначен рецептурный препарат «Циклоферон» (в виде в/м инъекций), но такой препарат должен назначать только врач. При необходимости небольшой коррекции иммунитета – можно использовать Циклоферон в таблетках. Ещё более простой препарат – это обычный «Левамизол», который, кстати, способен существенно улучшить показатели клеточного иммунитета (например, увеличить популяцию Т-лимфоцитов).
Улучшить местный иммунитет в полости рта – позволят зубные пасты, которые содержат лактоферрин, лактопероксидазу и лизоцим. Такие пасты улучшат местный иммунитет полости рта, снизят риск развития стоматита и кандидоза. Они есть и для взрослых, и для детей.
Надеемся, что наша статья на тему: Молочница во рту у взрослых симптомы, лечение – оказалась Вам полезной!
Источники:
1. Стоматологическое образование автора статьи,
2. На основе личного опыта работы врачом-стоматологом,
3. National Library of Medicine (USA),
4. «Актуальные проблемы кандидоза» (врач-миколог Федотов В.П.)
5. «Болезни слизистой оболочки полости рта и губ» (Борк К.).
Нистатин (Nystatin) инструкция по применению
📜 Инструкция по применению Нистатин
💊 Состав препарата Нистатин
✅ Применение препарата Нистатин
📅 Условия хранения Нистатин
⏳ Срок годности Нистатин
Описание лекарственного препарата
Нистатин
(Nystatin)
Основано на официальной инструкции по применению препарата, утверждено компанией-производителем
и подготовлено для электронного издания справочника Видаль 2005
года, дата обновления: 2021.02.11
Владелец регистрационного удостоверения:
Контакты для обращений:
БИОСИНТЕЗ ОАО
(Россия)
Лекарственные формы
| Нистатин |
Мазь 100 тыс.ЕД/1 г: тубы 30 г рег. №: ЛСР-008634/08 |
|
|
Супп. вагинальные 250 тыс.ЕД: 10 шт. рег. №: Р N000840/02 |
||
|
Супп. ректальные 250 тыс.ЕД: 10 шт. рег. №: Р N000840/01 |
||
|
Супп. ректальные 500 тыс.ЕД: 10 шт. рег. №: Р N000840/01 |
||
|
Супп. вагинальные 500 тыс.ЕД: 10 шт. рег. №: Р N000840/02 |
||
|
Таб., покр. пленочной оболочкой, 250 тыс.ЕД: 10 или 20 шт. рег. №: Р N000840/03 |
||
|
Таб., покр. пленочной оболочкой, 500 тыс.ЕД: 10 или 20 шт. рег. №: Р N000840/03 |
Форма выпуска, упаковка и состав
препарата Нистатин
Таблетки, покрытые оболочкой светло-желтого цвета, с зеленоватым оттенком, с легким запахом ванилина; на поперечном разрезе видны два слоя.
Вспомогательные вещества: лактоза, магния карбонат основной, ОПМЦ, кальция стеарат, крахмал картофельный, МЦ-16, титана диоксид пигментный, твин-80, тропеолин О, масло вазелиновое, ванилин.
10 шт. — упаковки ячейковые контурные.
20 шт. — банки стеклянные.
20 шт. — банки полимерные (1) — пачки картонные.
Мазь желтого или буровато-желтого цвета.
Вспомогательные вещества: ланолин безводный, вазелин медицинский.
30 г — тубы алюминиевые.
Суппозитории вагинальные желтого цвета, торпедообразной формы.
Вспомогательные вещества: пропиловый эфир пара-оксибензойной кислоты, лимонная кислота пищевая, витепсол Н-15, витепсол W-35.
5 шт. — упаковки ячейковые контурные (2) — пачки картонные.
Суппозитории ректальные желтого цвета, торпедообразной формы.
Вспомогательные вещества: пропиловый эфир пара-оксибензойной кислоты, лимонная кислота пищевая, масло вазелиновое, витепсол Н-15, витепсол W-35.
5 шт. — упаковки ячейковые контурные (2) — пачки картонные.
Фармакологическое действие
Противогрибковый препарат из группы полиенов. Связываясь со стеролами в клеточной мембране грибов, нарушает ее проницаемость, что приводит к выходу основных компонентов клетки. Оказывает фунгистатическое действие.
Активен в отношении дрожжеподобных грибов рода Candida.
Фармакокинетика
Всасывание и распределение
После приема внутрь нистатин плохо всасывается из ЖКТ. При местном применении не всасывается в системный кровоток. Не кумулирует.
Выведение
Выводится из организма с калом.
Показания препарата
Нистатин
Для таблеток и мази
- кандидоз кожи и слизистых оболочек;
- кандидоз внутренних органов;
- профилактика кандидоза при длительной терапии противомикробными препаратами, особенно у истощенных и ослабленных пациентов.
Для суппозиториев вагинальных
- вагинальный кандидоз;
- профилактика грибковых осложнений при местной противомикробной терапии.
Для суппозиториев ректальных
- кандидоз нижних отделов кишечника;
- профилактика грибковых поражений в до- и послеоперационные периоды.
Режим дозирования
При лечении кандидоза внутренних органов Нистатин назначают внутрь независимо от приема пищи.
Взрослым назначают по 500 000 ЕД 4-8 раз/сут.
При генерализованном кандидозе назначают до 6 000 000 ЕД/сут.
Детям в возрасте 1-3 лет назначают по 250 000 ЕД 3-4 раза/сут, в возрасте старше 3 лет — по 250 000-500 000 ЕД 4 раза/сут. Продолжительность лечения — 10-14 дней. При необходимости курс лечения повторяют через неделю.
При лечении кандидоза кожи и слизистых оболочек мазь наносят тонким слоем на пораженные участки 2 раза/сут, ежедневно в течение 7-10 дней. Применение мази можно сочетать с приемом Нистатина внутрь.
Суппозитории вагинальные вводят во влагалище после гигиенических процедур по 1 суппозиторию 2 раза/сут (утром и вечером). Курс лечения – 10-14 дней.
Суппозитории ректальные вводят глубоко в прямую кишку по 1 суппозиторию 2 раза/сут (утром и вечером). Курс лечения – 10-14 дней.
При необходимости проводят повторные курсы лечения.
Побочное действие
Со стороны пищеварительной системы: при приема препарата внутрь и применении суппозиториев ректальных возможны тошнота, рвота, диарея.
Аллергические реакции: кожный зуд, озноб, повышение температуры.
Прочие: возможен риск распространения резистентных форм грибов, что требует отмены препарата.
Противопоказания к применению
- нарушения функции печени;
- панкреатит;
- язвенная болезнь желудка и двенадцатиперстной кишки;
- беременность;
- повышенная чувствительность к компонентам препарата.
Применение при беременности и кормлении грудью
Нистатин противопоказан к применению при беременности.
Применение при нарушениях функции печени
Противопоказан при нарушениях функции печени.
Применение у детей
Детям в возрасте 1-3 лет назначают по 250 000 ЕД 3-4 раза/сут, в возрасте старше 3 лет — по 250 000-500 000 ЕД 4 раза/сут. Продолжительность лечения — 10-14 дней. При необходимости курс лечения повторяют через неделю.
Особые указания
При развитии побочных реакций следует уменьшить дозу или отменить препарат.
При менструации не следует прерывать лечение суппозиториями вагинальными. При грибковых заболеваниях влагалища рекомендуется одновременное лечение полового партнера. В период лечения следует избегать половых контактов.
Передозировка
В настоящее время о случаях передозировки препарата Нистатин не сообщалось.
Лекарственное взаимодействие
При одновременном применении нистатина и клотримазола активность последнего снижается.
Условия хранения препарата Нистатин
Список Б. Препарат в форме таблеток следует хранить в сухом, защищенном от света месте при температуре 18°-20°C.
Препарат в форме мази, суппозиториев вагинальных и суппозиториев ректальных следует хранить в сухом, защищенном от света месте при температуре не выше 5°C.
Срок годности препарата Нистатин
Срок годности препарата в форме таблеток, суппозиториев вагинальных, суппозиториев ректальных – 2 года, срок годности препарата в форме мази – 3 года.
Условия реализации
Препарат отпускается по рецепту.
БИОСИНТЕЗ ОАО
(Россия)
|
440033 Пенза, Дружбы ул. 4 |
Если вы хотите разместить ссылку на описание этого препарата — используйте данный код

ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ВОЗМОЖНЫ ПОБОЧНЫЕ ЭФФЕКТЫ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА.ГрибокМолочница
Содержание статьи
- Нистатин — это антибиотик или нет?
- Нистатин: для чего таблетки
- Нистатин от стоматита
- Нистатин при беременности
- Нистатин или Флуконазол: что лучше?
- Нистатин или Леворин: что лучше
- Нистатин или Пимафуцин: что лучше?
- Краткое содержание
- Задайте вопрос эксперту по теме статьи
Около 75% женщин хотя бы раз в жизни сталкивались с молочницей. В 10-20% случаев нет никаких симптомов. Однако у большинства пациенток появляются творожистые выделения и сильный зуд в области наружных половых органов.
Провизор Евгения Погорелова рассказывает о препарате Нистатин, который применяют для лечения молочницы. Из статьи вы узнаете: относится ли препарат к антибиотикам, о его показаниях, применении при беременности и отличиях от аналогов.
Нистатин — это антибиотик или нет?
Нистатин — лекарство с противогрибковым действием. По некоторым классификациям для специалистов он тоже относится к антибиотикам, так как угнетает жизнедеятельность микроорганизмов, относящихся к грибкам.
Препарат выпускают в нескольких лекарственных формах:
- Нистатин таблетки
- Свечи Нистатин вагинальные
- Нистатин ректальные свечи
- Нистатиновая мазь
Нистатин: для чего таблетки
Нистатин таблетки используют для лечения инфекций, вызванных грибком рода Candida. Их называют кандидозом. Препарат вызывает гибель микроорганизмов, поэтому уходят симптомы, вызванные инфекцией.
Таблетки Нистатин: от чего помогает
Препарат помогает лечить кандидоз органов желудочно-кишечного тракта. Кроме того, таблетки используют до и после операций, проведенных на пищеварительных органах. Это помогает предотвратить инфицирование.
Нистатин — таблетки от молочницы, но чаще для ее лечения используют вагинальные свечи. Нистатин от цистита не используют, если он не вызван грибком рода Candida. Чаще болезнь вызывает бактерия E. coli.
Нистатин от стоматита
Молочницей называют не только инфекцию влагалища. Она также может поражать слизистую оболочку рта. Она относится к органам желудочно-кишечного тракта, поэтому нистатин для полости рта используют в виде таблеток.
Нистатин при беременности
Таблетки назначают с осторожностью под контролем врача в любом триместре. Нистатин свечи вагинальные и свечи ректальные противопоказаны во время беременности. Но их применение возможно в период грудного вскармливания, так как препарат в форме свечей не выделяется с грудным молоком.
Нистатиновая мазь применяется при беременности только по решению врача. Во время лактации можно использовать, исключив нанесение на область молочных желез и получив консультацию врача.
Нистатин или Флуконазол: что лучше?
Препараты имеют разные действующие вещества, но успешно применяются при кандидозах. Нистатин от молочницы влагалища в виде свечей применять неудобно: их нужно вводить 2 раза в сутки в течение 10-14 дней. При этом, зачастую достаточно принять 1 капсулу Флуконазола, чтобы избавиться от болезни.
Флуконазол имеет больше показаний к применению. Он, в отличие от Нистатина, борется не только с грибками Candida, но и с другими видами. Нистатин таблетки можно давать детям с 13 лет, а капсулы Флуконазола — с 3-х. Оба препарата отпускаются по рецепту, поэтому что лучше для каждого конкретного пациента, должен решить врач.
Нистатин или Леворин: что лучше
Спектр действия Леворина несколько шире, чем Нистатина. Он также действует на причину кандидоза, а также на амебы, трихомонады и лейшмании. Леворин, в отличие от Нистатина, выпускается только в виде таблеток и мазей. При лечении кандидоза половых органов у женщин лучше выбрать свечи Нистатин, чтобы снизить риск побочных эффектов от таблеток Леворина.
Леворин в виде таблеток разрешен к применению у детей с 2-х лет. При необходимости применения лекарства у детей до 2-х лет, нужно консультироваться с врачом. Таким образом для детей младше 13 лет лучше выбрать Леворин.
Нистатин или Пимафуцин: что лучше?
Пимафуцин является противогрибковым средством на основе натамицина. Он эффективен в отношении грибов рода Candida, как Нистатин, а также других видов грибков. Препарат в виде свечей безопасен для беременных женщин. Для этой категории пациентов лучше использовать Пимафуцин.
Краткое содержание
- Нистатин — антибиотик с противогрибковым действием.
- Нистатин таблетки используют для лечения инфекций, вызванных грибком рода Candida.
- Препарат можно использовать от стоматита, вызванного грибком.
- Нистатин при беременности либо противопоказан, либо используется только по назначению врача. Это зависит от формы выпуска препарата.
- Для детей младше 13 лет лучше использовать Флуконазол или Леворин, чем Нистатин.
- Пимафуцин, в отличие от Нистатина, разрешен беременным женщинам.
Задайте вопрос эксперту по теме статьи
Остались вопросы? Задайте их в комментариях ниже – наши эксперты ответят вам. Там же Вы можете поделиться своим опытом с другими читателями Мегасоветов.
Выпускающий редактор
Эксперт-провизор
Поделиться мегасоветом
Понравилась статья? Расскажите маме, папе, бабушке и тете Гале из третьего подъезда