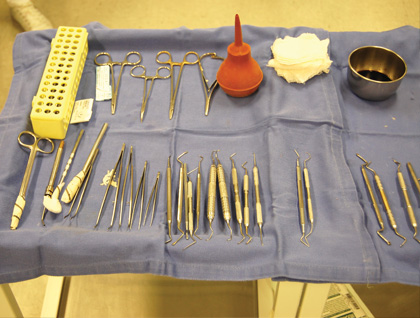
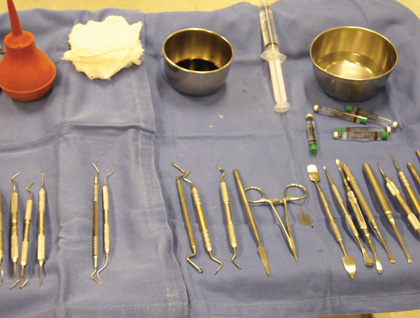
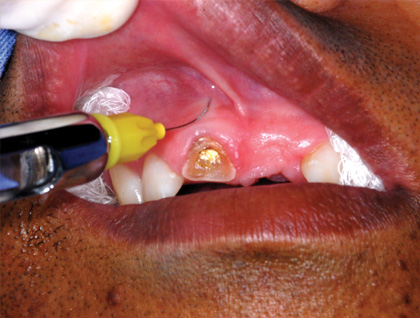
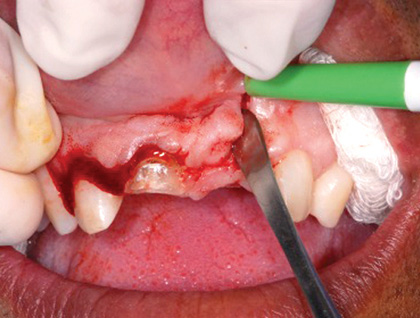
За последние два десятилетия минерал триоксид агрегат (МТА) стал одним из наиболее широко изученных эндодонтических материалов. МТА состоит из кальция, алюминия и селена, и благодаря специфике структуры обладает определенными уникальными свойствами с точки зрения биосовместимости, биоактивности, гидрофильности, рентгеноконтрастности, способности к уплотнению и низкой растворимости.
Для клинического применения наиболее важными являются его отменные биологические и уплотнительные характеристики. Высокая биосовместимость материала способствует достижению успешных результатов эндодонтического лечения. По данным гистологического исследования, применение МТА вызывает формирование нового цемента в перирадикулярном участке со слабо выраженной воспалительной реакцией со стороны пульпы, в которой формируется новый мостик из твердых тканей. Надежное уплотнение материала обеспечивается за счет того, что его механические свойства аналогичны таковым у дентина. Это минимизирует риск развития микроподтекания и предупреждает бактериальную инвазию в эндопространство. Эти факторы являются ключевыми для достижения клинического успеха в ходе эндодонтического лечения. Практическое преимущество МТА заключается в том, что он отверждается во влажной среде. При контакте с влагой оксид кальция, который содержится в МТА, трансформируется в гидроксид. В процессе такой реакции рН материала прогрессивно возрастает, тем самым повышая его антибактериальный эффект. Однако, в отличие от обычного гидроксида кальция, МТА характеризуется еще и очень низкой растворимостью, и стабильностью размера после установки. МТА был получен из Портландцемента, однако хотя данные материалы и похожи по составу, однако не идентичны. МТА подвергается дополнительной обработке и очистке, а также характеризуется меньшим размером частиц и почти полным отсутствием токсичных тяжелых металлов.
С точки зрения истории
MTA впервые была описан в стоматологической литературе в 1993 году, и был одобрен FDA в 1998 году. В 1999 году ProRoot MTA (DENTSPLY Tulsa Dental Specialties) стал первым коммерчески доступным продуктом MTA на рынке Соединенных Штатов. MTA Angelus (Angelus/Clinician «Choice Dental Products Inc.») был представлен в Бразилии в 2001 году и получил одобрение FDA в 2011 году, после этого тоже став доступным в США.
MTA Angelus отличается уменьшенным временем затвердевания, продается в специальных контейнерах, которые обеспечивают более контролируемое дозирование материала, и обладает теми же свойствами, что и традиционный MTA. В отличие от оригинального MTA, который продается в одноразовых пакетах, новый MTA Angelus упаковывается в воздухонепроницаемые бутылочки, что позволяет практикующим врачам изымать только необходимую порцию порошка, и использовать его в необходимой дозировке только тогда, когда понадобиться. Традиционный MTA отверждается на протяжении от 2 до 3 часов, в то время как MTA Angelus на протяжении 15 минут после замешивания. Такое сокращение времени отверждения иногда является очень полезным, ведь через несколько минут после установки МТА клиницисты могут приступать к выполнению реставрации, не боясь, что низлежащий материал растечется. Подобного эффекта сокращения времени затвердевания удалось добиться за счет более низкой концентрации сульфата кальция. MTA представлен в серой и белой версиях. Первые продукты MTA были серыми, и большинство первоначальных исследований было проведено именно на таком составе материала. Из-за проблем с окрашиванием коронки из-за воздействия материала, была разработана новая белая версия материала, которую представили на рынке в 2002 году. Несмотря на это, производители все равно рекомендуют тщательно контролировать наличие остатков материала в корональной части зуба. Разница между серой и белой версиями МТА состоит в концентрации оксидов железа, магния и алюминия. Так в белом МТА на 90,8% меньше оксида железа, чем в сером. Сначала врачи имели некоторые трудности в работе с МТА из-за его консистенции, похожей на влажный песок, но со временем принципы доставки и установки МТА усовершенствовались и теперь данный материал является достаточно простым в работе.
Клинические применения
Каждый год в США проводится более 24 миллионов эндодонтических процедур, причем 5,5% подобных вмешательств представлены микрохирургическими периапикальными операциями, закрытием перфораций и процедурами апексификации. Благодаря МТА все эти вмешательства стали более прогнозируемыми и эффективными.
Покрытие пульпы
При лечение крупных кариозных поражений частичное обнажение пульпы иногда неизбежно. Некоторые специалисты отказывают от процедуры прямого покрытия пульпы после ее обнажения, аргументируя это непрогнозированностью подобных вмешательств. В тоже время МТА уже не один год демонстрирует свою эффективность при использовании в подобных ситуациях. МТА характеризуется значительно более низкой растворимостью, чем обычный гидроксид кальция, и значительной более высокими уплотнительными свойствами. Таким образом, с его помощью удается плотно закупорить пульповое пространство, ограничив возможности для микробной инвазии снаружи. Исследования показали, что в бессимптомных случаях или в случаях с обратимым пульпитом (когда инфекция не распространяется в собственно пульповое пространство), использование МТА является одним из перспективных вариантов лечения. Данные гистологических исследований указывают на почти полное отсутствие воспалительной реакции со стороны пульпы при установке МТА, а также на формирование дентинного мостика. При использовании MTA Angelus уже через 15 минут врач имеет возможность выполнить окончательную реставрации кариозного дефекта, таким образом закончив лечение зуба за один визит.
Лечение витальной пульпы (пульпотомия и апексогенез)
В случаях необратимого пульпита, когда бактерии уже находятся в пульповой камере, одним из вариантов лечения является проведение процедуры пульпотомии. Данная процедура также является частью более обширного процесса – апексогенеза, поскольку таким образом мы формируем условия, при которых корень зуба может завершить свое формирование. Логично, что проводиться подобное вмешательство можно в зубах с незавершенным формирование корня, когда пульпа корня зуба остается витальной после инфицирования корональной ее части. При установке МТА в пространство частично удаленной коронковой пульпы, одонтобласты начнут дифференцироваться, дентин будет продолжать депонироваться слоями, тем самым обеспечивая продолжительное развитие корня. За счет депозиции дентина корень будет утолщаться и закрываться в области апекса, образуя естественное апикальное сужение. В дальнейшим такое состояние корня является более благоприятным для проведения эндодонтических процедур и его качественной обтурации. Клиническая процедура: после проникновения в пульповую камеру клиницист должен использовать алмазный бор, поскольку таковой будет обеспечивать прижигание тканей и позволит минимизировать кровотечение; затем полость необходимо продезинфицировать гипохлоритом натрия или хлоргексидином, и промыть физиологическим раствором; гемостаз обеспечивается посредством легкого давления влажного хлопкового шарика; осадок удаляют через 2 или 3 минуты, и затем полость готова к заполнению MTA.
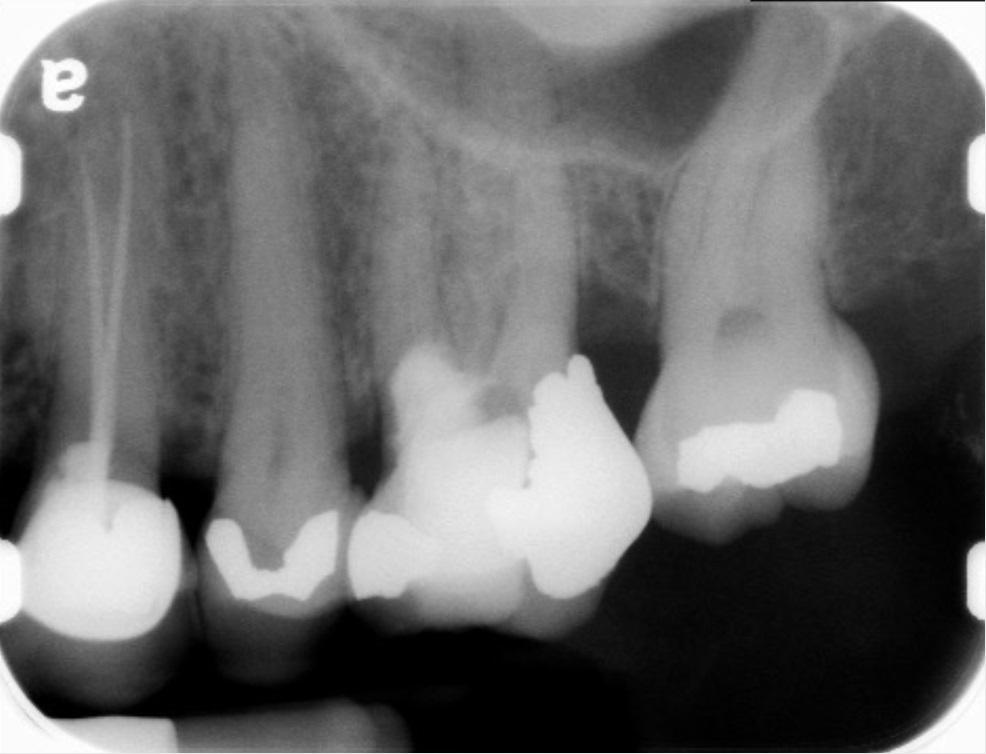
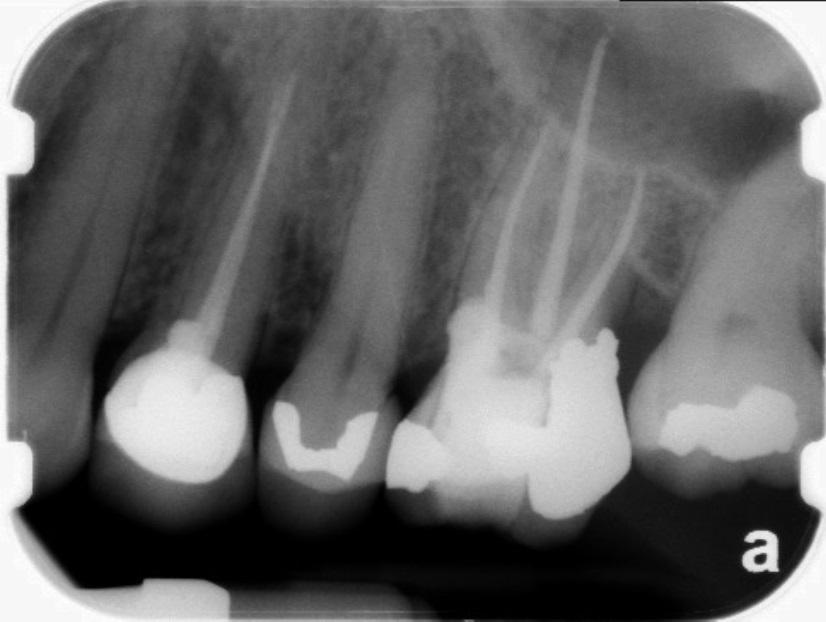
Апексификация
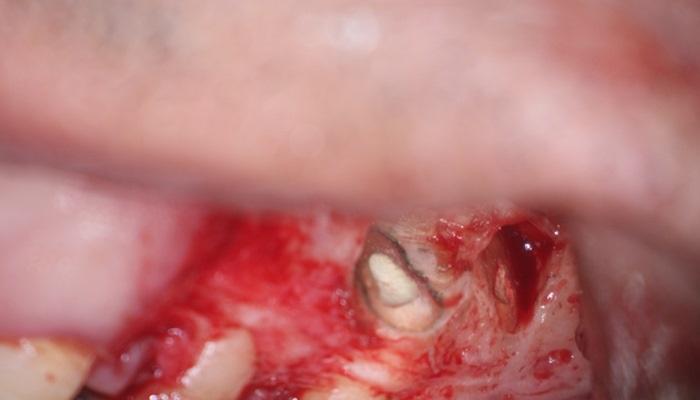
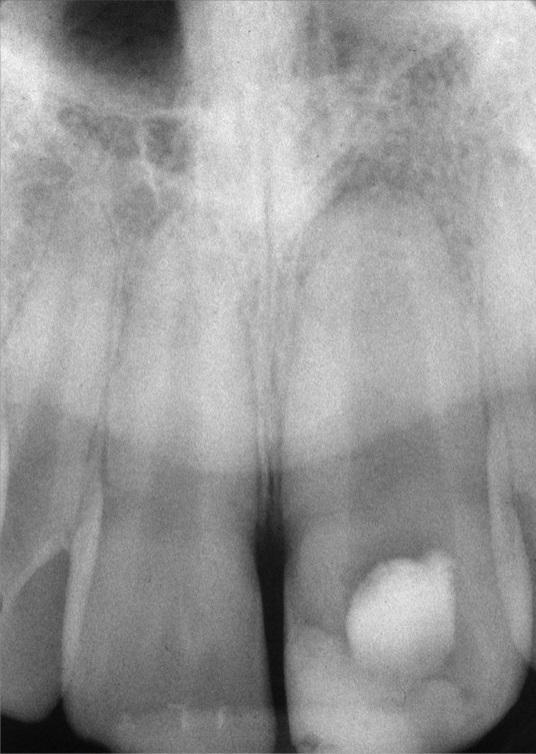
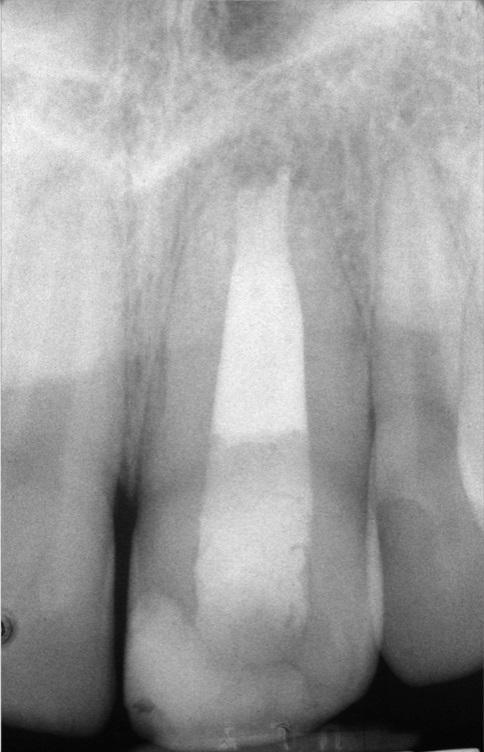
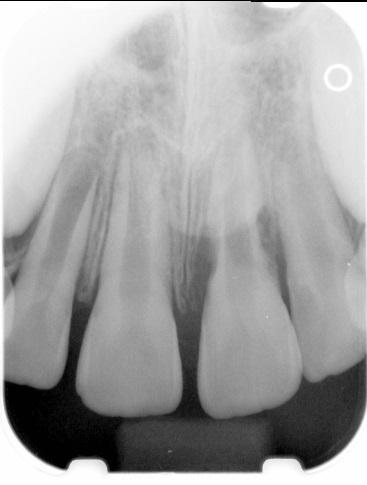
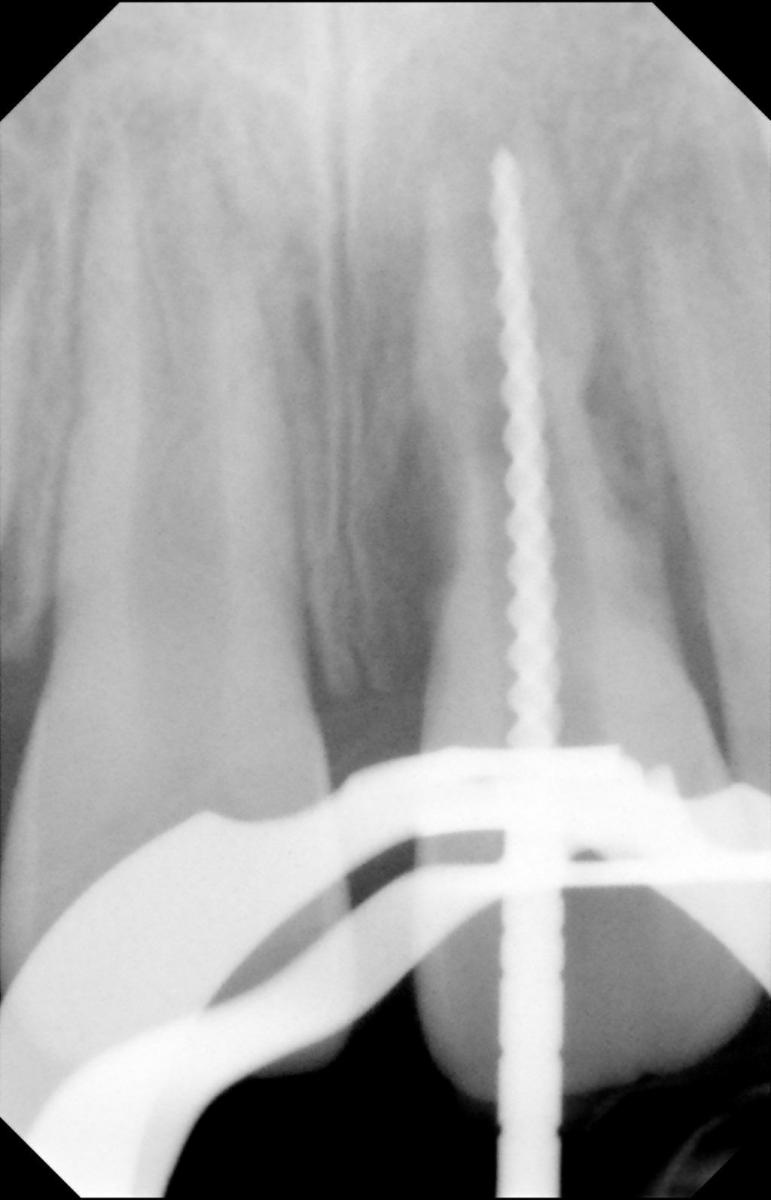
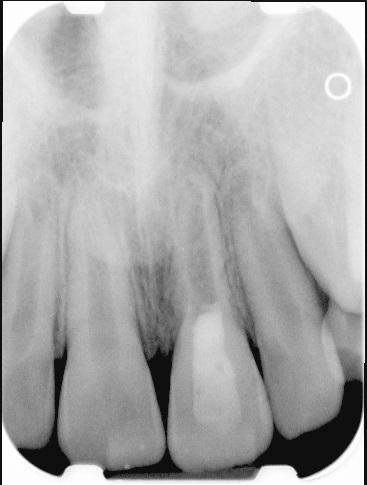
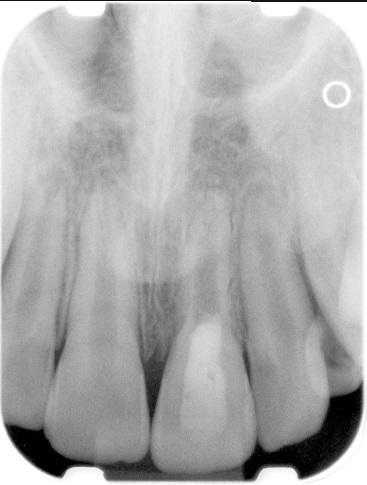
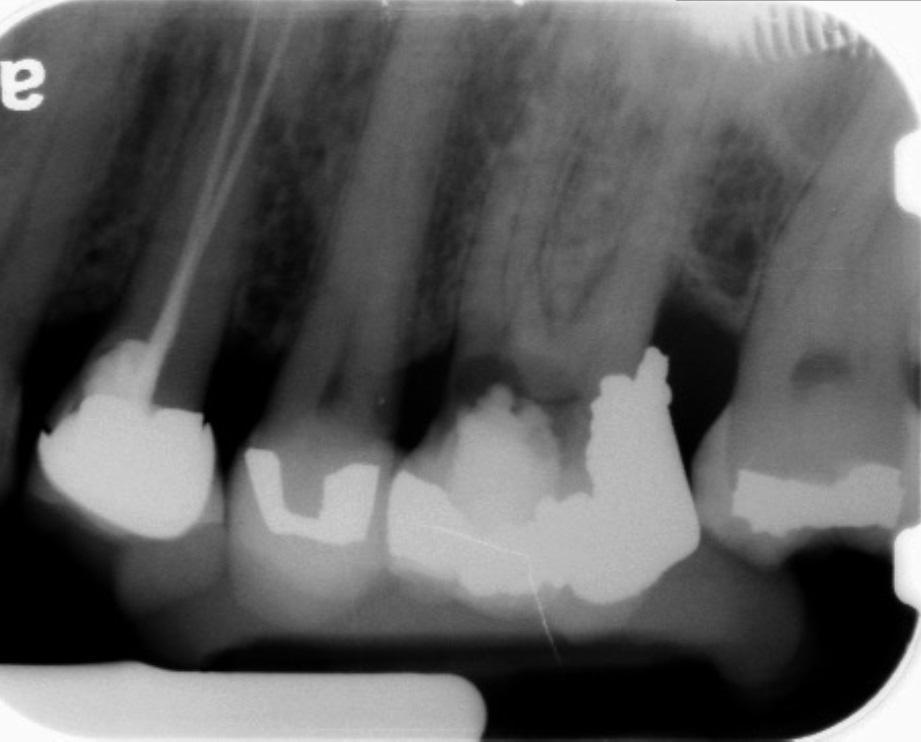
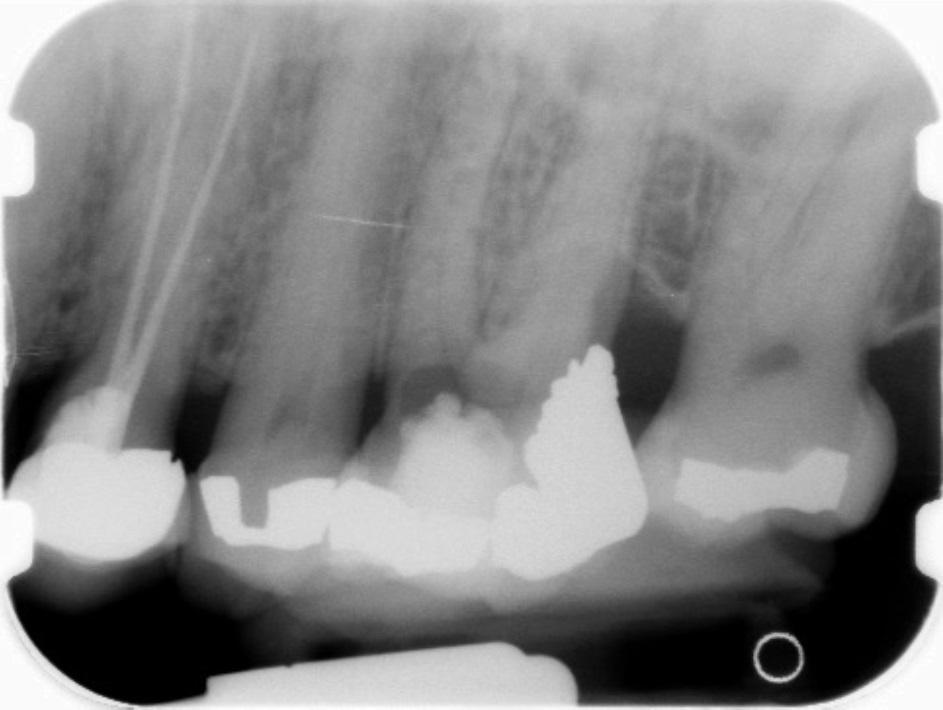
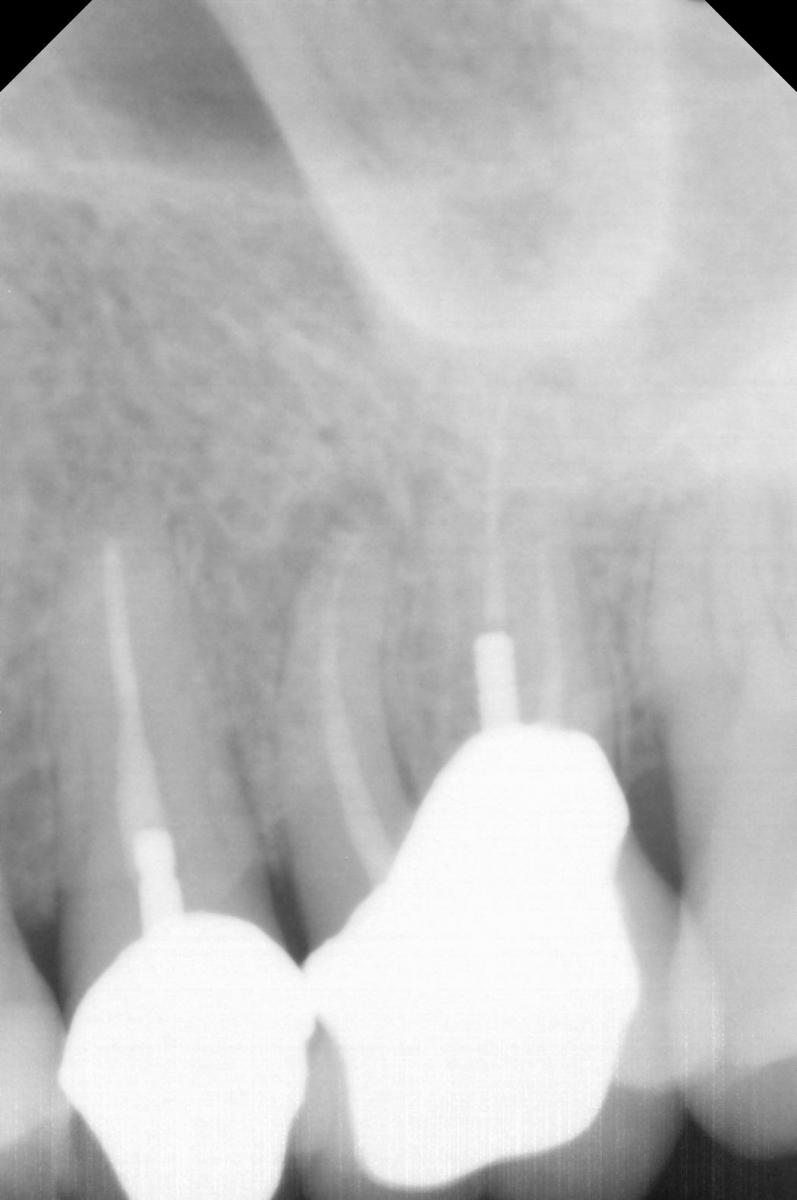
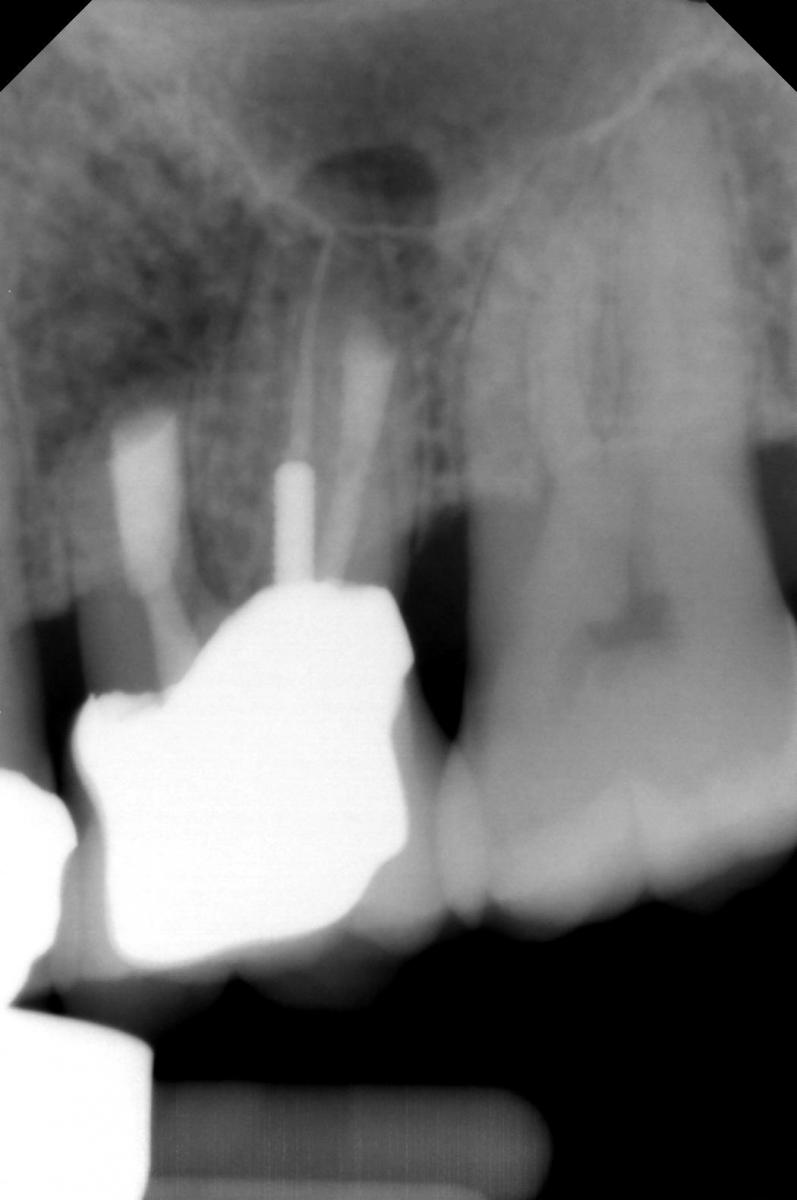
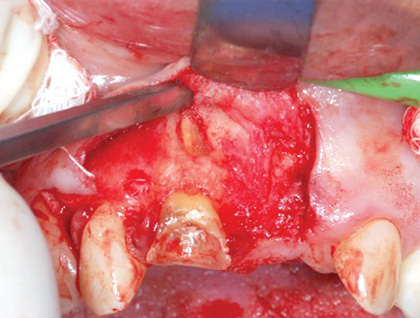
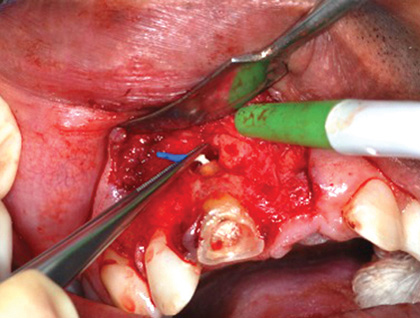
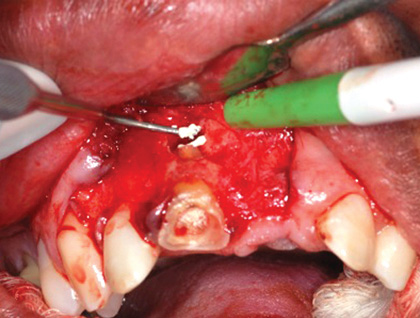
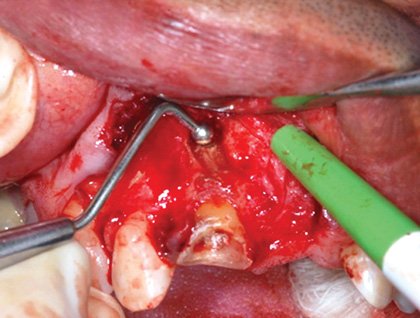
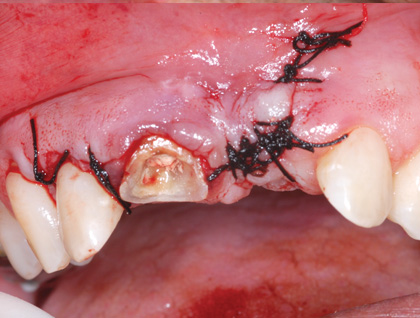
Лечение некротического поражения пульпы в несформировавшемся корне является довольно сложным из-за отсутствия апикального сужения. Для обеспечения апексификации гидроксидом кальция для завершения формирования корня может понадобиться несколько лет. МТА же является довольно перспективной и прогнозируемой альтернативой, позволяя создать биосовместимую апикальную пробку за один визит. Клиническая процедура: при отсутствии периапикальной костной ткани (фото 1) можно заапикально установить коллагеновую / желатиновую губку (например, Gelfoam, Pfizer Inc.), чтоб обеспечить установку МТА на необходимой рабочей длине (можно применять и любые другие хирургические резорбируемые губки, по типу OraPlug [Salvin Dental Specialties], Surgifoam [Midwest Dental] или Surgispon [Aegis Lifesciences]). Маленький сегменту губки (2 мм x 2 мм) проталкивается за апекс с помощью эндодонтического файла. После этого МТА упаковывают по всей длине канала при помощи специального конуса, соответсвующего размерам гуттаперчи. Для точного позиционирования на гуттаперчевый штифт можно установить резиновый стоппер (фото 2). Как только апикальная треть канала запечатывается на 3-5 мм MTA, оставшееся пространство канала может быть заполнено посредством горячей гуттаперчи (фото 3).
Фото 1. Рентгенограмма до лечения: апикальная потеря костной ткани.
Фото 2. Установка МТА в области апикальной трети корня.
Фото 3. Рентгенограмма после лечения.
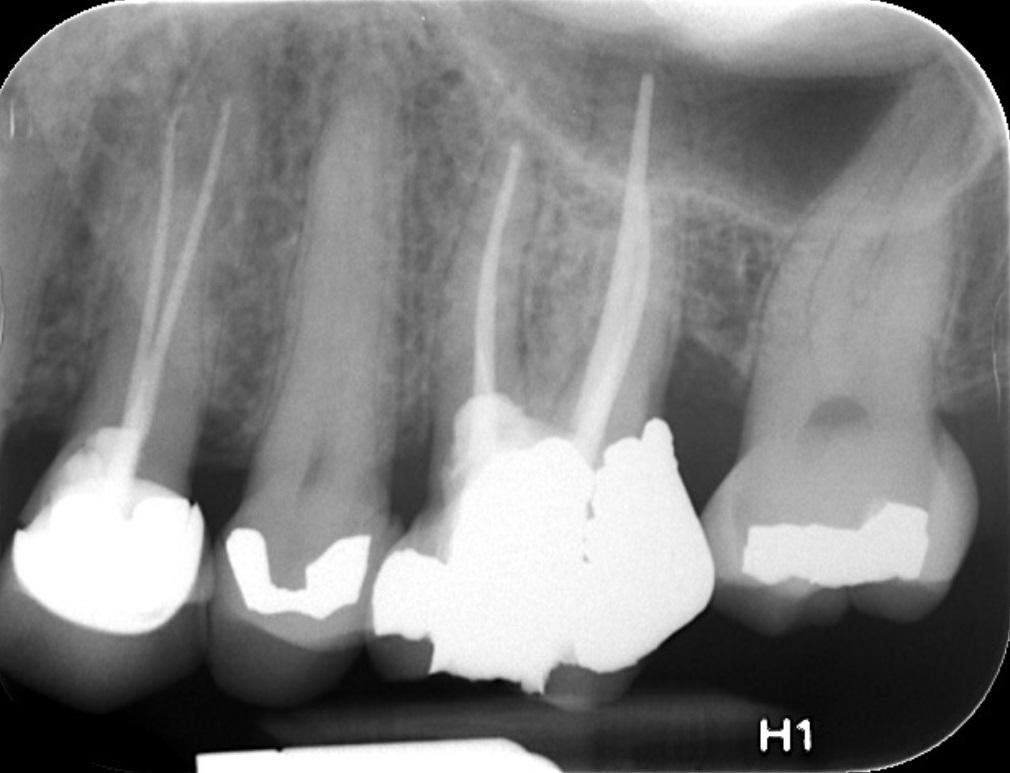
Регенерация
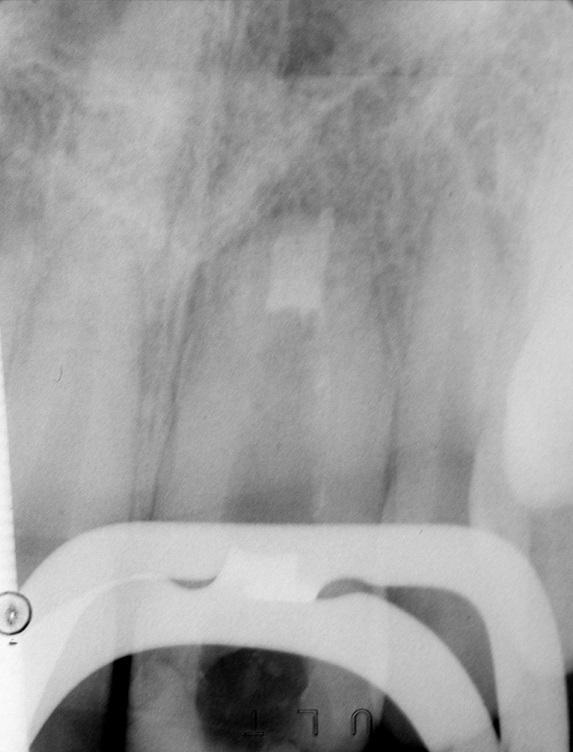
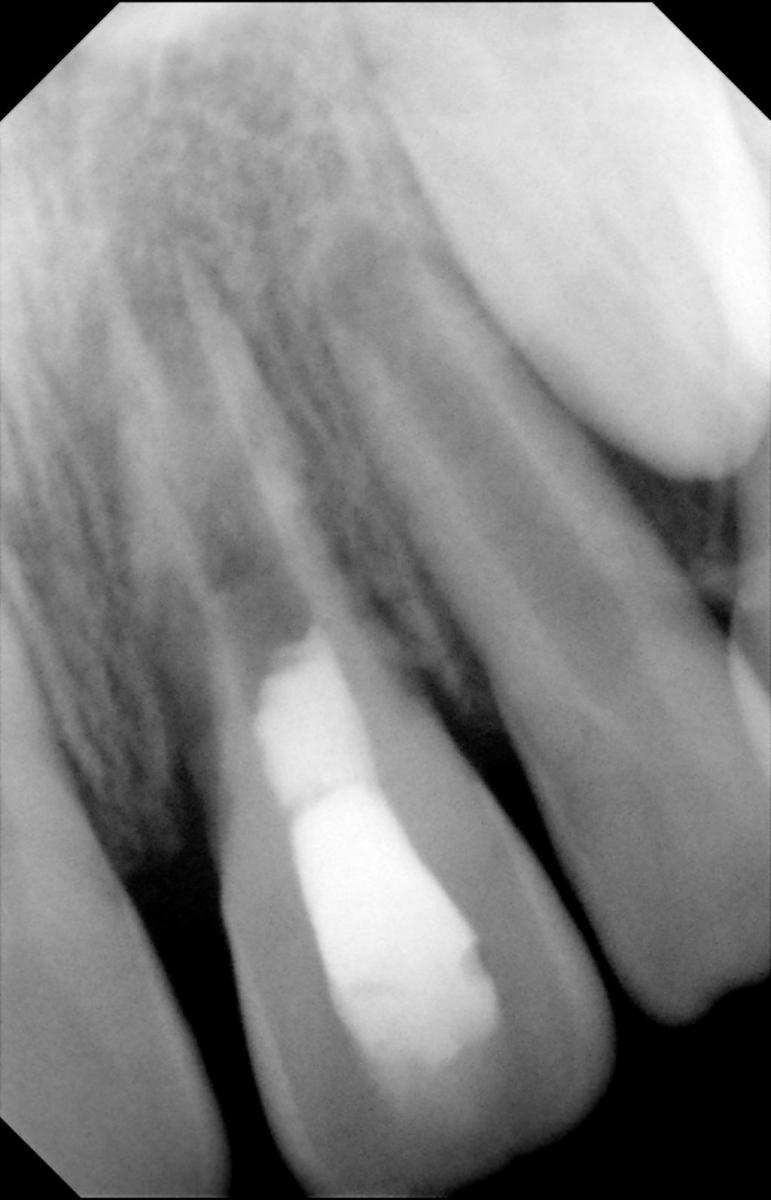
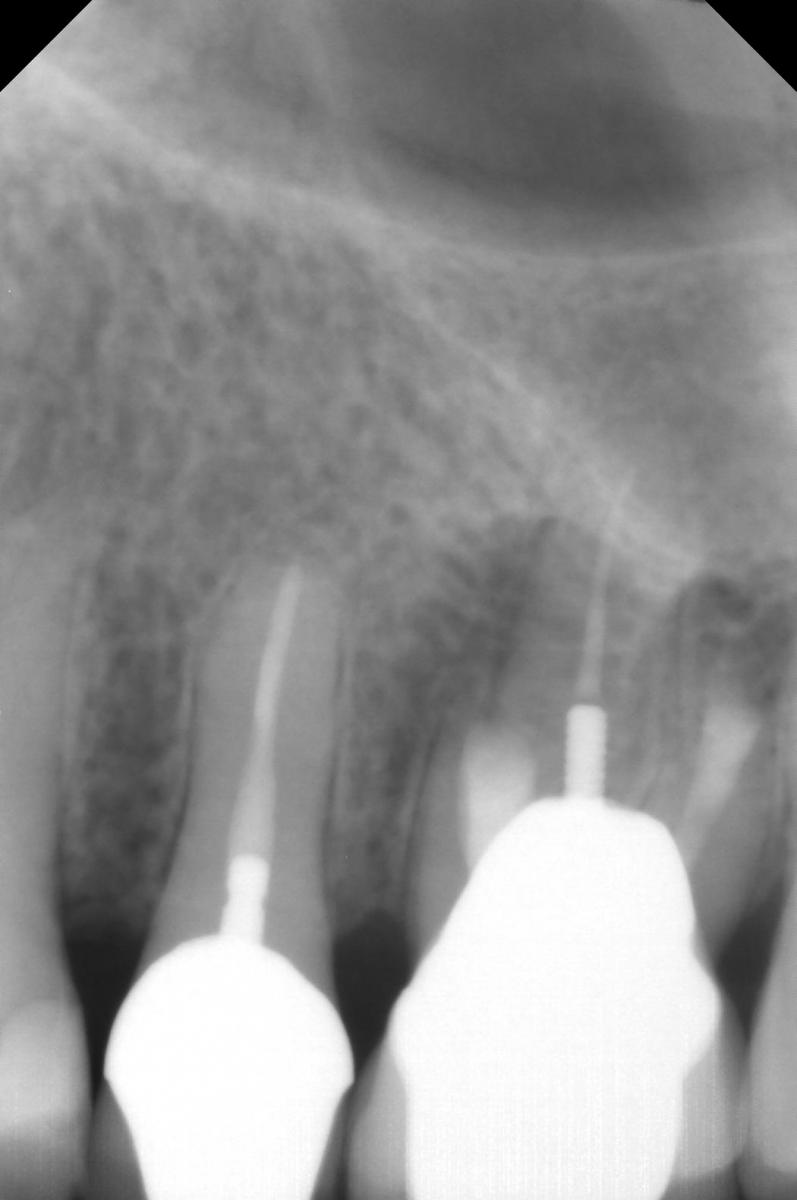
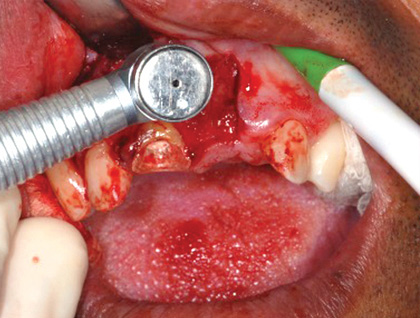
При лечении каналов с незавершенным формированием корня значительно возрастает риск их ятрогенного перелома, поскольку стенки канала являются слишком тонкими. Регенерация пульпарно-дентинного комплекса является современным подходом лечения, который включает дезинфекцию корневых каналов тройной антибиотикопастой, после чего инициируется процесс восстановления и регенерации тканей. Таким образом обеспечивается утолщение стенок канала за счет осаждения дентиноподобных структур. Вопрос относительно того, как именно происходит процесс депозиции дентина остается предметом дальнейших исследований. Клиническая процедура: регенерация пульпарного пространства показана для клинических случаев с очень тонкими дентинными стенками канала и открытой зоной апекса с диаметром более 1 мм (фото 4). Дезинфекцию системы корневых каналов проводят с использованием гипохлорита натрия, а затем применяют тройную антибиотикопасту, которую оставляют на протяжении 1 недели.
Фото 4. Рентгенограмма до лечения: внешняя резорбция корня.
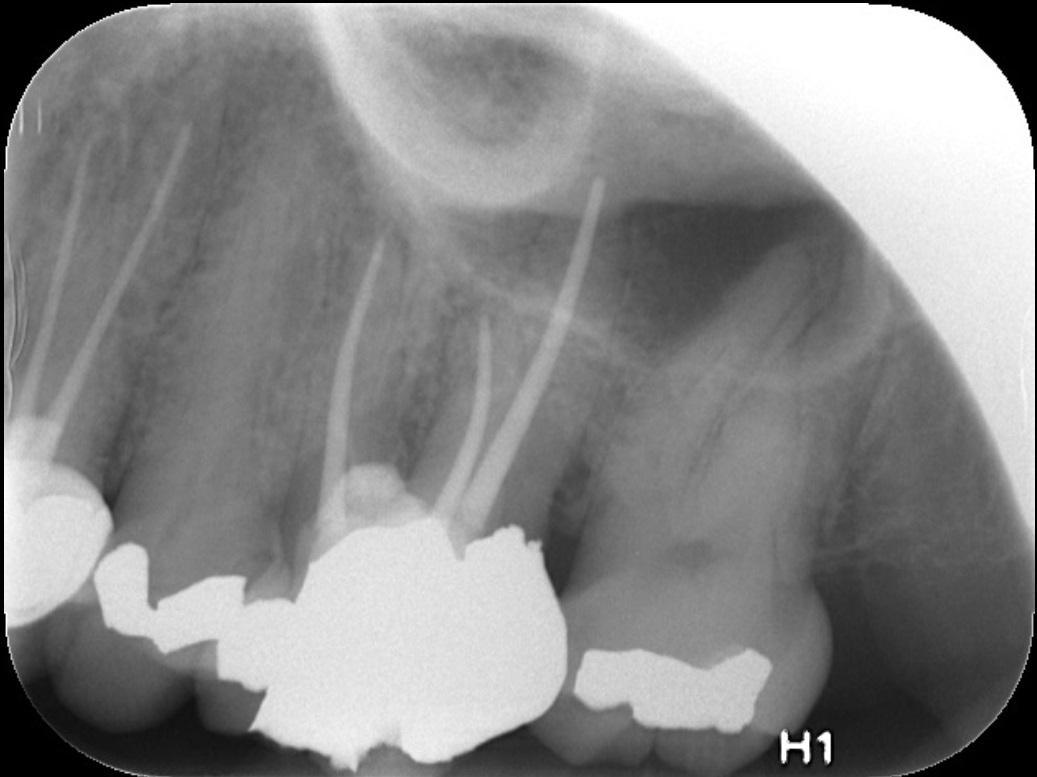
При повторном посещении проводят кондиционирование стенок дентина посредством этилендиаминтетрауксусной кислоты (ЭДТА), что индуцирует высвобождение факторов роста, в области же апекса, где расположены стволовые клетки, — провоцирует кровотечение с целью заполнения пространства пульпы стабильным сгустком крови, который будет выполнять роль биологического каркаса. После этого MTA помещают в просвет канала в контакт со сгустком, чтобы защитить его от коронального микроподтекания (фото 5 — 6). Со временем сгусток заместится репаративной тканью, а стенка корня будет утолщаться за счет осаждения дентиноподобного материала (фото 7 — 8).
Фото 5. Определение рабочей длины.
Фото 6. Рентгенограмма после лечения.
Фото 7. Рентгенограмма через 1 год: здоровое состояние окружающей костной ткани и продолжение формирования корня.
Фото 8. Вид через 3 года после лечения.
Перфорация корней
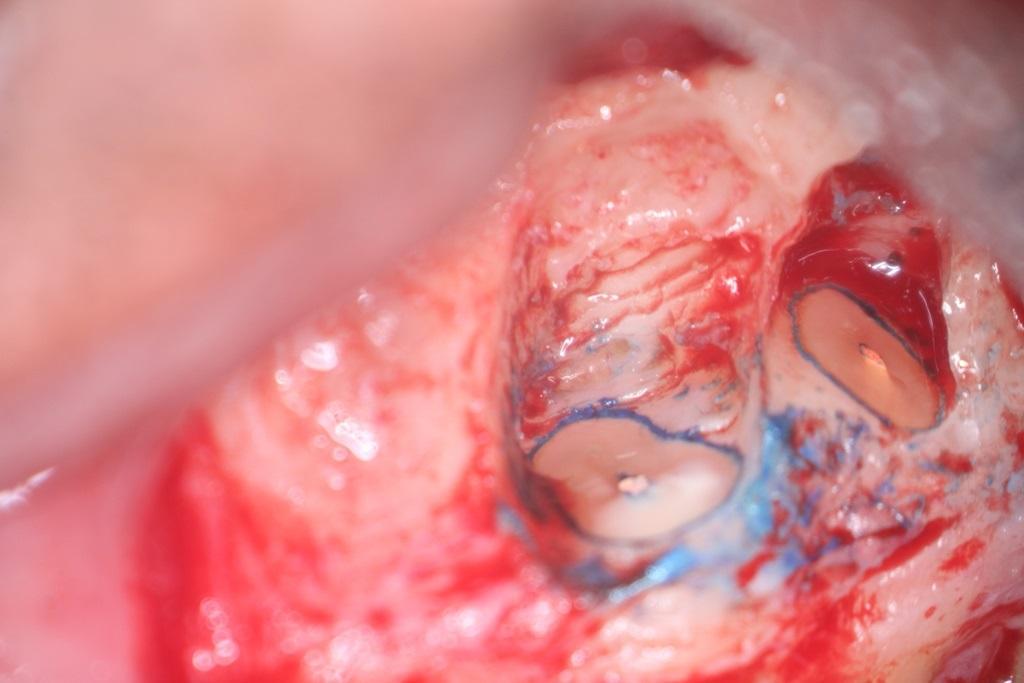
Перфорации, как правило, являются результатом ятрогенных вмешательств, и предполагают формирование соустья между пространством пульпы и перирадикулярными тканями во время подготовки доступа или эндодонтического лечения. Перфорации могут также возникать в случаях внутренней резорбции корней, когда вся толщина корня поражена резорбтивным процессом. Благодаря своей превосходной уплотнительной способности и биосовместимости, MTA может быть успешно использования для восстановления перфораций корней. Клиническая процедура: после формирования перфорации необходимо оценить степень сложности травмы. При наличие смежного костного дефекта его следует первоначально заполнить остеоиндуктивным материалом. Это можно сделать с помощью костного трансплантата, сульфата кальция или коллагеновой / желатиновой губки. Перфорированную же часть зуба следует восстановить посредством MTA (фото 9 — 14).
Фото 9. Рентгенограмма: наличие мезиальной перфорации.
Фото 10. Рентгенограмма: наличие мезиальной перфорации.
Фото 11. Восстановление перфорации МТА, установка кальция гидроксида в канал корня.
Фото 12. Рентгенограмма после лечения.
Фото 13. Рентгенограмма через 2 года после лечения.
Фото 14. Рентгенограмма через 2 года после лечения.
Пломбировка области апекса
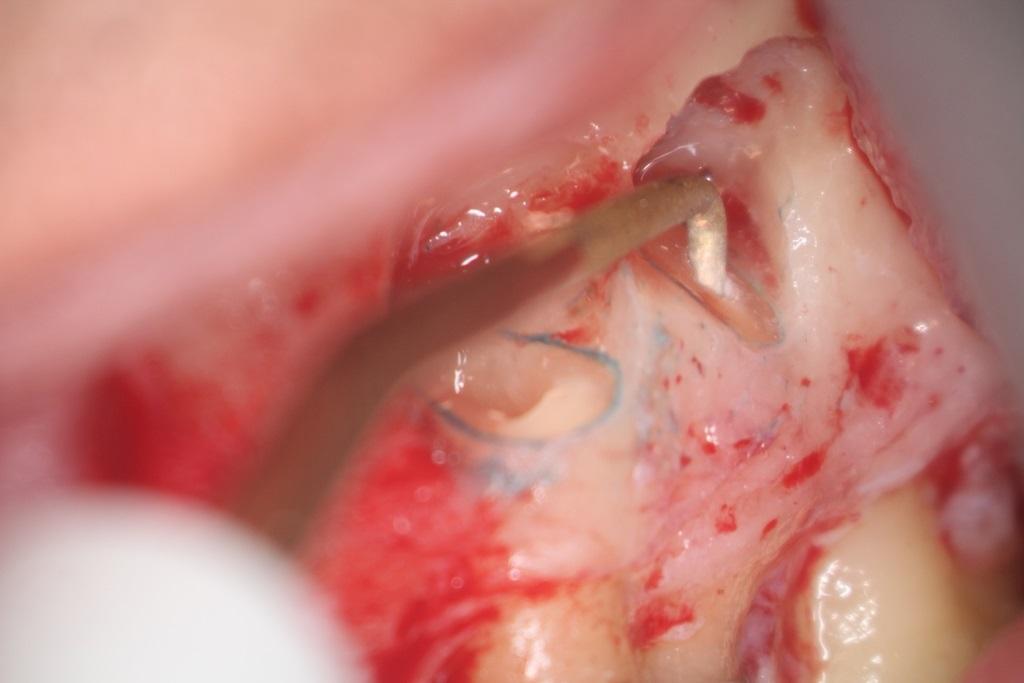
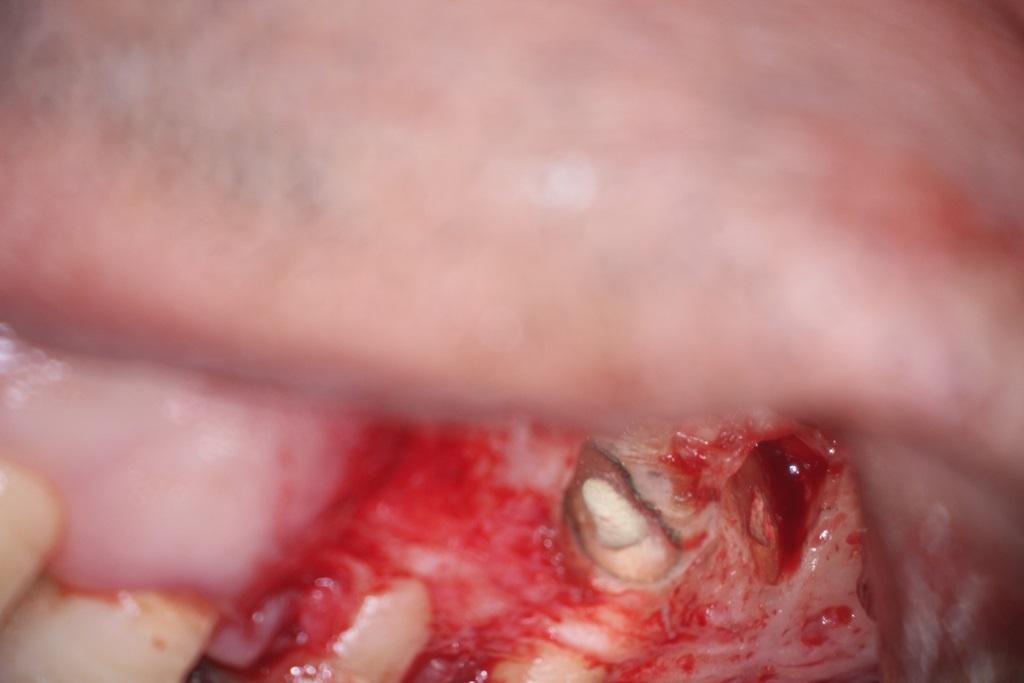
Ретроградное пломбирование корня проводиться в случаях микрохирургических вмешательств в области с целью лечения эндодонтической патологии. В большинстве случаев удачно ретроградно запломбировать корень не удается из-за сложности морфологии эндопространства, однако МТА обладает такими герметизирующими свойствами и биологической активностью, которые, кроме полной укупорки, индуцируют еще и пролиферацию клеток цемента, что, в свою очередь, способствует заживлению в области раны. Клиническая процедура: в случаях ретроградного пломбирования (фото 15) необходимо удалить апикальные 3 мм корня (фото 16), после чего проводят очистку эндопространства ультразвуковым наконечником для формирования ретрополости (фото 17). После этого полость высушивают, а МТА устанавливают и конденсируют в апикальной части зуба (фото 18 — 20).
Фото 15. Рентгенограмма до лечения.
Фото 16. Резекция апикальных 3 мм корня.
Фото 17. Ретроградное препарирование ультразвуковой насадкой.
Фото 18. Ретропломбирование МТА.
Фото 19. Рентгенограмма после лечения.
Фото 20. Рентгенограмма через 6 месяцев после лечения.
Выводы
Научные исследования продемонстрировали эффективность традиционного MTA при использовании в ряде эндодонтических процедур. В данной статье приведен анализ МТА с точки зрения истории его разработки, химического состава и клинического применения. С точки зрения клинической эффективности и биосовместимости МТА характеризуется уникальными характеристиками. Благодаря модификации времени отверждения, продукты на основе МТА могут использоваться при разных эндодонтических манипуляциях, обеспечивая успех стоматологического лечения.
Авторы:
Peter Z. Tawil, DMD, MS, FRCD(C), Dipl. ABE
Derek J. Duggan, BDentSc, MS, Dipl. ABE
Johnah C. Galicia, DMD, MS, PhD
Минерал триоксид агрегат (МТА) — это эндодонтический герметик, появившийся на мировом рынке в 1998 г. Научно доказанные результаты применения сделали его настоящим чудом для эндодонтической практики. МТА — превосходный пломбировочный материал, обеспечивающий надежную герметизацию благодаря низкой растворимости, объемное расширение при отверждении и высокую биологическую активность регенерации тканей. Он имеет прекрасные антибактериальные свойства и выделяет ионы кальция. В приведенном клиническом случае демонстрируется использование МТА для герметизации корневой перфорации и отдаленный результат после герметизации корня при апикотомии.
Mineral trioxide aggregate (MTA) is an endodontic sealer that emerged in 1998 in the global market. Through proven scientific results it has became the true miracle of endodontics. Being an excellent sealing material, MTA provides setting expansion and integrity of the sealing due the low solubility and high biological regeneration. The release of calcium ion and its antibacterial property are great. This case illustrates the use of MTA for sealing the root perforation and how the retrofilling material works after apicoectomy (additional surgery).
Минерал триоксид агрегат (МТА) – биосовместимый эндодонтический пломбировочный цемент, который появился на мировом рынке в 1998 г. и стал настоящим чудом для эндодонтической практики.
МТА обладает рядом выдающихся свойств:
- отличная герметизация – незначительное расширение в объеме при отверждении;
- низкая растворимость – надежная долгосрочная герметизация; антибактериальная активность благодаря высокому pH [17]; высокая биологическая регенеративная активность за счет выделения ионов кальция;
- превосходная рентгеноконтрастность.
МТА прост в использовании, легко вводится в препарированную полость, требуя меньшей силы для уплотнения благодаря незначительной степени проницаемости и апикальной инфильтрации, быстро адаптируется к стенкам дентина [7, 21, 27].
Минерал триоксид агрегат применяют при закрытии перфораций в области фуркаций, внутренней резорбции, лечении перфораций корня, прямом покрытии пульпы при пульпотомии, апексификации и ретроградном пломбировании, если ортоградное лечение не принесло результатов.
Экспериментальные исследования минерала триоксид агрегат были проведены Ли и Мансиф в 1993 г., а в 1998 г. Американская стоматологическая федерация (American Dental Federation) подтвердила возможность его использования для человека.
Порошок МТА состоит из мелких гидрофильных частиц, которые отверждаются при наличии влаги [18, 27]. Материал содержит трехкальциевые силикат, алюминат, оксид, а также силикат оксида небольшое количество других минеральных оксидов, в том числе оксида висмута, который отвечает за рентгеноконтрастность. Основные молекулы, присутствующие в MTA, – это кальций и ионы фосфора, которые являются компонентами зубных тканей, что наделяет материал отличной биосовместимостью при контакте с клетками [1, 25, 26].
МТА вызывает образование слоя кристаллических структур. Этот эффект обусловлен взаимодействием оксида кальция с тканевой жидкостью и гидроксидом кальция, который вступает в реакцию с СО2 из потока крови, образуя карбонат кальция [8]. Внеклеточная матрица богата фибронектином, который секретируется в тесном контакте с этими продуктами, инициируя образование твердой ткани. Гистологически наблюдается стимул к отложению этой ткани через гранулы кальцита, вокруг которого есть много конденсата фибронектина, обеспечивающего адгезию и клеточную дифференциацию.
МТА был изучен как альтернативный материал в эндодонтии, который может применяться для ретроградного пломбирования корневых каналов, так как обеспечивает надежную долговременную герметизацию апекса [2, 10, 11]. Он показал и лучший герметизирующий эффект [19, 23]. Ни один из материалов, используемых для герметизации полостей корневых каналов и периодонтальных тканей, не имел столь перспективных результатов [14].
В некоторых случаях, после неудач традиционного эндодонтического лечения требуется периодонтологическая хирургическая операция. Пломбировочный материал должен быть нетоксичным, не мутагенным и при этом биологически совместимым. МТА отвечает всем этим требованиям и имеет наилучшие показатели при контакте с периодонтом [6, 12, 15, 24]. Благодаря своим превосходным физическим и биологическим свойствам МТА делает эндодонтическое лечение более предсказуемым.
Купирование воспалительных резорбций должно быть направлено на борьбу с эндодонтической инфекцией [4, 13]. В некоторых случаях, традиционное эндодонтическое лечение невозможно из-за трудностей в проведении инструментальной обработки и адекватного пломбирования апикальной области. В таких ситуациях необходимы альтернативные техники препарирования корневого канала и пломбирования в совокупности с хирургическим лечением [22].
Апикотомия – метод периодонтической операции, который заключается в отсечении апикальной части от корня [9, 28]. Он необходим, когда нет регрессии апикального поражения и традиционное эндодонтическое лечение исчерпало себя в попытке удалить апикальные микроорганизмы и их токсины. Для зубов с постоянным периапикальным свищевым поражением эффективным вариантом может стать подходящее эндодонтическое лечение и хирургическое вмешательство с ретроградным пломбированием MTA для борьбы с инфекцией и восстановления периапикальных тканей [3, 16, 20].
По сравнению с другими реставрационными материалами он имеет меньшее микропротекание и способен индуцировать образование минерализованных тканей, таких как кости, дентин и цемент. При этом в течение трех часов рН становится равным 12,5. В тех случаях, когда корневая резорбция минимальна, канал заполняется гидроокисью кальция, чтобы стимулировать восстановление, закрывая доступ к полости оксидом цинка и эвгенола [8].
МТА успешно используется и для пломбирования апикального пространства корневого канала. Помимо превосходной герметизации он биосовместим с периапикальными тканями и вызывает образование цементобластов и остеобластов [2, 5].
Состав, свойства и биологические характеристики МТА, его остеокондуктивная, остеоиндуктивнуая и цементокондуктивная активность сделали материал идеальным для пломбирования корневых каналов.
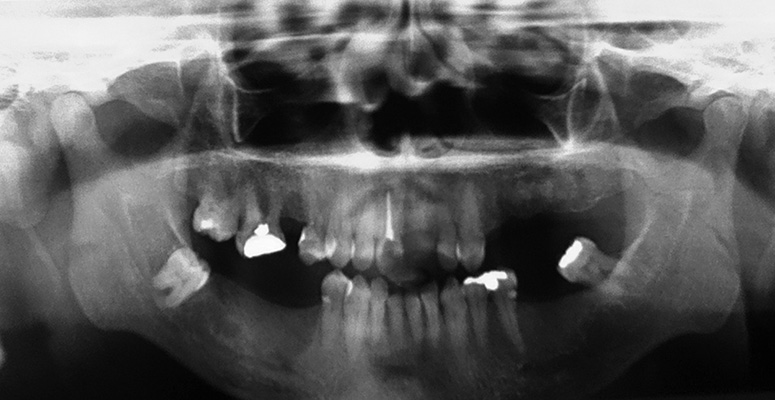
Рис. 1 Панорамный рентгеновский снимок
Рис. 2 Рентгеновский снимок периапикальной области апекса со свищом
Рис. 3 Рентгеновский снимок эндодонтического перелечивания периапикальной части
Рис. 4 Финальный рентгеновский снимок после апикотомии
Клинический случай
Пациент мужчина афро-американец, 51 год, женат, обратился в Университет Туйюти (штат Парана) с жалобой на отверстие в десне, из которого сочилось большое количество гнойного отделяемого. При интраоральном обследовании обнаружено наличие свища слизистой оболочки вестибулярной поверхности челюсти в области зуба 11, что было уточнено с помощью трассировки свища гуттаперчевым штифтом. На рентгеновском снимке просматривалась наиболее рентгеноконтрастная область, отмечался свищ, периапикальное поражение зуба 11. Так как выполненное ранее традиционное эндодонтическое лечение было безуспешным, пациент обратился в стоматологическую клинику для проведения хирургической операции.
Ему была сделана локальная анастезия (3%-ный мепивакаин с адреналином 1:1000000) с блокированием инфраорбитального нерва с дополнительной инфильтрационной анестезией, а также блокировка носонебного нерва. Разрез произвели лезвием скальпеля № 15 в области проекции апекса зуба, лоскут подняли. Остеотомию провели твердосплавным высокоскоростным бором для доступа к периапикальной зоне. Зону поражения очистили короткой кюретажной ложкой. Апикотомию выполнили бором, 2 мм апекса удалили. Полость для ретроградного пломбирования подготовили специальной ультразвуковой насадкой с непрерывной ирригацией физиологическим раствором, затем провели ретроградное пломбирование, в качестве материала для которого использовали МТА.
После уплотнения пломбировочного материала в полости, излишки удалили парадонтальной кюретой. Далее лоскут уложили на место и наложили швы. Пациенту прописали прием парацетамола по одной таблетке (750 мл) каждые шесть часов в течение двух дней. По истечении семи дней швы удалили. Состояние пациента было удовлетворительным, послеоперационный период прошел без осложнений. Контрольные рентгеновские снимки сделали через полгода после лечения. На них наблюдали идеальное восстановление костной ткани в данной области. После этого пациент был направлен на протезирование. Этот случай иллюстрирует эффективность MTA в новообразовании минерализованного тканевого барьера, полностью герметизирующего апикальную часть канала.
Рис. 5 Инструменты для эндодонтической операции с ретроградным пломбированием
Рис. 6 Инструменты для эндодонтической операции с ретроградным пломбированием 2
Рис. 7 Супрапериостальная анастезия
Рис. 8 Сепарация лоскута
Рис. 9 Сепарация лоскута 2
Рис. 10 Отсечение корневого апекса высокоскоростным бором
Рис. 11 Реставрационный материал МТА: порошок и жидкость
Рис. 12 Замешанный МТА
Рис. 13 Удаление пломбировочного материала (гуттаперча)
Рис. 14 Наложение материала МТА
Рис. 15 Уплотнение МТА в канале
Рис. 16 Сшивание шелковой нитью 4,0
Координаты для связи с автором: Fernandaklimpel@hotmail.com – Климпель Фернанда Мария
СПИСОК ЛИТЕРАТУРЫ НАХОДИТСЯ В РЕДАКЦИИ.
-
Описание -
Детали -
Доставка и Оплата
Канал МТА – материал для устранения дефектов корневых каналов.
ПОКАЗАНИЯ К ПРИМЕНЕНИЮ
- ретроградное пломбирование верхушки зуба
- устранение перфораций корня
- устранение перфораций дна полости зуба
- апексификация
- устранение внутренней и внешней резорбций корня
- лечебно-изолирующее покрытие пульпы
пломбирование верхушечной части канала
Материалу присуща высокая герметизирующая способность, которая практически не изменяется при попадании крови. Материал обладает высоким значением pH≈12, вследствие чего имеет ярко выраженный бактерицидный эффект. “КАНАЛ МТА” по своим механическим свойствам близок к природному дентину и цементу корня. Не содержит мономеров. Материал стимулирует остеогенез и цементогенез, обладает высокой прочностью и долговечностью.
ПРОТИВОПОКАЗАНИЯ
Повышенная чувствительность к одному из компонентов материала. Не использовать не по назначению.
СОСТАВ
“КАНАЛ МТА” состоит из смеси гидрофильных частиц: в основном – трикальций силиката, а также кальцийсодержащих соединений железа и алюминия. Материал отверждается при взаимодействии с водой, увеличивая прочность на сжатие с течением времени. Время между началом замешивания и началом твердения стоматологического материала составляет примерно 12 мин.
КОМПЛЕКТАЦИЯ
- Порошок (микропробирка) 0,5 г (стерильно) – 5 шт.
- Жидкость (флакон-капельница) 2,5 мл – 1 шт.
- Ложка-мерник – 1 шт.
- Инструкция по применению – 1 шт.
СОСТАВ И ОСНОВНЫЕ СВОЙСТВА
Материалу «Канал МТА» присуща высокая герметизирующая способность, которая практически не изменяется при попадании крови. Материал обладает высоким значением pH ≈ 12, вследствие чего имеет ярко выраженный бактерицидный эффект. «Канал МТА» по своим механическим свойствам близок к природному дентину и цементу корня. Не содержит мономеров. Материал стимулирует остеогенез и цементогенез, обладает высокой прочностью и долговечностью.
«Канал МТА» состоит из смеси гидрофильных частиц: в основном – трикальций силиката, а также кальцийсодержащих соединений железа и алюминия. Материал отверждается при взаимодействии с водой, увеличивая прочность на сжатие с течением времени. Время между началом замешивания и началом твердения материала составляет примерно 12 мин.
СПОСОБ ПРИМЕНЕНИЯ
Перед применением для обеспечения равномерной плотности порошка встряхнуть флакон. Не уплотняя, заполнить порошком мерную ложку, выровнять шпателем, высыпать порошок на стеклянную пластину (блокнот для замешивания).
Незамедлительно закрыть флакон с порошком. Капнуть жидкости из расчета одна ложка порошка на одну каплю жидкости. Тщательно растереть порошок с водой до получения густой однородной пасты.
Если материал не будет использоваться сразу же после смешивания, полученную пасту накрыть увлажненной салфеткой.
Только для профессионального использования в лечебно-профилактических учреждениях. Не использовать в домашних условиях.
ПОБОЧНЫЕ ВОЗДЕЙСТВИЯ
При правильном хранении, транспортировании и соблюдении инструкции по применению побочные воздействия отсутствуют.
УСЛОВИЯ ХРАНЕНИЯ
Хранить в сухом защищенном от света месте при температуре от +4°С до +24°С.
Срок годности – 2 года. Дата окончания срока годности указана на упаковке.


Доставка
1. Доставка по Краснодару
При заказе от 5 000 руб. — доставка по Краснодару бесплатная.
Товар доставляется с 09:00 до 18:00 в течении 1-2 рабочих дней только медицинским работникам на их рабочее место.
Оплата наличными средствами производится в момент доставки заказа. Вы передаете деньги курьеру и получаете заказанный товар со всеми необходимыми документами.
Обращаем Ваше внимание, что в случае несостоявшейся доставки по вине Клиента (в день доставки до Клиента невозможно дозвониться, Клиент отсутствует на указанном адресе и т.д.) повторная доставка осуществляется после согласования с менеджером.
2. Краснодарский край
Товар доставляется 1 раз в две недели с 09:00 до 18:00
при заказе товара на сумму от 10.000р. — доставка осуществляется бесплатно
3. Россия
Товар доставляется транспортными компаниями «СДЭК» «Деловые линии» по их срокам и тарифам до терминала или двери (на выбор Клиента). Обычно это занимает 2-3 дня.
Доставка до ТК осуществляется на следующий рабочий день после оплаты заказа.
Услуги транспортной компании оплачивает получатель.
Оплата
Безналичная оплата
Вы делаете заказ, мы выставляем Вам счет, действительный для оплаты в течении 3 дней. После поступления денег на наш счет, курьер доставит Вам оплаченный заказ в течении 1-2 рабочих дней. Так же в течении 1-2 дней мы отправим товар транспортной компанией.
Получение товара
Получить товар может лицо, сделавшее заказ, или иное лицо, находящееся по указанному в заказе адресу и готовое оплатить и принять товар.
При получении товара необходимо в присутствии работника службы доставки проверить состояние упаковки. Если упаковка не нарушена, то вскрыть ее, внимательно осмотреть внешний вид и комплектность товара. Продавец демонстрирует и передает товар покупателю в оригинальной упаковке производителя, в ассортименте и количестве, указанном в заказе.
Мы продолжаем рассказывать вам о применении нового материала МТА (Angelus) в сложных клинических ситуациях в эндодонтической практике. Представленная здесь информация основана на результатах клинических и научных исследований.
<style type=»text/css»>
p img{
max-width:500px;
/*max-width:600px;*/
max-height:550px;
margin-right:20px;
}
</style>
<p>Мы продолжаем рассказывать вам о применении нового материала МТА (Angelus) в сложных клинических ситуациях в эндодонтической практике. Представленная здесь информация основана на результатах клинических и научных исследований. Безусловно, успех лечения зависит не только от применяемых технологий и материалов, но и от правильной постановки диагноза, тщательного соблюдения методики лечения, состояния зубов, подвергающихся лечению, и общего состояния здоровья пациента. Материал должен использоваться в соответствии с настоящими инструкциями.</p>
<p style=»font-weight:bold»>1. Перфорация корня и области бифуркации</p>
<p>А. Анестезия и изоляция операционного поля</p>
<p>В. Обработка области перфорации раствором гипохлорита натрия</p>
<p>С.В случае перфорации корня — препарирование корневого канала и обтурация его гуттаперчей со стандартным силером ниже уровня перфорации. В случае перфорации в области бифуркации — введение в область перфорации резорбируемой коллагеновой губки в качестве изолирующего барьера (Рис. 1)</p>
<p>D. Введение MTA – Angelus в область перфорации и конденсация его с помощью плаггеров или стерильных ватных шариков (Рис. 2)</p>
<p>Е. В случае перфорации в области бифуркации — изготовление соответствующей реставрации. В случае перфорации корня — заполнение остальной части канала гуттаперчей со стандартным силером (Рис. 3)</p>
<p>F. Рентгенологическое исследование сразу после проведения лечения и в последующем через каждые 3 – 6 месяцев в течение как минимум 2 лет</p>
<img src=»/images/medenta/1-3.jpg» alt=»»/>
<p style=»font-weight:bold»>2. Перфорация корня вследствие его внутренней резорбции</p>
<p style=»font-weight:bold»>ПЕРВОЕ ПОСЕЩЕНИЕ</p>
<p>А. Анестезия и изоляция операционного поля</p>
<p>В. Раскрытие полости зуба и обеспечение доступа к области резорбции (Рис. 4)</p>
<p>С. Промывание раствором гипохлорита натрия</p>
<p>D. Удаление грануляционной ткани и пульпы</p>
<p>Е. Введение в канал пасты на основе гидроксида кальция (Рис. 5)</p>
<p style=»font-weight:bold»>ВТОРОЕ ПОСЕЩЕНИЕ</p>
<p>А. Удаление из корневого канала пасты на основе гидроксида кальция путем промывания раствором гипохлорита натрия</p>
<p>В. Обтурация апикальной части канала гуттаперчей со стандартным силером</p>
<p>С. Введение MTA – Angelus в область резорбции и конденсация его с помощью плаггеров или стерильных ватных шариков (Рис. 6)</p>
<p>D. Рентгенологическое исследование сразу после проведения лечения и в последующем через каждые 3 – 6 месяцев в течение как минимум 2 лет</p>
<p><img src=»/images/medenta/4-6.jpg» alt=»» /></p>
<p>Рисунки: Внутренняя резорбция Ca(OH)<sub>2</sub> MTA</p>
<p><b>3. Хирургическая методика закрытия перфораций* </b></p>
<p>* Проводится в случаях неэффективности попыток закрытия через корневой канал</p>
<p style=»font-size: 15px;font-weight: bold;»>Методика операции</p>
<p>А. Отслаивание лоскута для определения места перфорации (Рис.7 )</p>
<p>В. Препарирование полости и придание перфорации соответствующей формы для облегчения введения материала MTA – Angelus (Рис.8).</p>
<p>С. Остановка кровотечения и высушивание операционного поля</p>
<p>D. Замешивание MTA – Angelus и введение его в отпрепарированную область перфорации с помощью плаггеров (Рис.9)</p>
<p>Е. Удаление излишков цемента с помощью режущих инструментов (на этом этапе не допускайте попадания влаги на МТА)</p>
<p>F. Возврат лоскута в исходное положение и наложение швов</p>
<p>G. Рентгенологическое исследование сразу после проведения лечения и в последующем через каждые 3 – 6 месяцев в течение как минимум 2 лет</p>
<p><img src=»/images/medenta/7-9.jpg» /></p>
<p style=»font-size: 15px;font-weight: bold;»>4. Резекция верхушки корня с ретроградным пломбированием*</p>
<p>* Проводится в случаях неэффективности лечения через корневой канал и (или) при невозможности доступа в корневой канал через коронку зуба</p>
<p style=»font-size: 15px;font-weight: bold;»>Методика операции</p>
<p>А. Отслаивание лоскута, удаление костной ткани (при необходимости) и обнажение верхушки корня (Рис.10)</p>
<p>В. Резекция верхушки корня на 2 – 3 мм ( 0.1″) (Рис.11)</p>
<p>С. Препарирование в апексе полости по I классу*</p>
<p>* Типичная полость по I классу, как для постановки пломбы из амальгамы на жевательной поверхности коронки зуба, только в миниатюре</p>
<p>D. Остановка кровотечения и высушивание операционного поля</p>
<p>Е. Замешивание MTA – Angelus и введение его в отпрепарированную полость с помощью амальгамоносителя и (или) специальных плаггеров (Рис.12)</p>
<p>F. Удаление излишков цемента с помощью режущих инструментов (на этом этапе не допускайте попадания влаги на МТА)</p>
<p>G. Возврат лоскута в исходное положение и наложение швов</p>
<p>H. Рентгенологическое исследование сразу после проведения лечения и в последующем через каждые 3 – 6 месяцев в течение как минимум 2 лет</p>
<p><img src=»/images/medenta/10-12.jpg» alt=»» /></p>
<p><b>ВНИМАНИЕ: </b>При хирургических вмешательствах кровь из окружающей костной ткани и надкостницы может попасть на цемент МТА до репозиции лоскута. Контакт с кровью и влагой может ускорять реакцию отверждения МТА.</p>
<p style=»font-size: 15px;font-weight: bold;»>5. Прямое покрытие пульпы</p>
<p>MTA – Angelus может использоваться для покрытия пульпы, обнаженной в результате кариозного процесса, перелома коронки или инструментальной обработки (борами, экскаваторами)</p>
<p>А. Анестезия и изоляция операционного поля</p>
<p>В. Удаление кариозных тканей</p>
<p>С. Очистка полости с использованием раствора гипохлорита натрия или физиологического раствора</p>
<p>D. Замешивание MTA – Angelus</p>
<p>Е. Покрытие обнаженного участка пульпы материалом MTA – Angelus</p>
<p>F. Закрытие MTA – Angelus подкладочным цементом (цинк-фосфатным, цинкоксид-эвгенольным, стеклоиономерным)</p>
<p>G. Изготовление постоянной реставрации (Рис. 13)</p>
<p>H. Проверка жизнеспособности пульпы в последующие посещения</p>
<p><img src=»/images/medenta/13.jpg» alt=»» /></p>
<p>Рисунок: Постоянная реставрация</p>
<p style=»font-size: 15px;font-weight: bold;»>6. Пульпотомия и апексогенез*</p>
<p>(Последовательность работы в обоих случаях)<p>
<p>* Апексогенез: для обеспечения формирования корней живых зубов с воспаленной коронковой пульпой</p>
<p>А. Анестезия, изоляция с помощью раббердама</p>
<p>В. Создание эндодонтического доступа, ампутация коронковой пульпы и промывание физиологическим раствором (Рис.14 )</p>
<p>С. Остановка кровотечения</p>
<p>D. Замешивание и нанесение материала MTA – Angelus на корневую пульпу и дно полости зуба с помощью стерильного амальгамоносителя (Рис.15)</p>
<p>Е. Легкая конденсация материала MTA – Angelus с помощью стерильного ватного шарика, который затем выбрасывается</p>
<p>F. Закрытие MTA – Angelus новым стерильным влажным ватным шариком и постановка временной пломбы (Рис.16)</p>
<p>G. Проведение динамического наблюдения за клинической симптоматикой и рентгенологических исследований через каждые 3 месяца до полного формирования корня. После этого можно изготовить постоянную реставрацию или, при необходимости, провести традиционное эндодонтическое лечение (Рис.17)</p>
<p><img src=»/images/medenta/14-17.jpg» alt=»» /></p>
<p>Рисунки: Рис.14 . Промывание физиологическим раствором
<br />
Рис.16 Стерильный ватный шарик, Временная реставрация, МТА
<br />
Рис.17 Постоянная реставрация, Корень со сформированной верхушкой </p>
<p style=»font-size: 15px;font-weight: bold;»>7. Апексификация* </p>
<p>*Для стимуляции образования апикального барьера из твердых тканей в постоянных зубах с несформированными верхушками корней и некротизированной пульпой</p>
<p style=»font-size: 15px;font-weight: bold;»>ПЕРВОЕ ПОСЕЩЕНИЕ </p>
<p>А. Анестезия, изоляция с помощью раббердама</p>
<p>В. Создание эндодонтического доступа, препарирование корневого канала (Рис.18)</p>
<p>С. Введение в корневой канал пасты на основе гидроксида кальция на одну неделю (Рис.19)</p>
<p><img src=»/images/medenta/18-19.jpg» alt=»» /></p>
<p style=»font-weight:bold»>ВТОРОЕ ПОСЕЩЕНИЕ</p>
<p>А. Удаление из корневого канала пасты на основе гидроксида кальция путем обильного промывания раствором гипохлорита натрия</p>
<p>В. Высушивание канала с помощью бумажных штифтов</p>
<p>С. Замешивание материала MTA – Angelus</p>
<p>D. Введение в корневой канал MTA – Angelus. Цемент должен быть сконденсирован таким образом, чтобы он закрывал апикальную часть канала слоем 3 – 4 мм.</p>
<p>E. Рентгенологическое исследование для оценки и, при необходимости, коррекции расположения материала в канале</p>
<p>F. Введение в корневые каналы влажных стерильных ватных шариков и постановка временной пломбы как минимум на 24 часа для полного затвердения материала MTA – Angelus (Рис. 20).</p>
<p style=»font-weight:bold»>ТРЕТЬЕ ПОСЕЩЕНИЕ</p>
<p>(минимум через 24 часа после второго посещения)</p>
<p>А. Удаление временной реставрации и ватного шарика</p>
<p>В. Обтурация остальной части канала гуттаперчей со стандартным силером (Рис. 21)</p>
<p>ВАЖНО: Если стенки корневого канала слишком тонкие, рекомендуется проводить их укрепление с помощью композитного материала</p>
<p>С. Постоянная реставрация</p>
<p>D. Клинический и рентгенологический контроль каждые 3 – 6 месяцев до окончания формирования апикального барьера</p>
<p><img src=»/images/medenta/20-21.jpg» alt=»» /></p>
<p style=»font-weight:bold»>КЛИНИЧЕСКАЯ СИТУАЦИЯ 1</p>
<p>Пациентка Б. обратилась в клинику с жалобами на боль в зубе 16. Зуб ранее лечен эндодонтически. При первичном обследовании выявлены следующие проблемы: фрагменты сломанных инструментов в щечных каналах, недопломбировка небного канала (Рис. 22), перфорация дистальной стенки медиального щечного корня и медиальной стенки дистального щечного корня в устьевой трети (Рис. 23). Проведено повторное эндодонтическое лечение: из небного канала удален анкерный штифт, извлечены фрагменты инструментов, корневые каналы обработаны инструментами ProTaper (Dentsply Maillefer), в каналы и область перфорации введен препарат на основе гидроксида кальция (Metapaste, Meta Biomed), назначена противовоспалительная терапия. После устранения симптоматики перфорации закрыты материалом МТА (Angelus), каналы запломбированы термопластическими обтураторами ProTaper Obturator (Dentsply Maillefer) с применением полимерного силера (Adseal, Meta Biomed) (Рис. 24).</p>
<p><img style=»margin-top:10px» src=»/images/medenta/22.jpg» alt=»» /><img tyle=»margin-top:10px» src=»/images/medenta/23.jpg» alt=»» /></p><p><img src=»/images/medenta/24.jpg» alt=»» /></p>
<p style=»font-weight:bold»>КЛИНИЧЕСКАЯ СИТУАЦИЯ 2</p>
<p>Пациентка З. обратилась в клинику с жалобами на боль в зубе 42. При первичном обследовании выявлены следующие проблемы: невыявленный язычный канал, чрезмерное расширение апикального отверстия и резорбция с перфорацией корня в губном канале (Рис. 25).</p>
<p>Корневые каналы обработаны инструментами ProTaper (Dentsply Maillefer), в каналы введен препарат на основе гидроксида кальция (Metapaste, Meta Biomed), назначена противовоспалительная терапия. После устранения болевой реакции апикальная часть губного канала выше области резорбции запломбирована материалом МТА (Angelus), при этом МТА полностью заполнил перфорацию. Корневые каналы запломбированы разогретой гуттаперчей по методике вертикальной конденсации с применением полимерного силера (Adseal, Meta Biomed) (Рис. 26).</p>
<p><img src=»/images/medenta/25.jpg» alt=»» /><img src=»/images/medenta/26.jpg» alt=»» /></p>
<p style=»font-weight:bold»>КЛИНИЧЕСКАЯ СИТУАЦИЯ 3</p>
<p>Пациент К. обратился в клинику с жалобами на боль в зубе 44. При первичном обследовании выявлены следующие проблемы: разрежение костной ткани с четкими контурами в области верхушек корней, фрагмент сломанного каналонаполнителя в медиальном канале, перфорация в области бифуркации и невыявленные дистальные каналы (Рис. 27). С помощью ультразвуковых эндодонтических насадок ProUltra (Dentsply Maillefer) из канала извлечен фрагмент сломанного инструмента, перфорация закрыта материалом МТА (Angelus), корневые каналы обработаны инструментами ProTaper (Dentsply Maillefer), проведено временное пломбирование препаратом на основе гидроксида кальция (Metapaste, Meta Biomed), назначена противовоспалительная терапия. После устранения болевой реакции корневые каналы запломбированы разогретой гуттаперчей по методике вертикальной конденсации с применением полимерного силера (Adseal, Meta Biomed) (Рис. 28).</p>
<p><img src=»/images/medenta/27.jpg» alt=»» /><img src=»/images/medenta/28.jpg» alt=»» /></p>
<p>Компания <b>«Angelus Industria de Produtos Odontologicos S/A»</b> (Бразилия) – современное производство инновационных стоматологических материалов на основе нанотехнологий для реконструкции и пломбирования (МТА), а также изделий из пластмасс и стекловолокна нового поколения: штифтов, культевых заготовок, стекловолоконной ленты и других материалов для стоматологической практики.</p>
<p style=»font-weight:bold»>Интернет-сайт компании «Angelus Industria de Produtos Odontologicos S/A»: www.angelus.ind.br</p>
<p style=»font-weight:bold»>Интернет-сайт эксклюзивного представителя в России ООО «МЕДЕНТА»: www.medenta.ru</p>
Несмотря на высокую стоимость, минерал триоксид агрегат (MTA) становится все более популярным материалом в практике эндодонтии и реставрационной стоматологии. МТА на 80% состоит из обычного портланд-цемента (OPC) с добавлением 20% триоксида висмута, который обеспечивает рентгеноконтрастность материала для его последующей верификации на рентгенологических снимках.
Несмотря на то, что показания к использованию MTA при патологиях молочных зубов являются очевидными, изучение методов его применения не унифицировано в разрезе программ обучения на разных стоматологических факультетах, что в некоторой степени обусловлено его высокой стоимостью. Таким образом, вся информация по использованию и эксплуатации МТА сводиться лишь к «инструкции по применению» и различным клиническим случаям, опубликованным в литературе. Несмотря на то, что описанные клинические исследования врачей о применении MTA могут быть использованы в качестве дополнительного ознакомительного материала, они все же не обеспечивают всей полноты нужной информации в отношении пошагового алгоритма практических манипуляций с материалом и последующего эффекта данных шагов на вероятность клинического успеха. Поскольку MTA – это, прежде всего, портланд-цемент (OPC), целесообразно ознакомиться с литературными данными по использованию OPC в строительной отрасли, и, определив ключевые факторы последнего, провести логические параллели между ним и аспектами клинической практики применения в стоматологии. Клинические случаи, описанные ниже, в общей сложности дополняют и детализируют инструкции производителя по использованию МТА.
Взаимодействие с водой и характеристики при замешивании
Портланд-цемент в строительной отрасли чаще всего используется в сочетании с песком, гравием и водой, при смешивании которых получают обычный бетон. Песок или гравий (именуемые агрегатом) играют роль наполнителя, который обеспечивает дополнительную прочность конечного продукта, что в результате делает его более устойчивым к большим нагрузкам, которые необходимо учитывать, например, при постройке зданий, дорог и мостов. При замешивании OPC реагирует с водой, в результате чего образуются силикат кальция/гидроалюминаты: (CaO)3(Al2O3)6H2O и (CaO)3(SiO2)24H2O), гидроксид кальция и вода.
Окончательно затвердевший цемент имеет кристаллическую структуру с пустотами, содержащими воду и гидроксид кальция. Несмотря на внешний твердый вид, материал не является полностью отвержденным, а скорее находится в специфическом ассоциированном жидком состоянии, подобно воде, содержащейся во влажной губке. В ходе реакции кристаллические гидраты игольчатой формы образуют основу, которая соединяет все содержащие частицы вместе и, фактически, трансформирует исходную смесь порошка и жидкости в твердое состояние, или коллоидный гель. Если во время реакции затвердевания вода испаряется в атмосферу, это значительно ослабляет характеристики конечного продукта реакции. Таким образом, потеря влаги и во время отверждения MTA является крайне неблагоприятным условием, которого следует избегать.
Воздействие кислот на затвердевший материал
Когда затвердевший цемент контактирует с кислотами, он теряет состояние насыщенности гидроксидом кальция, поскольку гидроксид-ионы начинают участвовать в кислотно-основных реакциях. Это приводит к потере гидратных структур и тем самым создает эффект травления поверхности. Процедура единоразового применения соляной кислоты позволяет очистить и протравить поверхность, как агрегата, так и матрицы, однако контакт с какими-либо другими кислотами противопоказан. Кроме того, воздействие сильными кислотами на MTA обуславливает травление поверхности материала, которое происходит в связи с потерей гидроксида кальция из структуры затвердевшего цемента, так как гидроксильные ионы начинают реагировать с кислотой, что, как следствие, приводит к растворению гидратов силиката кальция. Жидкости из окружающей среды при контакте с цементом могут возобновлять утраченный гидроксид кальция или гидраты в зависимости от ионов, присутствующих в этих жидкостях.
Присутствие кислот во время смешивания
В строительной отрасли подкисленная вода никогда не используется в процессе замешивания бетона. Такой компонент приводит к образованию промежуточных соединений, замедляющих гидратацию цемента и ограничивающих образование гидроксида кальция. Кроме того, кислоты разлагают как структуры гидратов силиката кальция, так и гидроксидов кальция. В присутствии кислот соединения, которые образуются в ходе затвердевания, становятся более подверженными растворению, а это нарушает процесс образования сетки переплетенных между собой кристаллов, а также приводит к их множественному выщелачиванию из структуры материала. Даже перед тем как залить бетон на кислую почву, проводят процесс так называемой химической стабилизации или кондиционирования почвы, предварительно смешивая грунт со щелочным материалом (оксидом или гидроксидом кальция) до достижения нейтрального уровня рН, и только после этого укладывают цемент.
С точки зрения стоматологии, «кислой почвой» являются глубокий кариес (с присутствием органических кислот в дентине), большое количество бактерий, например, в контаминированных корневых каналах, вместе с кислыми продуктами их жизнедеятельности и метаболитами, а также воспаления, например, периапикальных тканей. Кислый уровень рН можно обнаружить на месте некроза и воспаления.
Как и в строительстве, наличие кислот в месте использования МТА, негативно влияет на реакцию затвердения цемента. При понижении уровня рН среды от 7,4 до 4,4, вероятность микроподтеканий в областях краевого контакта MTA значительно возрастает, а сила его адгезии к тканям, напротив, заметно снижается. Действие кислой среды также негативно влияет на микротвердость затвердевшего MTA, снижая ее показатели, а микроструктура кристаллов материала изменяется от строгих кубических и игольчатых форм до эрозивно-дефектной кубической формы кристаллической сетки. Поэтому уровень рН должен быть стабилизирован и приближаться к физиологическим показателям нормы еще до нанесения MTA. К примеру, заполнение корневого канала абсцедированного зуба гидроксидом кальция на срок от 1 до 2 недель перед размещением MTA значительно улучшает свойства затвердевшего цемента. Кроме того, при апексогенезе витальных зубов периодичная обработка корней гидроксидом кальция может не только стимулировать репаративные процессы на верхушке зуба, но также помогает дезинфицировать канал.
Существует мнение, что предварительная обработка канала гидроксидом кальция может отрицательно повлиять на свойства MTA, применяемого в качестве силера. Это вероятно связано с трудностью полного удаления остатков кальциевой пасты, которые могут выступать в качестве барьера при адаптации MTA к стенкам корневого канала, а также принимать участие в реакции отверждения MTA. Однако, такая точка зрения противоречит данным литературы в отрасли строительства, которые, наоборот, рекомендуют использование гидроксида кальция для кондиционирования кислой почвы. Тем не менее, кальций гидроксидные материалы, которые используются в стоматологии, могут содержать различные добавки, как, например, метилцеллюлозу и карбоксиметилцеллюлозу, которые, как известно, все-таки замедляют процесс отверждения портланд-цемента. Поэтому, если пасты гидроксида кальция все-таки используются, то для гарантии качества следует проводить обильное орошение и вымывание материала, чтобы остатки целлюлозного загустителя никоим образом не ингибировали процесс отверждения МТА. Соответственно, кислые ирриганты, травильные растворы и кондиционеры также должны вымываться надлежащим образом перед внесением MTA. Растворы на основе гипохлорита натрия (NaOCl), которые имеют значения рН выше 11, нейтрализуют любые оставшиеся кислоты в ходе ирригации корневых каналов. Как обсуждалось ранее, присутствие кислот может повлиять на процесс гидратации MTA, что приводит к образованию новых соединений его матричной структуры, которые выступают в роли ингибиторов химической реакции. NaOCl, вступая в реакцию с оксидом висмута, превращает желтый порошок рентген-контраста в темно-коричневый. Чтобы избежать потемнения МТА вследствие применения NaOCl, препарированную область нужно обильно промыть физиологическим раствором. Учитывая эффект потемнения материала, Belobrov и Parashos не рекомендуют использовать белый МТА в эстетической зоне, а при пульпотомии вследствие травматического обнажения пульпы использовать лишь гидроксид кальция.
Взаимодействие с ЭДТА
Некоторые общеиспользуемые ирригационные растворы не являются кислыми (например, динатрий эдетат имеет рН 7,0-7,4, а тетранатриева соль этилендиаминтетрауксусной кислоты имеет значение рН до 11,3). Проблема с этилендиаминтетрауксусной кислотой (ЭДТА) в первую очередь состоит не в уровне ее рН, а в возникающем эффекте хеляции (комплексообразования). ЭДТА имеет 6 потенциальных зон для связывания положительно заряженных ионов, например, таких как ионы металлов. Ионы кальция в свою очередь являются важными реагентами при затвердении портланд-цемента и MTA. Если раствор ЭДТА используется для удаления смазанного слоя при эндодонтическом лечении, а потом не смывается должным образом, остаточная ЭДТА принимает участие в хеляции (связывании) ионов кальция, таким образом, нарушая процесс осаждения продуктов гидратации во время реакции отверждения. Это объясняет результаты исследования Lee и коллег, которые заметили, что МТА, помещенный в раствор ЭДТА, теряет свою кристаллическую структуру на фоне падения молярного соотношения Ca/Si. Кроме того, МТА, обработанный раствором ЭДТА, имеет пониженные показатели микротвердости и является менее биосовместимым, что обусловлено уменьшенной адгезией фибробластов, по сравнению с MTA, который не был обработан ЭДТА.
Взаимодействие с фосфорной кислотой
Из вышесказанного следует, что фосфорная кислота, используемая для травления отпрепарированной поверхности, должна быть тщательно смыта перед установкой MTA. Данную рекомендацию особенно следует учитывать при глубоких полостях или при очищении пульпы, в которой присутствуют также и органические кислоты бактериального происхождения. Даже в небольших количествах фосфорная кислота влияет на реакцию отверждения MTA, уменьшая микротвердость материала. Поэтому травильный агент всегда следует тщательно вымывать водой из стенок отпрепарированной полости перед установкой MTA. Кроме того, на завершающем этапе перед травлением маргинальной области полости МТА может быть покрыт стеклоиономерным цементом (СИЦ). В большинстве случаев самый простой способ ограничить влияние травильных растворов и ЭДТА заключается в обильном орошении и промывании проблемной области большим количеством воды перед нанесением МТА.
Контаминация веществами
Общий принцип строительства прост: чем выше уровень химических примесей в растворе, тем больше вероятность того, что один или несколько из них будут мешать реакции затвердения цемента, что приводит к снижению его прочности на сжатие. У MTA при контакте с кровью ухудшаются физические свойства: снижается прочность на сжатие, микротвердость, а также уменьшается прочность на разрыв. Кроме того, в присутствии сыворотки крови процесс затвердения МТА нарушается из-за изменений морфологии контактирующей поверхности и снижения уровня микротвердости, что, в общем, замедляет время реакции. Хотя способность МТА отверждаться во влажной или контаминированной кровью среде и является его брендовой характеристикой, но желательно свести к минимуму возможность контакта каких-либо тканевых жидкостей или крови с МТА при его нанесении. Это особенно важно учитывать в области краевых контактов цемента, где возможность возникновения микроподтеканий довольно высока, что может ухудшить физические свойства материала. Практикующие стоматологи всевозможными способами должны сводить к минимуму возможность возникновения геморрагической контаминации, так как чрезмерное попадание крови не только ухудшит зрительный контроль, но также может повлиять на качество отверждения конечного продукта.
Вариации жидкого компонента MTA
Различные добавки и примеси в воде при замешивании бетона, как уже известно, влияют на реакцию отверждения и качество конечного продукта. Натрий хлорид (как составляющая физиологического раствора) и многие другие неорганические и органические составные, скорее всего, могут привести к замедлению процесса отверждения из-за образования побочных продуктов реакции. В инструкции производителя по использованию МТА обычно рекомендуется использовать стерильную или дистиллированную воду для замешивания с порошком MTA. Для обеспечения пассивного контроля качества и удобства врача, дистиллированная вода часто входит в один комплект с порошком MTA. Хотя порошок MTA будет затвердевать и при смешивании с растворами местных анестетиков, реакция эта будет проходить медленнее, и отвердевший материал будет иметь меньший уровень прочности на сжатие. При замешивании с раствором NaOCl MTA отверждается быстрее, чем при замешивании с дистиллированной водой, но показателями прочности на сжатие при этом тоже приходиться жертвовать. Тем не менее, в ситуациях, когда цемент находится вне зоны непосредственной нагрузки, эта проблема не является существенной. Во многих случаях выгода ускоренной реакции затвердевания, которая заключается в снижении риска возникновения возможностей для смещения или отделения реставрации, должна быть аргументирована с учетом снижения физических свойств материала. В случае использования хлоргексидина глюконата в качестве альтернативы стерильной воде для замешивания, вопроса выбора даже не возникает, потому как данный агент полностью ингибирует реакцию схватывания MTA.
Отверждение цемента
Реакция портланд-цемента с водой является динамической, поэтому контакт материала и воды должен сохранятся в процессе отверждения материала, чтобы обеспечить оптимальную структуру и прочность конечного продукта. В случае испарения воды прочность цемента теряется. В строительстве существует даже ряд методик для минимизации потерь воды в процессе отверждения, среди которых определенное место занимают и техника влажного отверждения (поливание цемента водой для компенсации испаренной жидкости), и техника мембранного застывания (покрытие цемента водонепроницаемыми мембранами для предотвращения испарения). В клинической практике техника мокрого отверждения заключается в помещении влажного ватного шарика на поверхность MTA на период его застывания. Тем не менее, если ватный шарик слишком сухой (или хотя бы более сухой, чем поверхность цемента), вода будет двигаться в обратном направлении, из цемента в вату, таким образом, ослабляя МТА. Если же ватный шарик слишком влажный или был помещен слишком рано, это также ухудшает свойства цемента. Использование ватных шариков задерживает во времени этап завершения клинической процедуры и может поставить под угрозу качество реставрации, выполненной из МТА.
С учетом принципов мембранного схватывания, в клинических условиях МТА можно покрывать СИЦ или прокладкой из СИЦ, модифицированной композитом. Такая процедура обеспечивает стабильность материала, как в плане потери воды, так и в плане ее излишнего впитывания, а клиницист, в свою очередь, может перейти к завершающей реставрации зуба или обтурации каналов. Данная концепция была апробирована с использованием белого ProRoot MTA (Dentsply, Johnson City, USA), который имеет начальное время схватывания 45 минут. СИЦ, размещенный поверх МТА, через 45 минут обеспечивает прочность сцепления с дентином, аналогичную таковой после применения СИЦ через 72 часа ожидания до полного затвердения МТА. Поэтому видимых преимуществ оставлять MTA до полного затвердения на несколько дней по сравнению с восстановлением зуба в один визит попросту нет. Тем не менее, пока еще нет каких-либо аргументированных исследований, которые бы смогли оценить, как повлияет на МТА покрытие его СИЦ в период меньше чем через 45 минут после его нанесения. Альтернативой СИЦ для покрытия MTA является использование самопротравливающих адгезивных агентов в качестве водонепроницаемого слоя. В одном исследовании через 10 минут после установки MTA на его поверхность нанесли бондинговый агент. Как оказалось впоследствии, такой подход не повлиял ни на показатели микротвердости МТА по Виккерсу, ни на связь с адгезивным агентом в сравнении с ожиданием 1 или 7 дней после установки самого цемента. Опять же, данное исследование только подтверждает постулат о возможности восстановления зуба композитным цементом с низлежащим размещением MTA в одно посещение.
Хранение MTA
Порошок портланд-цемента и порошок MTA обладают высокой гигроскопичностью, и при взаимодействии с атмосферным воздухом будут поглощать из него влагу, что обусловит инициацию процесса гидратации. Портланд-цемент может быть упакован в герметичные мешки и контейнеры соответствующего размера, однако вопрос упаковки MTA остается нерешенным, так как некоторые продукты продаются в бутылочках многократного использования. Недавние исследования показали, что открытие герметичного контейнера приводит к изменению размера частиц оставшегося MTA, что впоследствии обуславливает ингибирование процесса отверждения и снижение качества материала. Одноразовые упаковки в данном случае являются идеальным решением. Как вариант, герметичные контейнеры также позволяют уменьшить структурные изменения материала при хранении. Скорость реакции затвердевания портланд-цемента снижается в условиях низкой температуры. Кроме того, МТА, который хранится в холодильнике, демонстрирует значительное снижение твердости поверхности, бОльшую пористость и повышение уровня микроподтекания, поэтому хранения МТА в подобных условиях следует избегать.
Выводы
Данный анализ некоторых характеристик МТА дает более точное представление о материале и его клиническом использовании в стоматологии.
Авторы: William N. Ha, BDSc, GCResComm; Bill Kahler, DClinDent, PhD; Laurence J. Walsh, PhD, DDSc.