Качественный и количественный состав
1 капсула Микотрокса содержит:
активные ингредиенты: итраконазола 100 мг (в виде итраконазола пеллет 22%);
вспомогательные ингредиенты: гидроксипропилметилцеллюлоза (НРМС), эудрагит Е100, сахарные пеллеты;
оболочка капсулы: натрия лаурилсульфат, повидон, бронопол, вода очищенная, бриллиантовый голубой FCF (Е133), кармуазин (азорубин) 2С (Е122), желатин;
чернила для нанесения логотипа на капсулу: титана диоксид, пропиленгликоль, натрия лаурилсульфат, изопропиловый спирт.
Краткая характеристика готовой лекарственной формы
Двухцветные капсулы с логотипом белого цвета в виде листка, состоящего из шести листочков, тело голубое прозрачное, крышечка синяя.
Фармакологические свойства
Фармакодинамические свойства
Противогрибковое средство для системного применения. Производные триазола.
КОД ATX: J02AC02
Действующим веществом Микотрокса является итраконазол — высокоселективный ингибитор стерол 14-α-деметилазы, изофермента цитохрома Р-450. При этом нарушается синтез эргостерина, основного компонента клеточной мембраны грибов. Нарушение синтеза клеточной мембраны обуславливает противогрибковое действие итраконазола. Итраконазол активен в отношении дерматофитов (Trichophyton spp., Microsporum spp., Epidermophyton floccosum); дрожжевых и дрожжеподобных грибков (Cryptococcus neoformans, Pitysporum, Trichosporon spp., Candida spp., включая Candida ablicans, Candida glabrata, Candida krusei), а также Aspergillus spp., Histoplasma spp., Fonsecaea spp., Cladosporium spp., Paracoccidioides brasilliensis, Sporothrix schenckii, Blastomyces dermatitidis.
Фармакокинетические свойства
Максимальная плазменная концентрация итраконазола, составляющая порядка 1 мкг/мл, достигается в течение 1,5 — 3 часов после приема. Период полувыведения составляет порядка 20 часов при приёме натощак. При приеме препарата непосредственно после еды достигается максимальная биодоступность, максимальная плазменная концентрация удваивается, время ее достижения составляет 3-4 часа после приема. Выведение из плазмы является двухфазным с конечным Т1/2 — 24-36 часов. Фармакокинетика нелинейная, клиренс уменьшается при более высоких дозах вследствие насыщения печеночного метаболизма. Равновесная концентрация в плазме достигается в течение 1-2 недель и составляет через 3-4 часа после приема внутрь дозы 100 мг 1 раз/сут — 0,4 мкг/мл, 200 мг 1 раз/сут — 1,1 мкг/мл, 200 мг 2 раза/сут — 2 мкг/мл. Степень связывания итраконазола с плазменными протеинами составляет 99,8%, основного метаболита гидроксиитраконазола — 99,5%.
Итраконазол хорошо распределяется в тканях, подверженных грибковым поражениям. Концентрации в легких, почках, печени, костях, желудке, селезенке, мышцах в 2-3 раза выше, чем соответствующие концентрации в плазме. Соотношение итраконазола в тканях мозга и плазме приблизительно одинаково. В кератиновых тканях, особенно в коже, максимальная концентрация итраконазола до 3 раз превышает плазменную концентрацию. Концентрация итраконазола в коже сохраняется на уровне терапевтической на протяжении периода времени от 2 до 4 недель после окончания 4-недельного курса лечения, поскольку скорость его выведения в большей степени определяется регенерацией эпидермиса, нежели перераспределением в системный кровоток. Терапевтическая концентрация итраконазола в кератине ногтей достигается через 1 неделю после начала лечения и сохраняется, по крайней мере, в течение 6 месяцев после завершения 3-месячного курса лечения. Терапевтические концентрации в тканях влагалища сохраняются в течение 2 дней после завершения 3-дневного курса лечения в дозе 200 мг 2 раза в сутки и 3-х дней после окончания 1-дневного курса лечения в дозе 200 мг 2 раза в сутки.
Итраконазол подвергается интенсивному метаболизму в печени, главным образом с участием изофермента CYP3A4, с образованием большого числа метаболитов, составляющих до 40% от экскретируемого количества. Основным метаболитом является гидроксиитраконазол, который in vitro обладает противогрибковым действием, сопоставимым с действием итраконазола. Около 35% итраконазола в виде неактивных метаболитов в течение недели экскретируется с мочой и около 54% — с калом. С калом в неизменном виде выводится от 3 до 18% дозы лекарственного средства.
У пациентов с почечной недостаточностью, циррозом печени, нарушенным иммунитетом биодоступность итраконазола может снижаться.
Клинические свойства
Лечение микозов, вызванных чувствительными к препарату возбудителями:
вульвовагинальный кандидоз;
микозы кожи, полости рта, глаз (в т. ч. отрубевидный лишай, дерматомикозы, грибковый кератит, кандидозный стоматит);
онихомикозы, вызванные дерматофитами и/или дрожжами и плесневыми грибами;
системные микозы, включая системный аспергиллез и кандидоз, криптококкоз (включая криптококковый менигит), гистоплазмоз, споротрихоз, паракокцидиоидомикоз, бластомикоз, хромомикоз. Итраконазол показан при терапии системных грибковых поражений, когда терапия противогрибковыми препаратами первой линии противопоказана или неэффективна, что может быть связано с нечувствительностью возбудителя или токсичностью препаратов.
Препарат следует принимать сразу после плотной еды. Капсулы следует проглатывать целиком.
При вульвовагинальном кандидозе назначают в дозе 200 мг 2 раза в сутки в течение 1 дня или в дозе 200 мг 1 раз в сутки в течение 3 дней.
При отрубевидном лишае и дерматомикозах гладкой кожи — по 200 мг 1 раз в сутки в течение 7 дней.
При грибковом кератите — по 200 мг 1 раз в сутки в течение 21 дня.
В случаях поражения высококератинизированных областей, таких как кожа кистей и стоп, проводят дополнительное лечение в дозе 200 мг 2 раза в сутки 7 дней или 100 мг 1 раз в сутки 30 дней.
При кандидозе полости рта — по 100 мг 1 раз в сутки в течение 15 дней.
При онихомикозе препарат назначают в виде пулъс-терапии или в виде непрерывного лечения.
Один курс пулъс-терапии заключается в назначении Микотрокса по 200 мг (по 2 капсулы) 2 раза/сут (400 мг/сут) в течение 7 дней. При поражении ногтевых пластинок стоп (с поражением или без поражения ногтевых пластинок кистей) проводят 3 курса лечения. При поражении ногтевых пластинок кистей проводят 2 курса лечения. Интервал между курсами — 3 недели.
При непрерывном лечении ногтевых пластинок стоп (с поражением или без поражения ногтевых пластинок кистей) Микотрокс назначают по 200 мг 1 раз в сутки в течение 3 месяцев.
Выведение Микотрокса из кожи и ногтевой пластинки осуществляется медленнее, чем из плазмы. Оптимальные клинические и микологические результаты лечения препаратом достигаются через 2-4 недели после окончания терапии в случае микозов кожи и по мере роста ногтей (через 6-9 месяцев после прекращения лечения) в случае онихомикоза.
Рекомендуемые дозы Микотрокса при системных микозах:
при системном аспергиллезе — по 200 мг 1 раз в сутки в течение 2-5 месяцев; в случае инвазивного или диссеминированного заболевания дозу увеличивают до 200 мг 2 раза в сутки.
при системном кандидозе — по 100-200 мг 1 раз в сутки в течение 3 недель — 7 месяцев; при необходимости дозу увеличивают до 200 мг 2 раза в сутки.
при криптококкозе в случае, если не отмечается признаков менингита, препарат назначают в дозе 200 мг 1 раз в сутки на срок от 2 месяцев до 1 года.
при криптококковом менингите — по 200 мг 2 раза в сутки. Для поддерживающей терапии препарат назначают в дозе 200 мг 1 раз в сутки. Продолжительность лечения от 2 месяцев до 1 года.
при гистоплазмозе препарат назначают в дозе от 200 мг 1 раз в сутки до 200 мг 2 раза в сутки в течение 8 месяцев.
при споротрихозе — по 100 мг 1 раз в сутки в течение 3 месяцев.
при паракокцидиоидомикозе — по 100 мг 1 раз в сутки в течение 6 месяцев.
при хромомикозе — 100-200 мг 1 раз в сутки в течение 6 месяцев.
при бластомикозе — от 100 мг 1 раз в сутки до 200 мг 2 раза в сутки в течение 6 месяцев.
Продолжительность лечения может быть скорректирована в зависимости от клинической картины заболевания в процессе терапии.
У пациентов со сниженным иммунитетом (СПИД, состояние после трансплантации органов, нейтропения) возможно снижение абсорбции итраконазола. Рекомендуется контроль сывороточных концентраций и корректировка режима дозирования (при необходимости доза итраконазола может быть увеличена до 200 мг два раза в день).
Дети
Поскольку данных о применении препарата у детей недостаточно, не рекомендуется назначать его детям до 18 лет.
Пациенты пожилого возраста
Клинические данные о применении препарата у пациентов пожилого возраста ограничены. Рекомендуется использовать лекарственное средство у данной категории пациентов, только если потенциальная польза превышает риски. При подборе дозы пациентам пожилого возраста должны быть приняты во внимание такие факторы, как снижение функции печени, почек, сопутствующие заболевания и лекарственная терапия.
Если Вы забыли принять Микотрокс, примите препарат как можно скорее, пока не приблизилось время очередного приема. Если подошло время приема следующей дозы лекарственного средства, не принимайте пропущенную дозу. Нельзя удваивать дозировку лекарственного средства для компенсации пропущенной!
Беременность и период лактации;
Гиперчувствительность к итраконазолу или вспомогательным веществам в анамнезе;
Одновременное применение со следующими лекарственными средствами:
Субстратами CYP3A4, которые могут удлинять интервал QT, такими как: астемизол, бепридил, цизаприд, дофетидил, левацетилметадол, мизоластин, пимозид, хинидин, сертиндол, терфенадин (см. также раздел «Взаимодействие с другими лекарственными средствами»). Одновременное применение может привести к повышению концентраций этих лекарственных средств в плазме крови и, следовательно, к удлинению интервала QT и случаям аритмии типа «пируэт»;
Ингибиторами ГМГ-КоА редуктазы, которые метаболизируются CYP3A4, такими как аторвастатин, ловастатин и симвастатин;
Триазоламом, мидазоламом (для приема внутрь);
Алкалоидами спорыньи (дигидроэрготамин, эргометрин, эрготамин, метилэргометрин);
Элетриптаном;
Низолдипином.
Признаки желудочковой дисфункции, например, хроническая сердечная недостаточность или хроническая сердечная недостаточность в анамнезе, за исключением лечения инфекций, угрожающих жизни.
С осторожностью:
при циррозе печени; хронической почечной недостаточности; хронической сердечной недостаточности; гиперчувствительности к другим азолам; у пожилых пациентов.
Нарушения функции печени
Были выявлены редкие случаи серьезных гепатотоксических реакций, включая тяжелую печеночную недостаточность и случаи с летальным исходом. В некоторых из этих случаев у пациентов отсутствовала предшествующая патология печени либо серьезные сопутствующие заболевания. В ряде случаев осложнения развивались на протяжении первой недели приема. При возникновении у пациента симптомов, которые могут свидетельствовать о нарушении функции печени, следует прекратить прием итраконазола и провести исследование функции печени. Пациентам с повышенным уровнем печеночных ферментов, заболеваниями печени в активной фазе или перенесенном токсическом поражении печени на фоне приема других препаратов не следует назначать Микотрокс, за исключением случаев тяжелых или жизнеугрожающих инфекций, когда ожидается превышение пользы над риском. У пациентов с нарушением функции печени ожидается существенное увеличение периода полувыведения (необходим контроль сывороточных концентраций итраконазола и корректировка режима дозирования при необходимости).
В случае проведения терапии на протяжении более 1 месяца рекомендуется контроль показателей функции печени. Следует проинформировать пациента об обязательном незамедлительном обращении к врачу в случае развитии у него на фоне приема итраконазола признаков нарушения функции печени (таких как анорексия, тошнота, рвота, слабость, абдоминальные боли, потемнение мочи).
Нарушения ритма сердца
При одновременном приеме итраконазола и ряда ингибиторов CYP3A4 (цизаприда, пимозида, хинидина, левометадона и др.) были выявлены случаи развития жизнеугрожающих аритмий и/или внезапной смерти. Одновременный прием с данными лекарственными средствами противопоказан (см. раздел «Противопоказания» и «Взаимодействия с другими лекарственными средствами»).
Нарушения со стороны сердечно-сосудистой системы
Микотрокс не должен назначаться для лечения онихомикоза пациентам с имеющейся дисфункцией желудочков, например хронической сердечной недостаточностью (в том числе в анамнезе).
У пациентов, имеющих факторы риска развития сердечной недостаточности, следует тщательно оценить ожидаемую пользу от назначения итраконазола и риск развития данного осложнения. Факторы риска развития застойной сердечной недостаточности включают ишемическую болезнь сердца или поражения клапанов сердца; обструктивные заболевания легких; почечную недостаточность или иные заболевания, сопровождающиеся развитием отеков. Таких пациентов следует проинформировать относительно признаков развития застойной сердечной недостаточности, лечение проводить с предельной осторожностью при постоянном контроле возможных симптомов развития данного осложнения. При возникновении симптомов развития застойной сердечной недостаточности прием итраконазола следует прекратить.
В ходе пострегистрационного мониторинга сообщалось о случаях развития застойной сердечной недостаточности на фоне приема итраконазола. Чаще всего осложнение развивалось при приеме препарата в дозе 400 мг/сут, хотя в некоторых случаях суточная доза была ниже.
Определено, что итраконазол обладает отрицательным инотропным эффектом. Одновременный прием блокаторов кальциевых каналов, имеющих собственный отрицательный инотропный эффект, повышает риск развития сердечной недостаточности. Помимо этого, итраконазол подавляет метаболизм блокаторов кальциевых каналов, повышая их плазменные концентрации. Следует соблюдать осторожность при одновременном назначении итраконазола и блокаторов кальциевых каналов, одновременное назначение с нисолдипином противопоказано.
Реакции гиперчувствителъности к азолам в анамнезе
Информация относительно наличия перекрестной гиперчувствительности между итраконазолом и другими противогрибковыми азолами отсутствует. Рекомендуется соблюдать осторожность при назначении итраконазола пациентам, имеющим гиперчувствительность к другим азолам в анамнезе.
Снижение кислотности желудочного содержимого
При снижении кислотности желудочного содержимого происходит снижение абсорбции итраконазола. Снижение абсорбции наблюдается на протяжении как минимум 2 часов после приема препаратов, нейтрализующих соляную кислоту (например, алюминия гидроксида). Пациентам с ахлоргидрией (например, некоторые пациенты с ВИЧ) либо пациентам, принимающим препараты, подавляющие секрецию желудочного сока (например, блокаторы Н2-гистаминовых рецепторов, блокаторы протонной помпы) рекомендуется прием капсул итраконазола с напитком, содержащим экстракт колы. Нарушение функции почек
Ввиду возможного изменения фармакокинетики итраконазола у пациентов с почечной недостаточностью рекомендуется соблюдать осторожность при назначении препарата данной категории пациентов и проводить корректировку режима дозирования исходя из уровня сывороточных концентраций.
Нейропатии
При развитии нейропатии и подозрении на наличие взаимосвязи с приемом итраконазола лечение Микотроксом следует прекратить.
Флуконазол-резистентные штаммы Candida не являются чувствительными к итраконазолу.
Потеря слуха
Сообщалось о временной или стойкой потере слуха у пациентов, принимающих итраконазол. В некоторых случаях потеря слуха происходила на фоне одновременного приема с хинидином (см. разделы «Противопоказания» и «Взаимодействие с другими лекарственными средствами»). Слух обычно восстанавливается после окончания терапии препаратом Микотрокс, однако у некоторых пациентов потеря слуха необратима.
Пациенты с иммунодефицитом
Биодоступность итраконазола при пероральном приеме может быть снижена у некоторых пациентов с нарушенным иммунитетом, например, у больных с нейтропенией, больных СПИДом или перенесших операцию по трансплантации органов.
Пациенты с системными грибковыми инфекциями, представляющими угрозу жизни
Вследствие фармакокинетических характеристик препарат Микотрокс в виде капсул не рекомендуется для начала лечения системных микозов, представляющих угрозу для жизни пациентов.
Больные СПИДом
Лечащий врач должен оценить необходимость назначения поддерживающей терапии больным СПИДом, ранее получавшим лечение по поводу системных грибковых инфекций, например, споротрихоза, бластомикоза, гистоплазмоза или криптококкоза (как менингеального, так и неменингеального), у которых существует риск рецидива.
Применение у детей
Изучение эффективности и безопасности применения итраконазола у детей не проводилось, фармакокинетические данные отсутствуют. По результатам ограниченного опыта приема итраконазола пациентами в возрасте от 3 до 16 лет в дозе 100 мг/день для лечения генерализованных грибковых инфекций не сообщалось о развитии серьезных неожиданных побочных реакций.
Влияние длительного приема итраконазола на костный рост неизвестно. В трех токсикологических исследованиях на крысах была продемонстрирована способность итраконазола вызывать костные дефекты при введении в дозах от 20 мг/кг/день. У взрослых пациентов неблагоприятного влияния на костную ткань выявлено не было.
Ввиду недостаточности данных по применению итраконазола у детей назначение рекомендуется только в случаях, когда ожидаемая польза превышает потенциальные риски.
Лекарственные средства, влияющие на метаболизм итраконазола
Индукторы CYP3A4 (рифампицин, рифабутин, фенитоин, карбамазепин, фенобарбитал, изониазид, невирапин).
Проведенные исследования по влиянию одновременного приема рифампицина, рифабутина и фенитоина продемонстрировали значительное снижение биодоступности итраконазола и гидроксиитраконазола, что приводит к существенному снижению эффективности. Аналогичный результат взаимодействия ожидается при одновременном приеме с другими индукторами CYP3A4. Одновременное применение не рекомендуется.
Ингибиторы CYP3A4 (ритонавир, индинавир, кларитромицин, эритромицин).
При одновременном приеме возможно повышение биодоступности итраконазола.
Влияние итраконазола на метаболизм других лекарственных средств
Лекарственные средства, метаболизирующиеся с участием фермента CYP3A4
Итраконазол может подавлять метаболизм лекарственных средств, метаболизирующихся с участием фермента цитохрома CYP3A4, что приводит к усилению и/или удлинению продолжительности оказываемого этими препаратами терапевтического эффекта.
Примеры лекарственных препаратов, концентрация которых может увеличиваться при воздействии итраконазола, представлены в таблице 1. Взаимодействующие с итраконазолом препараты разделены на следующие категории:
«Противопоказаны» — лекарственные средства, одновременное назначение которых в комбинации с итраконазолом и в течение двух недель после прекращения приема итраконазола противопоказано.
«Не рекомендуются» — рекомендуется избегать применения данных лекарственных препаратов во время лечения и в течение двух недель после прекращения приема итраконазола, за исключением случаев, когда ожидаемая польза превышает потенциальный риск.
«Использовать с осторожностью» — лекарственные средства, при одновременном назначении которых в комбинации с итраконазолом требуется мониторинг плазменных концентраций, клинических эффектов и возможных побочных реакций.
Таблица 1
| Класс лекарственных средств | Противопоказаны | Не рекомендуются | Использовать с осторожностью |
| Альфа- адреноблокаторы | тамсулозин | ||
| Наркотические анальгетики | левацетилметадол (левометадин) метадон | фентанил | алфентанил бупренорфин для внутривенногоисублингвального введения оксикодон |
| Антиаритмические средства | дизопирамид дофетилид дронедарон хинидин | дигоксин | |
| Противотуберкулез-ные средства | рифабутин | ||
| Антикоагулянтыиантиагреганты | ривароксабан | кумарины цилостазол дабигатран | |
| Противосудорожные препараты | карбамазепин | ||
| Противодиабетиче-ские препараты | репаглинид саксаглиптин | ||
| Противогельминтоз-ные и антипротозойные средства | галофантрин | празиквантел | |
| Антигистаминные препараты | астемизол мизоластин терфенадин | эбастин | |
| Лекарственные препаратыпротивмигрени | алкалоиды спорыньи, такие как дигидроэрготамин эргометрин (эргоновин) эрготамин метилэргометрин (метилэргоновин) элетриптан | ||
| Противоопухолевыепрепараты | иринотекан | дасатиниб нилотиниб трабектедин | бортезомиб бузульфан доцетаксел эрлотинибиксабепилон лапатиниб триметатрексат алкалоиды барвинка |
| Нейролептики, анксиолитикииснотворные средства | лурасидон, мидазоламдляперорального приема, пимозид, сертиндол, триазолам | алпразолам, арипипразол, бротизолам буспирон галоперидол, мидазоламдлявнутривенного введения, пероспирон, кветиапин, рамелтеон, рисперидон | |
| Противовирусные препараты | маравирок, индинавир, ритонавир, саквинавир |
| Бета-адреноблокаторы | надолол | ||
| Блокаторы «медленных» кальциевых каналов | бепридил, фелодипин, лерканидипин, нисолдипин | Другие дигидропиридины, включая верапамил | |
| Другиепрепараты,действующиенасердечно-сосудистую систему | ивабрадин, ранолазин | алискирен | |
| Диуретики | эплеренон | ||
| Препараты, влияющие на органы желудочно- кишечного тракта | цизаприд | апрепитант, домперидон | |
| Иммуносупрессанты | эверолимус | будесонид, циклесонид, циклоспорин, дексаметазон, флутиказон, метилпреднизо-лон, рапамицин (также известный как сиролимус), такролимус, темсиролимус | |
| Препараты, регулирующие липидный обмен | ловастатин, симвастатин, аторвастатин | ||
| Препараты, применяемыедлялечения заболеваний органов дыхания | сальметерол | ||
| СИОЗС, трициклическиеидругие антидепрессанты | ребоксетин | ||
| Препараты, используемыевурологии | варденафил | фезотеродин, имидафенацин, силденафил, солифенацин, тадалафил, толтеродин |
| Другие | колхицинупациентовснарушениями функции печени или почек | колхицин | алитретиноин (лекарственные формыдляперорального приема), цинакальцет, мозаваптан, толваптан |
Препараты, снижающие кислотность желудочного сока (антациды, блокаторы Н2—гистаминовых рецепторов, блокаторы протонной помпы).
При снижении кислотности желудочного сока (повышении pH) снижается абсорбция итраконазола и биодоступность препарата. Антацидные препараты должны назначаться как минимум за 1 час или через 2 часа после приема итраконазола. Пациентам, принимающим блокаторы Н2-гистаминовых рецепторов или блокаторы протонной помпы, рекомендуется прием итраконазола с напитками, содержащими экстракт колы.
Применение во время беременности и кормления грудью
Беременность: в доклинических исследованиях был определен эмбриотоксический, тератогенный и токсический эффект на организм матери при введении крысам в дозах 40-160 мг/кг/день (в 5-20 раз превышающие терапевтические) и у мышей в дозах приблизительно 80 мг/кг/день (в 10 раз превышающие терапевтические). У крыс тератогенный эффект проявлялся дефектами формирования скелетной системы; у мышей — энцефалоцеле и/или макроглосеней.
Данные соответствующих контролируемых клинических испытаний о результатах применения итраконазола у беременных женщин отсутствуют. Исходя из этого, итраконазол может назначаться во время беременности для лечения угрожающих жизни системных грибковых инфекций, только если ожидается превышение пользы от ожидаемого терапевтического эффекта над риском для плода. Итраконазол не должен назначаться во время беременности или у женщин, планирующих забеременеть, с целью лечения онихомикоза.
Женщинам детородного возраста необходимо использовать адекватные методы контрацепции на протяжении всего курса лечения. Адекватная контрацепция должна проводиться вплоть до наступления первой менструации после завершения приема итраконазола.
В ходе пострегистрационного мониторинга безопасности сообщалось о случаях развития врожденных аномалий у детей, матери которых принимали итраконазол, однако причинно-следственная взаимосвязь с приемом итраконазола при этом достоверно установлена не была.
Лактация: поскольку итраконазол проникает в грудное молоко, при необходимости применения в период лактации женщинам следует прекратить грудное вскармливание.
Влияние на способность к вождению автотранспорта и работу с опасными приспособлениями и механизмами
Исследования относительно влияния приема итраконазола на способность управлять автотранспортом или другими механизмами не проводились. Следует помнить о возможности развития таких побочных реакций, как головокружение, расстройства зрения и потеря слуха, что может привести к негативным последствиям при управлении автотранспортом и работе с механизмами.
Приблизительно у 9% пациентов, принимающих итраконазол, могут развиваться побочные реакции. У пациентов, длительно принимающих итраконазол (1 месяц и более), частота развития побочных реакций может достигать 15%. Наиболее частыми являлись побочные реакции со стороны желудочно-кишечного тракта, гепатобилиарной системы и кожи и подкожной клетчатки. При применении итраконазола были выявлены следующие побочные реакции:
очень частые (>1/10), частые (>1/100, < /10), нечастые (>1/1000, < /100), редкие (>1/10000, < /1000), очень редкие (< /10000), включая отдельные случаи.
Инфекции и инвазии: очень редко — инфекции верхних дыхательных путей, синуситы, риниты.
Со стороны лимфатической системы и системы крови: очень редко — лейкопения, нейтропения, тромбоцитопения.
Со стороны иммунной системы: очень редко — сывороточная болезнь, ангионевротический отек, анафилактические, анафилактоидные и аллергические реакции.
Со стороны метаболизма: очень редко — гипокалиемия, гипертриглицеридемия, гипокальциемия.
Со стороны нервной системы: часто — головная боль, головокружение; очень редко — периферическая нейропатия, парестезии, гипестезия.
Со стороны органа зрения: очень редко — нечеткое зрение, диплопия.
Со стороны органа слуха и вестибулярного аппарата: редко — звон в ушах, очень редко — временная или постоянная потеря слуха.
Со стороны сердца: очень редко — застойная сердечная недостаточность.
Со стороны органов дыхания: очень редко — отек легких, одышка.
Со стороны желудочно-кишечного тракта: часто — боль в животе, тошнота; нечасто — рвота, диспепсия, диарея, запор, дисгевзия, вздутие живота; очень редко — панкреатит.
Со стороны гепатобилиарной системы: очень редко — серьезная гепатотоксичность (включая отдельные случаи летальной острой печеночной недостаточности), гепатит, обратимое повышение уровня печеночных ферментов.
Со стороны кожи и подкожной клетчатки: нечасто — светочувствительность, сыпь, крапивница, алопеция, зуд; очень редко — токсический эпидермальный некролиз, синдром Стивенса-Джонсона, острый генерализованный экзантематозный пустулез, мультиформная эритема, эксфолиативный дерматит, лейкоцитокластический васкулит.
Со стороны опорно-двигательного аппарата: очень редко — миалгия, артралгия.
Со стороны мочевыделителъной системы: редко — поллакиурия; очень редко — недержание мочи.
Со стороны репродуктивной системы и молочных желез: очень редко — расстройства менструального цикла, эректильная дисфункция.
Общие расстройства: нечасто — отеки; очень редко — гипертермия.
Данные о передозировке капсул Микотрокса отсутствуют.
Лечение: итраконазол не выводится при гемодиализе, специфический антидот отсутствует. При случайной передозировке предпринимают поддерживающие меры. В течение первого часа — промывание желудка, при необходимости — прием активированного угля.
Канцерогенные, мутагенные свойства, нарушение фертильности
Канцерогенность. Не было выявлено канцерогенного потенциала итраконазола при введении его на протяжении 23 месяцев мышам в дозах до 80 мг/кг/день (приблизительно в 10 раз превышающие рекомендуемые максимальные терапевтические дозы). Крысы мужского пола, получавшие итраконазол в дозе 25 мг/кг/день (в 3,1 раза превышающие рекомендуемые максимальные терапевтические дозы) имели несколько более высокую частоту развития саркомы мягких тканей. Саркомы могли являться следствием гиперхолестеролемии, характерной для крыс реакцией при хроническом назначении итраконазола и не проявляющейся у собак и людей. Крысы женского пола, получавшие итраконазол в дозе 50 мг/кг/день (в 6,25 раза превышающие рекомендуемые максимальные терапевтические дозы), имели более высокую частоту развития плоскоклеточного рака легких по сравнению с группой, не подвергавшейся воздействию итраконазола. Хотя развитие плоскоклеточного рака легких является крайне нечастым явлением у крыс, повышение частоты в данном исследовании не достигло уровня статистически значимого.
Мутагенность. Итраконазол не проявлял мутагенных свойств в тестах на восстановление ДНК (синтез неповрежденных ДНК) в гепатоцитах крыс; в Амес тесте на 6 штаммах S.typhimurium и Escherichia Coli; на клетках мышиной лимфомы; в тесте рецессивной летальной мутации (Drosophilia melanogaster), в тесте на хромосомные аберрации на лимфоцитах человека, в тесте клеточной трансформации с С3Н/10Т1/2С18 мышечных эмбриональных фибробластных клеток, в тесте на летальную доминантную мутацию у мышей, микроядерном тесте у мышей и крыс.
Нарушение фертильности. Итраконазол не продемонстрировал отрицательного воздействия на фертильность крыс мужского и женского пола при назначении в дозах до 40 мг/кг перорально (в 5 раз превышающие рекомендуемые максимальные терапевтические дозы), хотя при этих дозах наблюдались определенные признаки общего токсического воздействия на организм животных. Более выраженное токсическое воздействие на организм животных, включая смерть, наблюдалось при введении итраконазола в дозах 160 мг/кг/день (в 20 раз превышающие рекомендуемые максимальные терапевтические дозы).
Фармацевтические свойства
Фармацевтические несовместимости
Не известны.
Срок хранения
года.
Не использовать после истечения срока годности, указанного на упаковке.
Хранить при температуре не выше + 25°С.
Хранить в недоступном для детей месте.
Отпускают по рецепту врача.
По 4 капсулы в ПВХ/алюминий блистере, 1 блистер вместе с инструкцией по медицинскому применению для пациентов упакован в картонную пачку.
По 7 капсул в ПВХ/алюминий блистере, 2 блистера вместе с инструкцией по медицинскому применению для пациентов упакованы в картонную пачку.
Информация о производителе
БПК, Палестина для Фармакар Инт. Ко./Германо-Палестинское Совместное предприятие
Палестина, Иерусалим, п/о, а/я 51621.
Представительство компании «Фармакар ПЛС» в Республике Беларусь:
г. Минск, 220020 а/я 7.
e-mail: pharmacare@pharmacare.by
Сайт:
- Инструкция по применению Микотрокс
- Состав препарата Микотрокс
- Показания препарата Микотрокс
- Условия хранения препарата Микотрокс
- Срок годности препарата Микотрокс
Код ATX:
Противомикробные препараты для системного применения (J) > Противогрибковые препараты для системного применения (J02) > Противогрибковые препараты для системного применения (J02A) > Производные триазола (J02AC) > Itraconazole (J02AC02)
Форма выпуска, состав и упаковка
капс. 100 мг: 4 или 14 шт.
Рег. №: 7287/05/10/11 от 19.05.2010 — Действующее
Капсулы двухцветные, с логотипом в виде листка, состоящего из шести листочков, с голубым прозрачным корпусом и синей крышечкой; содержимое капсул — сферические пеллеты желтовато-бежевого и белого цвета.
| 1 капс. | |
| пеллеты итраконазола 22% | 454.54 мг, |
| что соответствует содержанию итраконазола | 100 мг |
Вспомогательные вещества: пеллеты нейтральные.
Состав оболочки капсулы: натрия лаурилсульфат, повидон, бронопол, вода очищенная, бриллиантовый голубой FCF (Е133), кармуазин 2С (E122), желатин.
4 шт. — блистеры (1) — пачки картонные.
7 шт. — блистеры (2) — пачки картонные.
Описание лекарственного препарата МИКОТРОКС основано на официально утвержденной инструкции по применению препарата и сделано в 2009 году. Дата обновления: 17.02.2009 г.
Фармакологическое действие
Противогрибковый препарат широкого спектра действия, производное триазола. Является селективным ингибитором фермента 14α-деметилазы грибковой клетки. Подавляет синтез эргостерола, основного компонента клеточной мембраны грибов.
Активен в отношении дерматофитов (Trichophyton spp., Microsporum spp., Epidermophyton floccosum), дрожжевых грибов Candida spp. (включая Candida albicans, Candida glabrata, Candida krusei), плесневых грибов (Cryptococcus neoformans, Aspergillus spp., Histoplasma spp., Paracoccidioides brasiliensis, Sporothrix schenckii, Fonsecaea spp., Cladosporium spp., Blastomyces dermatidis).
Фармакокинетика
Всасывание
После приема внутрь максимальная биодоступность отмечается при приеме капсул сразу же после плотной еды.
Сmax достигается через 3-4 ч.
Распределение
Сss устанавливается через 1-2 недели применения препарата и через 3-4 ч после приема препарата в дозе 100 мг 1 раз/сут составляет 0.4 мкг/мл; 200 мг 1 раз/сут – 1.1 мкг/мл, 200 мг 2 раза/сут – 2 мкг/мл.
Связывание с белками плазмы составляет 99.8%.
Итраконазол хорошо распределяется в тканях, которые подвержены грибковым заболеваниям. Концентрация в легких, почках, печени, костях, желудке, селезенке, мышцах в 2-3 раза превышает концентрацию в плазме крови. Концентрация препарата в тканях, содержащих кератин, особенно в коже, примерно в 4 раза превышает концентрацию в плазме крови, а его выведение зависит от регенерации эпидермиса.
В отличие от концентраций в плазме крови, которые не поддаются определению уже через 7 дней после прекращения приема препарата, терапевтическая концентрация в коже сохраняется в течение 2-4 недель после прекращения 4-недельного курса лечения. Терапевтическая концентрация итраконазола обнаруживается в кератине ногтей уже через 1 неделю после начала лечения и сохраняется по крайней мере в течение 6 мес после завершения 3-месячного курса лечения.
Терапевтические концентрации в тканях влагалища сохраняются в течение 2 дней после окончания 3-дневного курса лечения в дозе 200 мг/сут и 3 дней после окончания 1-дневного курса лечения в дозе 200 мг 2 раза/сут.
Метаболизм
Итраконазол метаболизируется в печени с образованием большого количества метаболитов. Одним из таких метаболитов является гидроксиитраконазол, который обладает сравнимым с итраконазолом противогрибковым действием in vitro.
Выведение
Выведение из плазмы – двухфазное, Т1/2 конечной фазы составляет 1-1.5 дня.
Примерно 35% принятой дозы выводится в виде метаболитов с мочой в течение 1 недели, в неизмененном виде выводится около 0.03% дозы. С калом в неизмененном виде выводится 3-18% дозы.
Фармакокинетика в особых клинических случаях
У пациентов с почечной недостаточностью, циррозом печени, нарушенным иммунитетом биодоступность итраконазола может уменьшаться.
Показания к применению
Лечение микозов, вызванных чувствительными к препарату возбудителями, в т.ч.:
- вульвовагинальный кандидоз;
- микозы с поражением кожи и слизистых оболочек (в т.ч. отрубевидный лишай, дерматомикозы, грибковый кератит, кандидозный стоматит);
- онихомикозы, вызванные дерматофитами и/или дрожжевыми и плесневыми грибами;
- системные микозы, включая системный аспергиллез и кандидоз, криптококкоз (включая криптококковый менингит), гистоплазмоз, споротрихоз, паракокцидиоидомикоз, бластомикоз, хромомикоз.
Реклама
Режим дозирования
Препарат следует принимать сразу после плотной еды. Капсулы проглатывают целиком.
При вульвовагинальном кандидозе препарат назначают в дозе 200 мг 2 раза/сут в течение 1 дня или в дозе 200 мг 1 раз/сут в течение 3 дней.
При отрубевидном лишае и дерматомикозах — по 200 мг 1 раз/сут в течение 7 дней или по 100 мг 1 раз/сут в течение 15 дней.
При грибковом кератите — по 200 мг 1 раз/сут в течение 21 дня.
В случаях поражения высококератинизированных областей, таких как кожа кистей и стоп, проводят дополнительное лечение в дозе 100 мг/сут в течение 15 дней.
При кандидозе полости рта — по 100 мг 1 раз/сут в течение 15 дней. У некоторых пациентов с нарушенным иммунитетом, например, у больных СПИД или после трансплантации органов, может потребоваться двукратное увеличение дозы из-за сниженной биодоступности итраконазола.
При онихомикозе препарат назначают в виде пульс-терапии или в виде непрерывного лечения.
Один курс пульс-терапии заключается в назначении Микотрокса по 200 мг (по 2 капсулы) 2 раза/сут в течение 7 дней. При поражении ногтевых пластинок стоп проводят 3 курса лечения. При поражении ногтевых пластинок кистей проводят 2 курса лечения. Интервал между курсами — 3 недели.
При непрерывном лечении Микотрокс назначают по 200 мг 1 раз/сут в течение 3 месяцев.
Выведение Микотрокса из кожи и ногтевой пластинки осуществляется медленнее, чем из плазмы. Оптимальные клинические и микологические результаты лечения препаратом достигаются через 2-4 недели после окончания терапии в случае микозов кожи и по мере роста ногтей (через 6-9 месяцев после прекращения лечения) в случае онихомикоза.
Рекомендуемые дозы Микотрокса при системных микозах:
— при системном аспергиллезе — по 200 мг 1 раз/сут в течение 2-5 месяцев; в случае инвазивного или диссеминированного заболевания дозу увеличивают до 200 мг 2 раза/сут;
— при системном кандидозе — по 100-200 мг 1 раз/сут в течение 3 недель — 7 месяцев; при необходимости дозу увеличивают до 200 мг 2 раза/сут;
— при системном криптококкозе в случае, если не отмечается признаков менингита, препарат назначают в дозе 200 мг 1 раз/сут на срок от 2 месяцев до 1 года;
— при криптококковом менингите — по 200 мг 2 раза/сут. Для поддерживающей терапии препарат назначают в дозе 200 мг 1 раз/сут. Продолжительность лечения от 2 месяцев до 1 года;
— при гистоплазмозе препарат назначают в дозе от 200 мг 1 раз/сут до 200 мг 2 раза/сут в течение 8 месяцев;
— при споротрихозе — по 100 мг 1 раз/сут в течение 3 месяцев;
— при паракокцидиоидомикозе — по 100 мг 1 раз/сут в течение 6 месяцев;
— при хромомикозе — 100-200 мг 1 раз/сут в течение 6 месяцев;
— при бластомикозе — от 100 мг 1 раз/сут до 200 мг 2 раза/сут в течение 6 месяцев.
У пациентов со сниженным иммунитетом (СПИД, состояние после трансплантации органов, нейтропения) может потребоваться увеличение дозы препарата.
Побочные действия
Со стороны ЦНС и периферической нервной системы: возможны головная боль, головокружение; в отдельных случаях — периферическая невропатия.
Со стороны пищеварительной системы: часто — тошнота, диспепсия, боли в животе, запор; возможны — обратимое повышение активности печеночных ферментов, холестатическая желтуха, гепатит; в отдельных случаях — тяжелые нарушения функции печени.
Со стороны сердечно-сосудистой системы: возможны хроническая сердечная недостаточность и отек легких.
Со стороны мочевыделительной системы: гиперкреатининемия, окрашивание мочи в темный цвет.
Со стороны половой системы: возможны нарушения менструального цикла.
Дерматологические реакции: при длительном лечении возможна алопеция.
Аллергические реакции: кожный зуд, крапивница, ангионевротический отек.
Противопоказания к применению
- одновременный прием терфенадина, астемизола, цизаприда, симвастатина, ловастатина, мидазолама, триазолама;
- повышенная чувствительность к итраконазолу и другим компонентам препарата.
Применение при беременности и кормлении грудью
При беременности Микотрокс назначают только при угрожающих жизни системных микозах, когда ожидаемая польза терапии для матери превышает потенциальный риск для плода.
При необходимости применения препарата в период лактации грудное вскармливание следует прекратить.
Женщинам детородного возраста в период применения Микотрокса следует использовать надежные методы контрацепции в течение всего курса лечения вплоть до наступления первой менструации после его завершения.
Особые указания
С осторожностью следует назначать препарат при нарушениях функции печени, необходимо регулярно контролировать уровень печеночных ферментов.
У пациентов с циррозом печени и почечной недостаточностью требуется коррекция дозы. В случае проведения терапии свыше 1 месяца необходим контроль показателей функции печени.
В случае появления симптомов, предполагающих развитие гепатита, в т.ч. анорексии, тошноты, рвоты, слабости, болей в животе и потемнения мочи, необходимо немедленно сообщить об этом врачу и провести исследование функции печени.
Итраконазол обладает отрицательным инотропным действием; сообщалось о случаях застойной сердечной недостаточности, связанных с приемом итраконазола. Микотрокс не следует назначать пациентам с сердечной недостаточностью за исключением случаев, когда польза терапии значительно превосходит потенциальный риск.
Ввиду нарушения абсорбции итраконазола при пониженной кислотности пациентам, принимающим антацидные препараты, рекомендуется принимать их не ранее, чем через 2 ч после приема Микотрокса. Пациентам с ахлоргидрией или принимающим блокаторы гистаминовых Н2-рецепторов или ингибиторы протонового насоса, рекомендуется принимать Микотрокс, запивая кислыми напитками.
В случае развития невропатии прием Микотрокса следует прекратить.
Использование в педиатрии
Не имеется достаточного опыта применения препарата у детей, вопрос о целесообразности проведения терапии решается индивидуально.
Влияние на способность к вождению автотранспорта и управлению механизмами
Препарат не оказывает влияния на способность к управлению автомобилем и к деятельности, связанной с необходимостью высокой концентрации внимания и быстроты психомоторных реакций.
Передозировка
Данные о передозировке препарата отсутствуют.
Лечение: при случайной передозировке в течение первого часа после приема препарата следует сделать промывание желудка, при необходимости — назначить активированный уголь. Итраконазол не выводится при гемодиализе. Специфический антидот не известен.
Лекарственное взаимодействие
При одновременном применении Микотрокса и индукторов микросомальных ферментов печени (рифампицин, фенитоин, карбамазепин, изониазид) существенно снижается биодоступность итраконазола.
При одновременном применении Микотрокса с ингибиторами цитохрома CYP3А4 (ритонавир, индинавир, кларитромицин, эритромицин) биодоступность итраконазола увеличивается.
При одновременном применении Микотрокса с препаратами, метаболизм которых осуществляется при участии изофермента CYP3A4 (терфенадин, астемизол, цизаприд, триазолам, симвастатин, ловастатин), возможно усиление и/или пролонгирование их действия.
Блокаторы кальциевых каналов обладают отрицательным инотропным эффектом, который может усиливать подобный эффект итраконазола; итраконазол может снижать метаболизм блокаторов кальциевых каналов.
Требуется контроль концентрации итраконазола в плазме крови при одновременном применении пероральных антикоагулянтов, ингибиторов ВИЧ-протеазы, некоторых противоопухолевых препаратов (алкалоиды барвинка розового, бисульфан, триметрексат); блокаторов кальциевых каналов, метаболизирующихся при участии изофермента CYP3A4 (дигидропиридин и верапамил); некоторых иммунодепрессантов (циклоспорин, такролимус, сиролимус); дигоксина, карбамазепина, буспирона, алпразолама, эбастина, ребоксетина. При одновременном применении с Микотроксом дозу этих препаратов следует уменьшить.
Контакты для обращений
ФАРМАКАР Инт. Ко., представительство, (Палестина)
Представительство палестино-немецкой открытой акционерной компании с ограниченной ответственностью «Pharmacare PLC» (Государство Палестина) в Республике Беларусь
220053 Минск, пер. Марусинский 2-ой, д. 6, каб. 1-4
Тел.: (375-17) 289-05-56, 286-05-57
Факс: (375-17) 289-05-58
E-mail: pharmacare@pharmacare.by
Реклама

Все аналоги
Аналоги препарата
ОРУНГАЛ®
(ДЖОНСОН & ДЖОНСОН, ООО, Россия)
ОРУНГАЛ
(ДЖОНСОН & ДЖОНСОН, ООО, Россия)
ИТРАКОНАЗОЛ
(ЛЕКФАРМ, СООО, Республика Беларусь)
ОРУНИТ
(S.C. ROMPHARM COMPANY S.R.L., Румыния)
ТЕКНАЗОЛ
(NOBEL ILAC SANAYII VE TICARET, A.S., Турция)
Аналоги КФУ
ДИФЛАЗОН®
(KRKA, d.d., Novo mesto, Словения)
ТЕРБИЗИЛ®
(GEDEON RICHTER, Plc., Венгрия)
НИЗАВОЛ
(GRAND MEDICAL, LLC, США)
ФЛУКОНАЗОЛ
(БЕЛМЕДПРЕПАРАТЫ, РУП, Республика Беларусь)
БИНАФИН
(SHREYA LIFE SCIENCES, Pvt. Ltd., Индия)
ЭРАКСИС
(PFIZER H.C.P. CORPORATION, США)
ЭКЗИФИН
(Dr. REDDY`s LABORATORIES, Ltd., Индия)
Другие препараты этого производителя
АМОКСИКАР ПЛЮС
(Pharmacare Int. Co./German Palestinian Joint Venture, Палестина)
ЛАМИФАСТ
(Pharmacare Int. Co./German Palestinian Joint Venture, Палестина)
ПСОРИДЕРМ
(Pharmacare Int. Co./German Palestinian Joint Venture, Палестина)
БЕБИ ГЕЛЬ
(Pharmacare Int. Co./German Palestinian Joint Venture, Палестина)
СКАБИКАР
(Pharmacare Int. Co./German Palestinian Joint Venture, Палестина)
ВАЛЗАН Н
(Pharmacare Int. Co./German Palestinian Joint Venture, Палестина)
РУМАКАР
(Pharmacare Int. Co./German Palestinian Joint Venture, Палестина)
АДИЦЕФ
(Pharmacare Int. Co./German Palestinian Joint Venture, Палестина)
ЦЕФИКАР
(Pharmacare Int. Co./German Palestinian Joint Venture, Палестина)
ФЛУОКСИКАР
(Pharmacare Int. Co./German Palestinian Joint Venture, Палестина)

Лекарства по алфавиту
АБВГДЕЖЗИЙКЛМНОПРСТУФХЦЧШЭЮЯ#
О нас
О сервисе
Статьи
Аптеки
Каталог лекарств
Документы
Пользовательское соглашение
Предзаказ на сайте
Реклама на сайте
Карта сайта
Помощь
Поддержка
Стать партнером
Общество с ограниченной ответственностью «Ваптеке»
ОГРН 1163850062595
ИНН 3849058140
Юридический адрес: 664017, г. Иркутск,
ул. Академическая, стр. 26, пом. 87, оф. 1
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА
© 2023 «Ваптеке.ру»
Отзыв о сайте
Насколько легко пользоваться нашим сайтом?
Очень плохо
Плохо
Нормально
Хорошо
Отлично
Что нам нужно улучшить?
Ваш комментарий анонимный, если вам нужен ответ — напишите в чат поддержки
Отменить
Отправить
Закрыть
Онихомикозы (ОМ) – грибковые инфекции ногтей – представляют давнюю проблему с неубывающей актуальностью [6]. Это одна из наиболее распространенных грибковых инфекций и наиболее частая причина обращаемости пациента к дерматологу. По данным разных авторов частота ОМ в популяции составляет от 2 до 14%.
Однако истинная картина распространенности заболевания традиционно считается большей – не менее 10-20% населения.
Онихомикозом чаще болеют мужчины, но к дерматологу чаще обращаются женщины. Значительна доля семейных случаев поражения. Статистически ОМ — заболевание преимущественно пожилых людей, однако доля больных среднего и молодого возраста неуклонно возрастает, по-видимому, ввиду разрушения иммунной и вегетативной нервной систем.
ОМ является не только косметической проблемой, но и представляет собой серьезную угрозу здоровью человека. Исследования показывают, что грибы, вызывающие ОМ, в процессе жизнедеятельности могут синтезировать токсические продукты, поражающие внутренние органы, токсические продукты жизнедеятельности болезнетворных грибов могут вызвать гепатопатии. Длительная персистенция грибов в пораженных ногтях приводит к образованию антибиотикоподобных веществ, которые могут спровоцировать развитие резистентной бактериальной флоры. Другая опасность заключается в том, что при выработке пенициллина штаммами грибов развивается сенсибилизация организма больного и возникает аллергия к пенициллину [6].
Сенсибилизация грибковой флорой может вызвать появление различных аллергических заболеваний: бронхиальной астмы, экземы. Это связано с активацией Т – лимфоцитов, появлением цитокинов воспаления, циркуляция которых может привести к появлению экзем (так называемая «ид» — реакция). Сенсибилизация при вдыхании ведет к развитию бронхиальной астмы.
Типичные изменения ногтей в результате нарушения периферической микроциркуляции крови наблюдаются у больных, длительное время страдающих синдромом Рейно. Более подвержены заболеванию и тяжелому распространению процесса лица, страдающие тяжелыми соматическими заболеваниями (сахарный диабет, болезнь Кушинга, аутоиммунный тиреоидит, системная красная волчанка, гломерулонефрит, ВИЧ-инфекция), лица, получающие кортикостероидные гормоны, иммуносупрессивную и антибиотикотерапию. Курение увеличивает риск развития заболевания в 1.9 раза, вследствие развития сосудистой недостаточности.
ОМ являются профессиональным заболеванием для целого ряда профессий: военнослужащие, посудомойки, спортсмены, прачки, работники бань, саун. Заболеваемость ОМ и сопутствующим микозом стоп выше в странах с низким уровнем развития, что обусловлено низкой образованностью населения, недостаточной информированность и высокой стоимостью препаратов для лечения ОМ.
Чаще всего дерматомицеты внедряются в ноготь из-под дистального или латерального края ногтевой пластинки, при этом основные патологические процессы, происходя не в самой пластинке, а под ней, в ложе ногтя. Ногтевое ложе отвечает на внедрение гриба ускорением пролиферации, что приводит к образованию подногтевого гиперкератоза [7]. Из ногтевого ложа возбудители распространяются в проксимальном направлении.
Рост ногтя способствует элиминации возбудителя, однако, если продвижение возбудителя быстрее – то элиминация гриба не происходит, и развивается ОМ (так называемая «векторная теория»). Медленное отрастание ногтей после 60–70 лет обусловливает высокую заболеваемость ОМ в данной возрастной группе и трудности в их лечении [7]. Грибы способны распространяться внутри ногтя по так называемым «каналам» — полостям, образованным внутри ногтя, что способствует хронизации процесса.
Несколько иной способ проникновения в матрикс и пластинку ногтя наблюдается при кандидозе ногтей: сначала возникает воспаление проксимального валика – паронихия. Отек, утолщение и изменения формы валика приводят к тому, что кутикула отделяется от дорсальной поверхности пластинки.
По локализации микотического процесса в ногте различают следующие формы онихомикоза: дистальный (поражение ногтя у свободного края); латеральный (поражение боковых сторон); проксимальный (поражение заднего валика); тотальный [6].
Диагноз ОМ устанавливается на основании клинических проявлений, обнаружения гриба при микроскопическом исследовании патологического материала и выделения культуры гриба на питательных средах.
К сожалению, в Республике Беларусь не проводились массовые исследования по изучению заболеваемости ОМ. При случайных осмотрах стоп ОМ обнаруживаются практически у каждого пациента старше 50 лет. Средняя стоимость (в месяц) терапии ОМ составляет около 150-300 тыс. бел. руб., при среднем размере пенсии и заработной платы 300-600 тыс. бел. руб. Противогрибковые препараты (кроме флуконазола, который мене эффективен против большинства дерматофитов) не включены в льготный перечень препаратов, которые могут получать инвалиды.
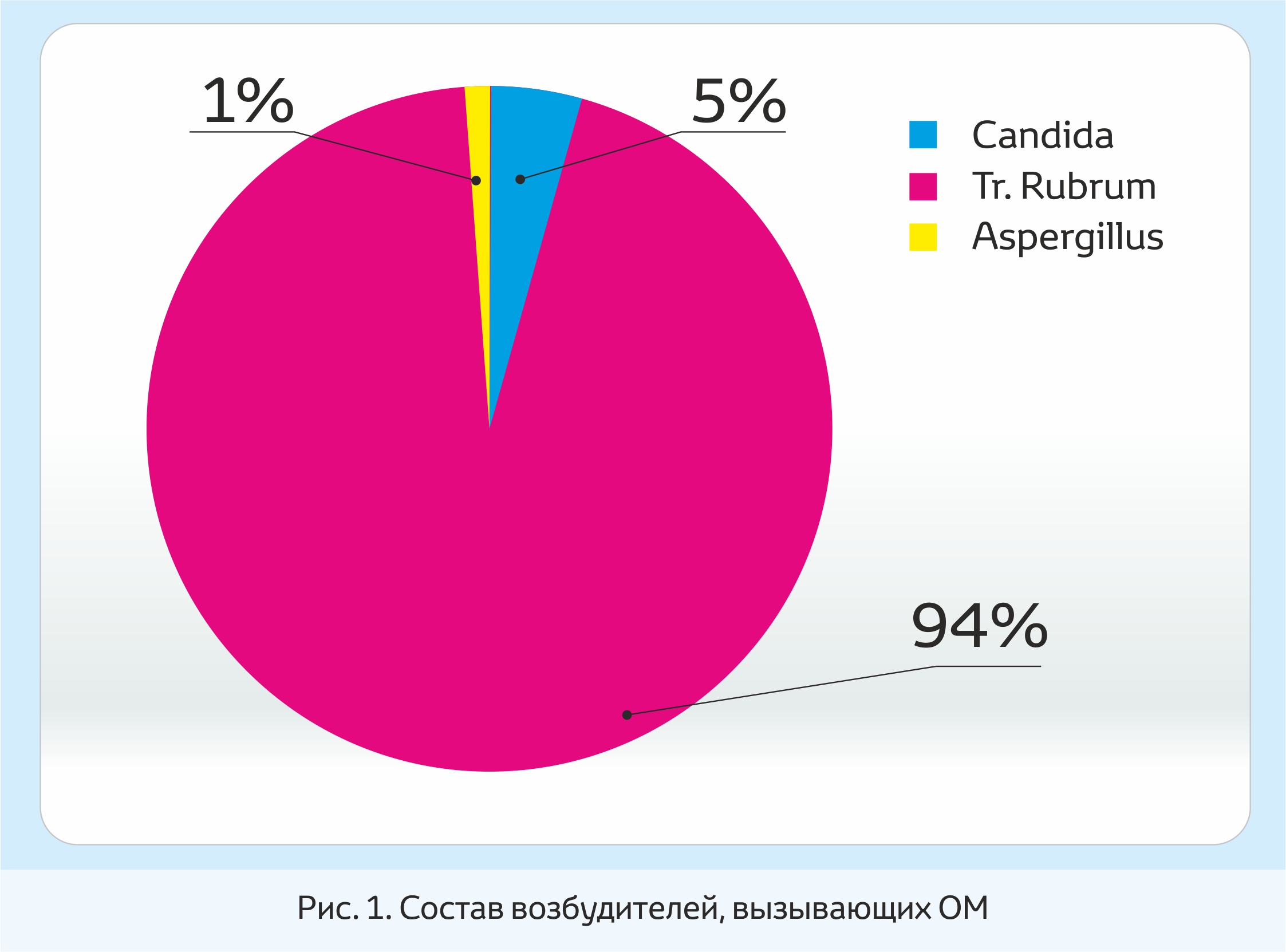
Нами проведен анализ результатов посевов кусочков пораженных ногтей на питательных средах, взятых у 90 человек. Грибы рода Tr. rubrum были обнаружены у 85 человек (94%); Candida — у 4 человек (5%); Aspergillus — у 1 человека: (рис. 1):
Рис. 1. Состав возбудителей, вызывающих ОМ
Эти данные свидетельствуют о преобладании дерматофитов в структуре заболеваемости ОМ. Однако не все дерматологические кабинеты оснащены бактериологической лабораторией, где можно определить вид возбудителя ОМ. Таким образом, оптимальным решением в терапии ОМ является выбор препарата, который способен воздействовать на всех возможных возбудителей ОМ.
В терапии ОМ используются как системные, так и местные средства. При поражении 3-х и менее ногтей может использоваться только местная терапия (кремы, растворы, удаление ногтевой пластинки). Если поражено более 3-х ногтей, не обойтись без системных препаратов.
На сегодняшний день в терапии ОМ используются тербинафин, итраконазол и флуконазол. Системные препараты различаются по степени активности против различных возбудителей (таблица 1).
Таблица 1. Сравнение степени активности различных системных антимикотиков в терапии онихомикозов
|
Виды грибов |
Гризеофульвин |
Флуконазол |
Итраконазол |
Тербинафин |
|
Дерматофиты |
+++ |
+ |
+++ |
+++ |
|
Кандиды |
— |
++ |
++ |
++ |
|
Плесневые |
— |
+ |
++ |
+ |
Примечание: +++ — сильно выраженное действие, ++ — умеренно выраженное действие, + — слабое действие.
Таким образом, итраконазол обладает наиболее широким спектром действия как против дерматофитов, так и против других частых возбудителей ОМ и должен назначаться в тех ситуациях, когда у врача нет возможности определить вид возбудителя (при отсутствии других противопоказаний).
Итраконазол – триазольный противогрибковый препарат, обладающий широким спектром действия, структурой которого является пятичленное триазольное кольцо с тремя атомами азота. Эффект препарата при лечении ОМ основан на подавлении биосинтеза эргостерола. Итраконазол в капсулах хорошо всасывается при приеме с пищей, и накапливается в коже, волосах и ногтях, где сохраняется в лечебной концентрации в течение длительного времени после завершения лечения (в роговом слое — 2-4 недели, в ногтях — 6-9 месяцев).
Одним из препаратов итраконазола, широко применяемых в Беларуси, является препарат «Микотрокс» (Pharmacare Int. Co., Germany – Palestina). На сегодняшний день препарат испытывался в терапии отрубевидного лишая, ОМ у лиц с сахарным диабетом, кандидоза и хронического грибкового ринита [1, 2, 3, 4, 5].
Поскольку ОМ болеют в основном лица пожилого возраста, нарушения микроциркуляции, характерные для данной возрастной группы, приводят к удлинению сроков излечения от заболевания. Для достижения более быстрого эффекта у пожилых лиц используются различные методики: применение средств, улучшающих микроциркуляцию; хирургическое или аппаратное удаление ногтевой пластинки; отслойка с применением кератолитических средств.
На наш взгляд наиболее быстрым и эффективным методом является удаление пораженного ногтя с помощью аппаратной подчистки, поскольку дополнительные медикаментозные средства повышают риск нежелательного взаимодействия препаратов и развития побочных эффектов, а выполнение отслоек трудоёмко для пожилых пациентов. Аппаратная подчистка выполняется врачом дерматологом, и её результаты достигаются уже в течение часа. Ногтевая пластинка очищается, что облегчает проникновение в неё системных и местных препаратов. Побочные эффекты за исключением возможных мелких механических повреждений отсутствуют.
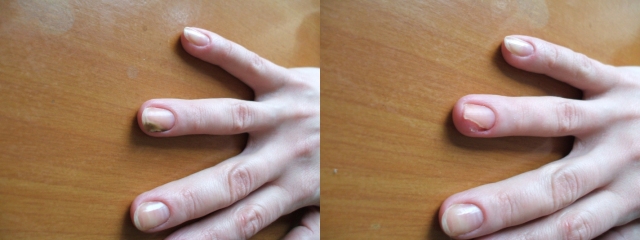
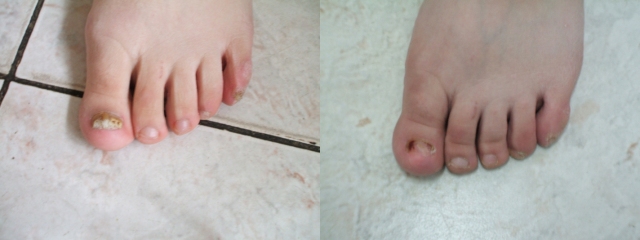
Мы наблюдали 32 пациента с ОМ (10 мужчин и 22 женщины), средний возраст составил 53,0±11,1 года (от 32 до 73 лет). Поражение ногтей стоп отмечалось у 30 пациентов, кистей – у 2 пациентов. Средняя продолжительность заболевания составила 3,4±5,8 лет. У пациентов было поражено от 3 до 10 ногтей. Из клинических форм ОМ наблюдались в основном дистально – латеральная и тотальная. Диагноз ОМ был подтверждён у всех пациентов методом микроскопии. Перед назначением системного препарата больным проводилась аппаратная подчистка ногтей (рис. 1 и 2).
Рис. 1. Кисти рук до (слева) и после (справа) проведенной аппаратной подчистки ногтя перед приёмом «Микотрокса»
Рис. 2. Стопы до (слева) и после (справа) проведенной аппаратной подчистки ногтя перед приёмом «Микотрокса»
После подчистки больным назначался системный препарат «Микотрокс» по методу пульс-терапии (200 мг 2 раза в день в течение 7 дней). Затем в течение 21 дня – перерыв, во время которого больные получали местное лечение (крем миконазола «Фунгазол»). На курс терапии назначали 4 пульса лечения. Через 3 месяца больные осмотрены повторно и по необходимости проведена повторная обработка ногтевых пластин.
После проведенного курса терапии клиническая и микологическая ремиссия отмечена у 28 пациентов (87,5%). У остальных пациентов (4 человека) отмечено значительное улучшение состояния ногтевых пластин. Пациентам, которым требовалась дальнейшая терапия, продолжали лечение местными препаратами совместно с повторными аппаратными подчистками.
При применении «Микотрокса» у 2 человек отмечалось кратковременная диспепсия, не требующая отмены препарата. Невозможность элиминировать грибковую флору в 100% объясняется часто нарушениями микроциркуляции и замедленным ростом ногтя у пожилых пациентов, несоблюдением гигиенических мероприятий, повторным заражением в семье.
Полученные нами данные соответствуют сообщениям других авторов об эффективности итраконазола [8]. Комбинированное системное лечение с использованием пульс терапии «Микотрокса», местной терапии и аппаратной подчистки ногтей позволяет повысить процент излеченных за счет удаления поврежденных масс. Таким образом, «Микотрокс» — эффективный системный препарат, позволяющий добиться ремиссии ОМ в большинстве случаев (87,5%).
Литература:
-
Ветохина, Е.Л. Использование Микотрокса (итраконазола) в терапии онихомикозов у больных сахарным диабетом / Е.Л. Ветохина, Н.В. Круг // Медицинская панорама. – 2006. — №7. – С. 62 – 63.
-
Левончук, Е.А. Вульвовагинальный кандидоз // Е.А. Левончук. – Медицинские новости. – 2007. — №1.
-
Левончук, Е.А. Вульвовагинальный кандидоз: современные подходы к терапии различных его форм / Е.А. Левончук, И.Г. Шиманская // Рецепт. – 2007. — №3.
-
Левончук, Е.А. Разноцветный лишай: клиника, диагностика, современная терапия. – Медицинские новости. – 2007. — №13.
-
Редько, Д.Д. Системная антимикотическая терапия хронического грибкового риносинусита / Д.Д. Редько, И.Д. Шляга, Н.И. Шевченко // Медицинская панорама. – 2008. – №9.
-
Сергеев, А.Ю. Грибковые инфекции. Руководство для врачей / А.Ю. Сергеев, Ю.В. Сергеев. – М.: ООО «Бином-Пресс», 2004. – 440 с.
-
Сергеев, А.Ю. Новые концепции патогенеза, диагностики и терапии онихомикозов / А.Ю. Сергеев, Ю.В. Сергеев, В.Ю. Сергеев // Иммунопатология, аллергология, инфектология. – 2007. — №3. – С. 1-8.
-
An independent comparison of terbinafine and itraconazole in the treatment of toenail onychomycosis / A.D. Cohen et al. // J. Dermatolog. Treat. – 2003. Vol. 14. P. 237 — 242
«Медицинская панорама» №3, 2010
Шафранская Т.В. 1, Козловская В.В.2
1 Витебский областной кожно-венерологический диспансер, г. Витебск
2 Гомельский Государственный Медицинский Университет, г. Гомель
Микомакс® (Mycomax®) инструкция по применению
📜 Инструкция по применению Микомакс®
💊 Состав препарата Микомакс®
✅ Применение препарата Микомакс®
📅 Условия хранения Микомакс®
⏳ Срок годности Микомакс®
⚠️ Государственная регистрация данного препарата отменена
Описание лекарственного препарата
Микомакс®
(Mycomax®)
Основано на официально утвержденной инструкции по применению препарата и подготовлено для электронного издания справочника Видаль 2014 года, дата обновления: 2021.10.29
Владелец регистрационного удостоверения:
Код ATX:
J02AC01
(Флуконазол)
Лекарственные формы
| Микомакс® |
Капс. 100 мг: 7, 28 или 70 шт. рег. №: П N013252/01 |
|
|
Капс. 150 мг: 1 или 3 шт. рег. №: П N013252/01 |
Форма выпуска, упаковка и состав
препарата Микомакс®
Капсулы с белым, непрозрачным корпусом с черной маркировкой «MYCO 100» и голубой непрозрачной крышечкой; содержимое капсул — порошок от почти белого до белого с желтоватым оттенком цвета.
Вспомогательные вещества: лактозы моногидрат, крахмал прежелатинированный, кремния диоксид коллоидный, магния стеарат, натрия лаурилсульфат.
Состав оболочки капсулы: краситель Patent blue (Е131), краситель железа оксид желтый, титана диоксид, желатин, чернила черные Attramentum nigrum (шеллак, железа оксид черный, н-бутанол, промышленный метилированный спирт, лецитин соевый, противовспениватель DC 1510).
7 шт. — блистеры (1) — пачки картонные.
7 шт. — блистеры (4) — пачки картонные.
7 шт. — блистеры (10) — пачки картонные.
Капсулы с белым непрозрачным корпусом с черной маркировкой «MYCO 150» и синей непрозрачной крышечкой; содержимое капсул — порошок от почти белого до белого с желтоватым оттенком цвета.
Вспомогательные вещества: лактозы моногидрат, крахмал прежелатинированный, кремния диоксид коллоидный, магния стеарат, натрия лаурилсульфат.
Состав оболочки капсулы: краситель Patent blue (Е131), титана диоксид (Е171), желатин, чернила черные Attramentum nigrum (шеллак, железа оксид черный, н-бутанол, промышленный метилированный спирт, лецитин соевый, противовспениватель DC 1510).
1 шт. — блистеры (1) — пачки картонные.
3 шт. — блистеры (1) — пачки картонные.
Фармакологическое действие
Флуконазол, представитель класса триазольных противогрибковых средств, является мощным селективным ингибитором синтеза эргостерола в клеточных мембранах микромицетов. Механизм противогрибкового действия флуконазола заключается в специфическом ингибировании активности грибковой изоферментной системы Р-450. Препарат эффективен при оппортунистических микозах, в т.ч. вызванных Candida spp., включая генерализованные формы кандидоза на фоне иммунодепрессии; Cryptococcus neoformans, включая внутричерепные инфекции; Microsporum spp; Trichophyton spp. Флуконазол также эффективен при эндемичных микозах, вызванных Blastomyces dermatilidis, Coccidiodes immitis, включая внутричерепные инфекции, и Histoplasma capsulalum (в том числе и при иммунодепрессии).
Сообщалось о случаях развития суперинфекции, вызываемой видами Candida, не относящимися к Candida albicans, которые часто имеют природную устойчивость к флуконазолу (например, Candida krusei). Такие случаи могут потребовать применения альтернативных противогрибковых средств.
Флуконазол имеет высокую специфичность в отношении грибковых изоферментов системы Р450 и мало влияет на изоферменты системы Р450 у человека. Так однократный и многократный прием флуконазола в дозе 50 мг не влияет на метаболизм антипирина. При приеме флуконазола в дозе 50 мг в сутки ежедневно в течение 28 дней не наблюдается изменения концентрации тестостерона в плазме крови у мужчин или концентраций стероидных гомонов у женщин детородного возраста. Кроме этого флуконазол в дозе 200-400 мг в сутки не оказывал клинически значимого влияния на концентрации эндогенных стероидов или на гормональную реакцию на введение АКТГ у здоровых добровольцев мужского пола.
Фармакокинетика
После приема внутрь флуконазол хорошо всасывается. Биодоступность флуконазола составляет 90% (максимальная плазменная концентрация флуконазола (Cmax) после его приема внутрь натощак в дозе 150 мг составляет 90% от его концентрации в плазме при внутривенном введении в той же дозе). Одновременный прием пищи не влияет на абсорбцию препарата, принятого внутрь. После приема флуконазола внутрь (Cmax) достигается через 0.5-1.5 часа, его период полувыведения составляет около 30 часов. Концентрации в плазме находятся в прямо пропорциональной зависимости от дозы. 90%-ный уровень равновесной концентрации достигается к 4-5 дню ежедневного приема флуконазола 1 раз в сутки.
Введение в первый день ударной дозы, в 2 раза превышающей обычную суточную дозу, позволяет достичь 90%-ный уровень равновесной концентрации уже ко второму дню. Объем распределения приближается к общему содержанию воды в организме. Связывание с белками плазмы — 11-12%.
Флуконазол хорошо проникает во все биологические жидкости организма. Концентрации препарата в слюне и мокроте аналогичны его концентрации в плазме крови. У больных грибковым менингитом содержание флуконазола в спинномозговой жидкости достигает 80% от его концентрации в плазме крови.
В роговом слое, эпидермисе, дерме и потовой жидкости достигаются высокие концентрации флуконазола, которые превышают его концентрации в сыворотке крови. При приеме флуконазола в дозе 150 мг один раз в неделю концентрация флуконазола в роговом слое кожи составляла 23.4 мкг/г, а через 7 дней после второй дозы — 7.1 мкг/г. Концентрация флуконазола в ногтях после 4-х месяцев его приема в дозе 150 мг 1 раз в неделю составляла 4.05 мкг/г в здоровых ногтях и 1.8 мкг/г — в пораженных ногтях. Через 6 месяцев после прекращения лечения в ногтях все еще имеется поддающаяся определению концентрация флуконазола.
Флуконазол выводится в основном почками; примерно 80% введенной дозы выводится с мочой в неизмененном виде. Клиренс флуконазола пропорционален клиренсу креатинина.
Метаболитов флуконазола в периферической крови не обнаружено.
Показания препарата
Микомакс®
- криптококкоз, включая криптококковый менингит и другие локализации данной инфекции (в т.ч. легкие, кожа), как у больных с нормальным иммунным ответом, так и у больных с различными формами иммунодепрессии (в т. ч. у больных синдромом приобретенного иммунодефицита (СПИД), при трансплантации органов); препарат может применяться для профилактики рецидива криптококковой инфекции у больных СПИД;
- генерализованный кандидоз, включая кандидемию, диссеминированный кандидоз и другие формы инвазивных кандидозных инфекций (инфекции брюшины, эндокарда, глаз, дыхательных и мочевых путей, печени, селезенки и других органов). Лечение может проводиться у больных со злокачественными новообразованиями, больных отделений интенсивной терапии, больных, проходящих курс цитостатической или иммунодепрессивной терапии, а также при наличии других факторов, предрасполагающих к развитию кандидоза;
- кандидоз слизистых оболочек, в т.ч. полости рта и глотки, пищевода, неинвазивные бронхолегочные кандидозы, кандидурия, кандидозы кожи у пациентов с нормальной функцией иммунной системы и у пациентов со снижением функции иммунной системы; профилактика рецидива орофарингеального кандидоза у больных СПИД;
- генитальный кандидоз: вагинальный кандидоз (острый и хронический рецидивирующий), профилактическое применение с целью уменьшения частоты рецидивов вагинального кандидоза (3 и более эпизодов в год); кандидозный баланит;
- профилактика грибковых инфекций у больных со злокачественными новообразованиями, которые предрасположены к таким инфекциям в результате химиотерапии цитостатиками или лучевой терапии;
- микозы кожи, включая микозы стоп, тела, паховой области; отрубевидный лишай, онихомикоз; кандидоз кожи;
- глубокие эндемические микозы, включая кокцидиоидомикоз, паракокцидиоидомикоз, споротрихоз и гистоплазмоз у больных с нормальным иммунитетом;
Режим дозирования
Препарат принимается внутрь.
Взрослые
При криптококковом менингите и криптококковых инфекций других локализаций в первый день обычно назначают 400 мг, а затем продолжают лечение в дозе 200-400 мг I раз/сутки. Продолжительность лечения при криптококковых инфекциях зависит от клинической эффективности, подтвержденной микологическим исследованием; при криптококковом менингите лечение обычно продолжают, по крайней мере, 6-8 недель. Для профилактики рецидива криптококкового менингита у больных СПИДом, после завершения полного курса первичного лечения, флуконазол назначают в дозе 200 мг/сутки в течение длительного периода времени.
При кандидемии, диссеминированном кандидозе и других инвазивных кандидозных инфекциях доза обычно составляет 400 мг в первые сутки, а затем — по 200 мг в сутки. При недостаточной клинической эффективности доза препарата может быть увеличена до 400 мг/сутки. При угрожающих жизни кандидозных инфекциях доза может быть увеличена до 800 мг один раз в сутки. Длительность терапии зависит от клинической эффективности.
При кандидозе полости рта и глотки обычно назначают по 100 мг флуконазола 1 раз/сутки; продолжительность лечения — 7-14 дней. При необходимости, у больных с выраженным снижением иммунитета лечение может быть более длительным.
При других локализациях кандидоза (за исключением генитального кандидоза), например при эзофагите, неинвазивном бронхолегочном поражении, кандидурии, кандидозе кожи и слизистых оболочек и т. д., эффективная доза обычно составляет 100 мг/сутки при длительности лечения 14-30 дней.
Для профилактики рецидивов орофарингеального кандидоза у больных со СПИДом после завершения полного курса первичной терапии может назначаться по 150 мг 1 раз в неделю.
При вагинальном кандидозе флуконазол принимают однократно внутрь в дозе 150 мг. Для снижения частоты рецидивов вагинального кандидоза препарат может применяться в дозе 150 мг 1 раз в месяц. Длительность терапии определяют индивидуально; она варьирует от 4 до 12 месяцев. Некоторым больным может потребоваться более частое применение препарата.
При кандидозном баланите флуконазол назначают однократно в дозе 150 мг внутрь. Для профилактики кандидоза рекомендуемая доза флуконазола составляет 50-400 мг 1 раз/сутки в зависимости от степени риска развития грибковой инфекции. При наличии высокого риска генерализованной инфекции, например, у больных с ожидаемой выраженной или длительно сохраняющейся нейтропенией, рекомендуемая доза составляет 400 мг 1 раз/сутки. Флуконазол назначают за несколько дней до ожидаемого появления нейтропении; после повышения числа нейтрофилов более 1000/мм3 лечение продолжают еще в течение 7 суток.
При микозах кожи, включая микозы стоп, кожи паховой области, и кандидозах кожи рекомендуемая доза составляет 150 мг 1 раз в неделю. Длительность терапии в обычных случаях составляет 2-4 недель, однако при микозах стоп может потребоваться более длительная терапия (до 6 недель).
При отрубевидном лишае рекомендованная доза составляет 300 мг 1 раз в неделю в течение 2 недель, некоторым больным требуется третья доза 300 мг в неделю, в то время как в части случаев оказывается достаточным однократного приема 300-400 мг; альтернативной схемой лечения является применение по 50 мг 1 раз в день в течение 2-4 недель.
При онихомикозе рекомендуемая доза составляет 150 мг 1 раз в неделю. Лечение должно продолжается до полного замещения пораженного ногтя здоровым. Обычно этот процесс продолжается в течение 3-6 месяцев, а при поражении ногтей больших пальцев ног — в течение 6-12 месяцев. Скорость роста ногтей является очень индивидуальной и зависит от возраста пациента. После излечивания хронической ногтевой инфекции возможно сохранение деформаций ногтевых пластинок.
При глубоких эндемических микозах может потребоваться применение препарата в дозе 200-400 мг/сут в течение до 2 лет. Длительность терапии определяют индивидуально; она может составлять 11-24 месяцев при кокцидиомикозе; 2-17 месяцев при паракокцидиомикозе; 1-16 месяцев при споротрихозе и 3-17 месяцев при гистоплазмозе.
Дети
У детей, как и при аналогичных инфекциях у взрослых, длительность лечения зависит от клинического и микологического эффекта. У детей препарат не следует применять в суточной дозе, которая бы превышала таковую у взрослых. Препарат применяют ежедневно 1 раз/сутки.
У детей при кандидозе слизистых оболочек рекомендуемая доза флуконазола составляет 3 мг/кг/сут. В первый день может быть назначена ударная доза 6 мг/кг с целью более быстрого достижения постоянных равновесных концентраций.
Для лечения генерализованного кандидоза или криптококковой инфекции рекомендуемая доза составляет 6-12 мг/кг/сут в зависимости от тяжести заболевания.
Для профилактики грибковых инфекций у детей со сниженным иммунитетом, у которых риск развития инфекции связан с нейтропенией, развивающейся в результате цитотоксической химиотерапии или лучевой терапии, препарат назначают по 3-12 мг/кг/сут в зависимости от выраженности и длительности сохранения индуцированной нейтропении.
У детей с нарушениями функции почек суточную дозу препарата следует уменьшить (в той же пропорциональной зависимости, что и у взрослых, в соответствии со степенью выраженности почечной недостаточности, см. ниже).
У больных пожилого возраста при отсутствии нарушений функции почек следует придерживаться обычного режима дозирования препарата. Дозы для пациентов пожилого возраста с почечной недостаточностью (клиренс креатинина менее 50 мл/мин), смотри ниже.
У больных с нарушениями функции почек.
Флуконазол выводится в основном почками в неизмененном виде. При однократном его приеме изменения дозы не требуется. При курсовом приеме препарата больным с нарушенной функцией почек следует сначала ввести ударную дозу от 50 мг до 400 мг. Если КК составляет более 50 мл/мин, применяется обычная доза препарата (100% рекомендуемой дозы). При КК от 11 до 50 мл/мин применяется доза, равная 50% от рекомендуемой дозы. Больным, регулярно находящимся на диализе после каждого сеанса гемодиализа применяется обычная доза препарата.
Побочное действие
Частота встречаемости неблагоприятных побочных реакций (НПР), приведенных ниже, определялась по классификации частоты встречаемости НПР Всемирной организации здравоохранения: очень часто — более 1/10; часто — от более 1/100 до менее 1/10; нечасто -от более 1/1000 до менее 1/100; редко — от более 1/10000 до менее 1/1000; очень редко — менее 1/10000, включая отдельные сообщения; неизвестная частота — по имеющимся данным определить частоту встречаемости побочной реакции не представляется возможным.
Обычно флуконазол хорошо переносится.
Побочные реакции, которые наблюдались при проведении клинических исследований (при 7-ми дневном и более приеме препарата)
Общие нарушения: нечасто — слабость, двигательное беспокойство, мышечная слабость, лихорадка.
Нарушения со стороны нервной системы: часто — головная боль, нечасто — головокружение, судороги, парестезия, тремор, вертиго.
Нарушения со стороны кожи и подкожных тканей: часто — кожная сыпь, нечасто — зуд, усиленное потоотделение, редко — эксфолиативные поражения кожи (синдром Стивенса-Джонсона).
Нарушения со стороны желудочно-кишечного тракта: часто — тошнота и рвота, боли в животе, диарея, нечасто — анорексия, запор, диспепсия, метеоризм, сухость слизистой оболочки полости рта, изменения вкусовых ощущений.
Нарушения со стороны скелетно-мышечной и соединительной ткани: нечасто — миалгия.
Психические расстройства: нечасто — бессонница, сонливость.
Нарушения со стороны печени и желчевыводящих путей: часто — клинически значимое повышение активности АЛТ, АСТ, повышение активности щелочной фосфатазы, нечасто — холестаз, повреждение печеночной ткани, гипербилирубинемия, желтуха. редко — некроз печени.
Нарушения со стороны крови и лимфатической системы: нечасто — анемия.
Нарушения со стороны иммунной системы: редко — анафилаксия
Побочные реакции чаще наблюдались у инфицированных вирусом иммунодефицита человека (ВИЧ) пациентов, чем у ВИЧ-неинфицированных пациентов.
Перечисленные ниже побочные реакции отмечались в постмаркетинговых исследованиях,
Со стороны нервной системы: редко — судорожные припадки.
Нарушения со стороны кожи и подкожных тканей: редко — алопеция, очень редко — эксфолиативные поражения кожи (синдром Стивенса-Джонсона и токсический эпидермальный некролиз), многоформная экссудативная эритема.
Нарушения со стороны печени и желчевыводящих путей: редко — печеночная недостаточность, гепатит, некроз печени, в том числе с летальным исходом.
Нарушения со стороны иммунной системы: очень редко — анафилаксия, ангионевротический отек, отек лица, зуд, неизвестная частота — анафилактоидные реакции.
Нарушения со стороны крови и лимфатической системы: редко — лейкопения, включая нейтропению и агранулоцитоз; тромбоцитопения.
Нарушения со стороны обмена веществ и питания: редко — гиперхолестеринемия, гипертриглицеридемия, гипокалиемия.
Нарушения со стороны почек и мочевыводящих путей: неизвестная частота — нарушение функции почек.
Противопоказания к применению
- одновременный прием терфенадина при необходимости приема флуконазола в дозе 400 мг в сутки и более, а также одновременный прием астемизола и цизаприда (риск удлинения интервала QT и развития желудочковых тахикардии, включая желудочковую тахикардию типа «пируэт»);
- повышенная чувствительность к флуконазолу или близким по структуре азольным соединениям, а также вспомогательным веществам препарата и веществам, входящим в состав оболочки капсулы;
- дети с массой тела менее 40 кг (для данных дозировок — 100 мг и 150 мг);
- врожденная непереносимость галактозы, недостаточность лактазы, глюкозо-галактозная мальабсорбция (из-за содержания в составе препарата лактозы);
- период кормления грудью.
С осторожностью
- печеночная недостаточность;
- почечная недостаточность (требуется коррекция дозы флуконазола);
- потенциально проаритмогенные состояния у пациентов с множественными факторами риска (органические заболевания сердца, нарушения водно-электролитного баланса, одновременный прием лекарственных средств, вызывающих аритмии);
- одновременный прием терфенадина при приеме флуконазола в дозе менее 400 мг сутки;
- одновременный прием гипогликемических средств для перорального применения, производных сульфонилмочевины (увеличение риска развития гипогликемии, требуется тщательный контроль концентрации глюкозы в крови, при необходимости коррекция гипогликемической терапии);
- беременность.
Применение при беременности и кормлении грудью
Препарат не должен применяться у беременных, за исключением тяжелых или угрожающих жизни форм грибковых инфекций, если предполагаемый благоприятный эффект для матери превышает возможный риск для плода.
Флуконазол находится в грудном молоке в такой же концентрации, как и в плазме, поэтому его назначение кормящим грудью женщинам не рекомендуется.
Применение при нарушениях функции печени
Применение с осторожность у пациентов с печеночной недостаточностью.
Применение при нарушениях функции почек
Применение препарата с осторожностью при почечной недостаточности (требуется коррекция дозы флуконазола).
Если КК составляет более 50 мл/мин, применяется обычная доза препарата (100 % рекомендуемой дозы). При КК от 11 до 50 мл/мин применяется доза, равная 50 % от рекомендуемой дозы.
Применение у детей
Противопоказано детям с массой тела менее 40 кг (для данных дозировок — 100 мг и 150 мг).
Применение у пожилых пациентов
У больных пожилого возраста при отсутствии нарушений функции почек следует придерживаться обычного режима дозирования препарата.
Особые указания
При всех показаниях лечение препаратом необходимо продолжать до наступления клинико-лабораторной ремиссии. Преждевременное прекращение лечения приводит к рецидивам. В ходе лечения необходимо контролировать гематологические показатели, функцию почек и печени.
В редких случаях применение флуконазола сопровождалось токсическими изменениями печени, в т. ч. с летальным исходом, главным образом, у больных с серьезными сопутствующими заболеваниями. В случае гепатотоксических эффектов, связанных с флуконазолом, не отмечено явной зависимости их от общей суточной дозы, длительности терапии, пола и возраста больного. Гепатотоксическое действие флуконазола обычно было обратимым; признаки его исчезали после прекращения терапии. При возникновении нарушений функции печени следует прекратить прием препарата. При возникновении нарушений функции почек также требуется отмена препарата.
Больные СПИДом более склонны к развитию тяжелых кожных реакций при применении многих препаратов. В тех случаях, когда у больных с поверхностной грибковой инфекцией развивается сыпь, и она расценивается, как определенно связанная с флуконазолом, препарат следует отменить. При появлении сыпи у больных с инвазивными/системными грибковыми инфекциями, их следует тщательно наблюдать и отменить флуконазол при появлении буллезных изменений или многоформной эритемы. Необходимо соблюдать осторожность при одновременном приеме флуконазола с рифабутином или другими препаратами, метаболизирующимися с помощью изоферментной системы Р-450.
Некоторые азолы, включая флуконазол, ассоциировались с удлинением интервала QT на ЭКГ. Во время постмаркетингового применения препарата сообщалось о редких случаях удлинения интервала QT и развитии желудочковой тахикардии типа «пируэт» во время лечения флуконазолом. Этот эффект чаще наблюдался у пациентов с тяжелой патологией сердца и множественными факторами риска, такими как миопатия, нарушения водно-электролитного баланса и одновременное применение препаратов, которые могут способствовать возникновению нарушений ритма.
Влияние на способность к управлению транспортными средствами и механизмами
Имеющийся опыт применения препарата показал, что флуконазол обычно не влияет на способность управлять транспортными средствами и заниматься другими потенциально опасными видами деятельности. Однако в случае возникновения у пациента головокружения, вертиго, сонливости во время приема препарата следует отказаться от занятий потенциально опасными видами деятельности.
Передозировка
Симптомы: галлюцинации, параноидальное поведение.
Лечение: симптоматическое: промывание желудка, форсированный диурез. Гемодиализ в течение 3 часов снижает концентрацию флуконазола в плазме крови приблизительно на 50%.
Лекарственное взаимодействие
Непрямые антикоагулянты. При одновременном приеме флуконазола во время лечения производными кумарина (варфарин) наблюдалось увеличение протромбинового времени. У пациентов одновременно получающих непрямые антикоагулянты, производные кумарина, требуется тщательный контроль протромбинового времени. Азитромицин: Не было выявлено никакого значимого фармакокинетического взаимодействия между флуконазолом и азитромицином.
Терфенадин. Некоторые азолы в сочетании с терфенадином ассоциировались с возникновением серьезных нарушений ритма, включая пароксизмы желудочковой тахикардии (torsades de points), вследствие увеличения продолжительности интервала QT на ЭКГ. Исследования, проведенные с флуконазолом, показали, что при суточной дозе флуконазола 200 мг не наблюдалось удлинения интервал QT. При применении флуконазола в дозе 400 или 800 мг наблюдалось значимое повышение плазменной концентрации терфенадина. Прием флуконазола в дозе 400 мг и более в сочетании с терфенадином противопоказан. Пациенты должны тщательно наблюдаться при одновременном приеме терфенадина и флуконазола в дозе менее 400 мг в сутки. Астемизол. Одновременное лечение флуконазолом и астемизолом и другими препаратами, метаболизирующимися с помощью изоферментов системы цитохрома Р450, может приводить к увеличению плазменных концентраций этих препаратов. Пациенты, одновременно получающие эти препараты с флуконазолом, должны находиться под тщательным медицинским наблюдением.
Гидрохлоротиазид. У пациентов, получающих гидрохлоротиазид, при одновременном приеме флуконазола возможно увеличение плазменных концентраций флуконазола на 40%. Эффект такой выраженности не должен оказывать влияния на дозу флуконазола. Гипогликемические средства для перорального применения, производные сульфонилмочевины. Было продемонстрировано, что флуконазол увеличивает плазменную концентрацию и увеличивает период полувыведения одновременно принимаемых глибенкламида, глипизида и толбутамида. Одновременное применение флуконазола и гипогликемических средств для перорального применения, производных сульфонилмочевины, возможно, но следует учитывать возможность развития гипогликемии и тщательно контролировать концентрацию глюкозы в крови; в редких случаях может потребоваться коррекция гипогликемического средства для перорального применения, производного сульфонилмочевины.
Бензодиазепины короткого действия. После приема внутрь мидазолама, флуконазол увеличивает концентрацию мидазолама в плазме крови, что может приводить к психотическим аффектам. Этот эффект флуконазола на концентрацию мидазолама более выражен при приеме мидазолама внутрь, чем при его внутривенном введении. Может потребоваться снижение доз мидазолама, при применении этой комбинации следует тщательно следить за состояние пациента.
Фенитоин. Одновременное применение флуконазола и фенитоина клинически значимо увеличивает концентрацию фенитоина в крови. Необходимо мониторировать концентрацию фенитоина в крови и при необходимости корректировать дозу фенитоина с целью поддержания его концентрации в крови в пределах терапевтического диапазона. Рифампицин. Уменьшение периода полувыведения флуконазола приблизительно на 20% и снижение его плазменной концентрации на 25 % при сочетании флуконазола с рифампицином. Поэтому больным, получающим одновременно рифампицин, дозу флуконазола целесообразно увеличить.
Рифабутин. Одновременное применение флуконазола и рифабутина может привести к увеличению плазменной концентрации рифабутина. У пациентов, которые одновременно принимают флуконазол и рифабутин, возможно развитие увеита. Необходимо тщательно наблюдать больных, одновременно получающих рифабутин и флуконазол.
Цизаприд. Имелись сообщения о неблагоприятных явлениях со стороны сердца, включая желудочковую тахикардию типа «пируэт» (torsades de pointes) у пациентов, одновременно получающих флуконазол и цизаприд. В контролируемых исследованиях было выявлено, что одновременный прием флуконазола 200 мг один раз в сутки и цизаприда 20 мг 4 раза в сутки приводил к достоверному повышению плазменных концентраций цизаприда и увеличению продолжительности интервала QT. Одновременный прием цизаприда у пациентов, получающих флуконазол, противопоказан.
Циклоспорин. У пациентов с трансплантацией почки при применении флуконазола 200 мг в сутки наблюдалось незначительное увеличение концентрации циклоспорина в крови. Однако у пациентов с пересадкой костного мозга, принимавших флуконазол в дозе 100 мг в сутки, концентрация циклоспорина в крови не изменялась. Рекомендуется мониторировать плазменную концентрацию циклоспорина у пациентов, принимающих флуконазол.
Теофиллин. Флуконазол повышает плазменные концентрации теофиллина. Применение флуконазола в дозе 200 мг в течение 14 дней приводило к 18% снижению средних значений плазменного клиренса теофиллина. Больные, которые получают высокие дозы теофиллина или у которых имеется вероятность развития теофиллиновой интоксикации, должны находиться под наблюдением с целью раннего выявления симптомов передозировки теофиллина.
Зидовудин. Более высокие дозы флуконазола (400 мг и выше) клинически значимо повышают плазменные концентрации зидовудина, что связано со снижением превращения последнего в его главный метаболит. Поэтому следует ожидать увеличение побочных эффектов зидовудина. Пациенты, получающие эту комбинацию, должны мониторироваться на предмет развития связанных с зидовудином побочных реакций.
Такролимус. Флуконазол увеличивает плазменные концентрации такролимуса с возможными клиническими проявлениями токсичности (нефротоксичность, гипергликемия, гиперкалиемия). Следует мониторировать плазменные концентрации такролимуса и при необходимости может потребоваться снижение его дозы.
Пероральные контрацептивы. При одновременном применении флуконазола в дозе 50 мг и пероральных контрацептивов не наблюдалось значимых изменений плазменных концентраций этинилэстрадиола и левоноргестрела, но при применении 200 мг флуконазола наблюдалось увеличение AUC (площади под фармакокинетической кривой «концентрация-время») этинилэстрадиола на 40% и левоноргестрела — на 24%. Поэтому не ожидается влияния флуконазола на эффективность комбинированных пероральных контрацептивов.
Лечащие врачи должны иметь в виду, что исследования по лекарственным взаимодействиям с другими лекарственными препаратами не проводились, но развитие таких взаимодействий возможно.
Исследования по взаимодействию показали, что при одновременном приеме пищи, циметидина или облучении всего тела для трансплантации костного мозга, не наблюдалось клинически значимого ухудшения абсорбции флуконазола.
Условия хранения препарата Микомакс®
При температуре не выше 25°С. Хранить в недоступном для детей месте.
Срок годности препарата Микомакс®
Условия реализации
Без рецепта.
Если вы хотите разместить ссылку на описание этого препарата — используйте данный код
Аналоги препарата
Дисорел-сановель
(SANOVEL PHARMACEUTICAL PRODUCTS Ind., Турция)
Дифлазон®
(KRKA, Словения)
Дифлюкан®
(PFIZER, США)
Медофлюкон®
(MEDOCHEMIE, Кипр)
Микосист®
(GEDEON RICHTER, Венгрия)
Проканазол
(PROTECH BIOSYSTEMS, Индия)
Фангифлю
(EDGE PHARMA PRIVATE, Индия)
Флукозид
(CADILA HEALTHCARE, Индия)
Флуконазол
(АСТРАФАРМ, Украина)
Флуконазол
(АПТЕКИ 36,6, Россия)
Все аналоги
Состав содержимого капсул:
Капсулы 50 мг:
Действующее вещество:
Флуконазол 50 мг
Вспомогательные вещества:
Кремния диоксид коллоидный 0,3 мг, Магния стеарат 1,2 мг, Тальк 3,3 мг, Повидон 3,6 мг, Крахмал кукурузный 12,1 мг, Лактоза (безводная) 49,5 мг.
Состав твёрдой желатиновой капсулы:
Нижняя часть: Титана диоксид Цв. И. 77891, Е 171 2,0 %, Желатин до 100%.
Верхняя часть: Индигокармин Цв. И. 73015, Е 132 0,0086 %, Титана диоксид Цв. И. 77891, Е 171 4,0 %. Желатин до 100 %.
Капсулы 100 мг:
Действующее вещество:
Флуконазол 100 мг
Вспомогательные вещества:
Кремния диоксид коллоидный 0,6 мг, Магния стеарат 2,4 мг, Тальк 6,6 мг, Повидон 7,2 мг. Крахмал кукурузный 24,2 мг, Лактоза (безводная) 99,0 мг.
Состав твёрдой желатиновой капсулы:
Нижняя часть: Титана диоксид Цв. И. 77891, Е 171 2,0 %, Желатин до 100%.
Верхняя часть: Индигокармин Цв. И. 73015, Е 132 0,0471 %, Титана диоксид Цв. И. 77891, Е 171 4,0 %, Желатин до 100 %.
Капсулы 150 мг:
Действующее вещество:
Флуконазол 150 мг
Вспомогательные вещества:
Кремния диоксид коллоидный 0,9 мг, Магния стеарат 3,6 мг, Тальк 9,9 мг, Повидон 10,8 мг, Крахмал кукурузный 36,3 мг, Лактоза (безводная) 148,5 мг.
Состав твёрдой желатиновой капсулы:
Нижняя часть: Титана диоксид Цв. И. 77891, Е 171 2,0%, Желатин до 100%.
Верхняя часть: Индигокармин Цв. И. 73015, Е 132 0,2513 %, Титана диоксид Цв. И. 77891, Е 171 1,5 %, Желатин до 100 %.
Содержимое капсул
Белый или почти белый порошок, или плотная порошкообразная масса.
Капсулы 50 мг
Твердые желатиновые капсулы размером № 4 (Coni-Snap). Верхняя часть: светло-синяя, непрозрачная (L 910). Нижняя часть: белая, непрозрачная (L 500).
Капсулы 100 мг:
Твердые желатиновые капсулы размером № 2 (Coni-Snap). Верхняя часть: бирюзовая, непрозрачная (L 890). Нижняя часть: белая, непрозрачная (L 500).
Капсулы 150 мг:
Твердые желатиновые капсулы размером № 1 (Coni-Snap). Верхняя часть: синяя, непрозрачная (54.038). Нижняя часть: белая, непрозрачная (L 500).
противогрибковое средство.
Код ATX
[J02AC01]
ФАРМАКОДИНАМИКА
Флуконазол – представитель класса производных триазола, является селективным ингибитором синтеза стеролов в клетке грибов. Блокирует превращение ланостерола клеток грибов в эргостерол; увеличивает проницаемость клеточной мембраны.
Флуконазол, являясь высокоизбирательным для цитохрома Р450 грибов, практически не угнетает систему цитохрома Р450 в организме человека (в сравнении с итраконазолом, клотримазолом, эконазолом и кетоконазолом в меньшей степени подавляет зависимые от цитохрома Р450 окислительные процессы в микросомах печени человека). Не обладает андрогенной активностью.
Препарат активен при микозах, вызванных Candida spp., Cryptococcus neoformans, Microsporum spp., Trichophyton spp.. Blastomyces dermatidis, Coccidioides immitis и Histoplasma capsulatum.
ФАРМАКОКИНЕТИКА
После приема внутрь флуконазол хорошо всасывается, его биодоступность – 90%. Максимальная концентрация (Сmax) после приема внутрь натощак 150 мг достигается через 0,5-1,5 ч и составляет 90% от концентрации в плазме при внутривенном введении в дозе 2,5-3,5 мг/кг. Одновременный прием пищи не влияет на абсорбцию препарата, принятого внутрь. Концентрации в плазме находятся в прямо пропорциональной зависимости от дозы. 90% – я равновесная концентрация достигается к 4-5 дню лечения препаратом (при приеме 1 раз в сутки).
Применение в первый день дозы, в 2 раза превышающей обычную суточную дозу, позволяет достичь концентрации флуконазола в плазме, равной 90% значению равновесной концентрации ко второму дню. Кажущийся объем распределения. приближается к общему содержанию воды в организме. Связывание с белками плазмы – 11-12%.
Флуконазол хорошо проникает во все биологические жидкости организма.
В роговом слое эпидермиса, дерме и потовой жидкости достигаются высокие концентрации, которые превышают сывороточные. После приема внутрь 150 мг на 7 день концентрация в роговом слое кожи – 23.4 мкг/г, а через 1 нед после приема второй дозы – 7.1 мкг/г; концентрация в ногтях после 4 мес применения в дозе 150 мг 1 раз в неделю – 4.05 мкг/г в здоровых и 1.8 мкг/г в пораженных ногтях.
Концентрации препарата в слюне, мокроте, грудном молоке, суставной и перитонеальной жидкости аналогичны его уровню концентрации в плазме крови. У больных с грибковым менингитом содержание флуконазол а в спинномозговой жидкости достигает 80% уровня его концентрации в плазме.
Постоянные значения в вагинальном секрете достигаются через 8 ч после приема внутрь и удерживаются на этом значении не менее 24 ч. Является ингибитором изофермента CYP2C9 в печени Фармакокинетика флуконазола существенно зависит от функционального состояния почек, при этом существует обратная зависимость между Т1/2 и КК.
Период полувыведения (T1/2) флуконазола составляет около 30 ч. Флуконазол выводится, в основном, почками; примерно 80% введенной дозы выводится почками в неизмененном виде, 11 % – в виде метаболитов. Клиренс флуконазола пропорционален клиренсу креатинина. Метаболитов флуконазола в периферической крови не обнаружено.
После гемодиализа в течение 3 часов концентрация флуконазола в плазме снижается на 50%.
– Криптококкоз: криптококковый менингит, криптококковые инфекции легких и кожи; криптококковый сепсис; профилактика рецидивов криптококкоза у больных СПИДом, при трансплантации органов или других случаях иммунодефицита.
– Генерализованный кандидоз: кандидемия, диссеминированный кандидоз и другие формы инвазивных кандидозных инфекций (инфекции брюшной полости, эндокарда, глаз, дыхательных и мочевыводящих путей), в том числе у больных, получающих курс цитостатической или иммунодепрессивной терапии, а также при наличии других факторов, предрасполагающих к развитию кандидоза – лечение и профилактика.
– Кандидозы слизистых оболочек: полости рта, в том числе атрофический кандидоз полости рта, связанный с ношением зубных протезов, глотки, пищевода и неинвазивные бронхолегочные инфекции, кандидурия.
– Генитальный кандидоз: вагинальный (острый или в хронической рецидивирующей форме), кандидозный баланит.
– Профилактика грибковых инфекций у больных со злокачественными новообразованиями, которые предрасположены к таким инфекциям в результате химиотерапии цитостатиками или лучевой терапии; профилактика рецидива орофарингеального кандидоза у больных СПИДом.
– Микозы кожи, включая микозы стоп, туловища, паховой области; отрубевидный лишай, онихомикоз;
– Глубокие эндемические микозы, включая кокцидиоидоз, паракокцидиоидоз и гистоплазмоз у больных с нормальным иммунитетом.
– Повышенная чувствительность к флуконазолу, другим компонентам препарата или другим близким по структуре азольным соединениям;
– Одновременное применение терфенадина (на фоне постоянного приема флуконазола в дозе 400 мг в сутки и выше) и цизаприда, так как оба препарата удлиняют интервал QT и увеличивают риск развития тяжелых нарушений ритма сердца;
– Одновременное применение астемизола;
– Непереносимость лактозы; дефицит лактазы; глюкозо-галактозная мальабсорбция;
– Период лактации.
С ОСТОРОЖНОСТЬЮ
Печеночная и/или почечная недостаточность, появление сыпи на фоне применения флуконазола у пациентов с поверхностной грибковой инфекцией и инвазивными/системными грибковыми инфекциями, одновременный прием флуконазола с рифабутином или другими препаратами, метаболизирующимися системой цитохрома Р450, одновременный прием терфенадина и флуконазола в дозе менее 400 мг в сутки, потенциально проаритмогенные состояния у пациентов с множественными факторами риска (органические заболевания сердца, нарушения электролитного баланса, одновременный прием лекарственных средств, вызывающих аритмии); пациенты с непереносимостью ацетилсалициловой кислоты, беременность.
БЕРЕМЕННОСТЬ И ПЕРИОД ЛАКТАЦИИ
Применение флуконазола во время беременности возможно только в том случае, когда потенциальная польза для матери превосходит риск для плода.
Флуконазол определяется в грудном молоке в такой же концентрации, как и в плазме, поэтому его назначение в период лактации противопоказано.
Способ применения и дозировка
Препарат принимают внутрь.
При переводе с внутривенного введения на прием капсул и наоборот нет необходимости изменять суточную дозу.
Применение у взрослых
При криптококковых инфекциях обычная доза флуконазола составляет 400 мг один раз в сутки в первый день лечения, в дальнейшем – по 200-400 мг один раз в сутки. Продолжительность лечения при криптококковых инфекциях зависит от клинической эффективности, подтвержденной микологическим исследованием, и обычно составляет от 6 до 8 недель.
Рекомендуемая продолжительность лечения при терапии криптококкового менингита составляет 10-12 недель после отрицательного результата микробиологического исследования пробы спинномозговой жидкости.
Для профилактики рецидива криптококкового менингита у больных СПИДом после завершения полного курса первичной терапии флуконазол назначают больному в дозе не менее 200 мг в сутки в течение длительного периода.
При кандидемии, диссеминированном кандидозе и других инвазивных кандидозных инфекциях суточная доза флуконазола составляет 400 мг в первые сутки и 200 мг в последующие дни. При необходимости доза препарата может быть увеличена до 400 мг/сут. Продолжительность лечения зависит от клинической эффективности
При тяжелом системном кандидозе – возможно увеличение дозы до 800 мг в сутки. Длительность терапии зависит от клинической эффективности. Следует продолжать не менее 2 недель после получения отрицательной гемокультуры или после исчезновения симптомов заболевания.
При орофарингеальном кандидозе, включая больных с нарушениямииммунитета, обычная доза флуконазола составляет 50-100 мг один раз в сутки в течение 7-14 дней. Для профилактики рецидивов орофарингеального кандидоза у больных СПИДом после завершения полного курса первичной терапии – по 150 мг 1 раз в неделю. В случае необходимости лечение может быть продлено, особенно при тяжелых нарушениях иммунитета.
При атрофическом кандидозе полости рта, связанном с ношением зубных протезов, флуконазол обычно назначают по 50 мг 1 раз в сутки в течение 14 дней в сочетании с антисептическими средствами для обработки протеза.
При других кандидозных инфекциях, например, при эзофагите, неинвазивных бронхолегочных инфекциях, кандидурии, кандидозе кожи и слизистых оболочек суточная доза составляет 50-100 мг в течение 14-30 дней.
При тяжелом кандидозе слизистых оболочек – 100-200 мг в сутки.
Для профилактики грибковых инфекций у больных со злокачественными новообразованиями доза флуконазола должна составлять 50 мг один раз в сутки до тех пор, пока больной находится в группе повышенного риска вследствие цитостатической или лучевой терапии.
При вагинальном кандидозе – 150 мг однократно. Для снижения частоты рецидивов используют 1 раз в месяц по 150 мг в течение 4-12 месяцев, иногда может потребоваться более частое применение.
При баланите, вызванном Candida spp., флуконазол назначают однократно в дозе 150 мг внутрь.
Для профилактики кандидоза рекомендуемая доза флуконазола составляет 50-400 мг 1 раз в сутки в зависимости от степени риска развития грибковой инфекции. При наличии высокого риска генерализованной инфекции, например у больных с ожидаемой выраженной или длительно сохраняющейся нейтропенией, рекомендуемая доза составляет 400 мг 1 раз в сутки. Флуконазол назначают за несколько дней до ожидаемого появления нейтропении; после повышения числа нейтрофилов более 1000/мм3 лечение продолжают еще в течение 7 суток.
При микозах кожи (в т.ч. кандидозах), включая микозы стоп, кожи паховой области рекомендуемая доза составляет 150 мг 1 раз в неделю или 50 мг 1 раз в сутки. Длительность терапии в обычных случаях составляет 2-4 недели, однако при микозах стоп может потребоваться более длительная терапия (до 6 недель).
При отрубевидном лишае – 300 мг 1 раз в неделю в течение 2 недель, некоторым больным требуется третья доза 300 мг в неделю, в то время как в части случаев оказывается достаточным однократного приема 300 мг; альтернативной схемой лечения является применение по 50 мг 1 раз в день в течение 2-4 недель.
При онихомикозе рекомендуемая доза составляет 150 мг 1 раз в неделю. Лечение следует продолжать до замещения инфицированного ногтя здоровым. Для повторного роста ногтей на пальцах рук и стоп в норме требуется 3-6 месяцев и 6-12 месяцев, соответственно.
При глубоких эндемических микозах может потребоваться применение препарата в дозе 200-400 мг в сутки в течение 2 лет. Длительность терапии определяют индивидуально; она может составлять 11-24 месяца при кокцидиоидозе; 2-17 месяцев при паракокцидиоидозе и 3-17 месяцев при гистоплазмозе.
Применение у детей
Длительность лечения зависит от клинического и микологического эффекта. У детей препарат не следует применять в суточной дозе, превышающей таковую у взрослых. Флуконазол применяют ежедневно один раз в сутки.
При кандидозе слизистых оболочек рекомендуемая доза флуконазола составляет 3 мг/кг в сутки. В первый день может быть назначена ударная доза 6 мг/кг с целью более быстрого достижения равновесной концентрации.
Для лечения генерализованного кандидоза и криптококковой инфекции рекомендуемая доза составляет 6-12 мг/кг в сутки в зависимости от тяжести заболевания.
Для профилактики грибковых инфекций у детей со сниженным иммунитетом, у которых риск развития инфекции связан с нейтропенией, развивающейся в результате цитотоксической химиотерапии или лучевой терапии, препарат назначают по 3-12 мг/кг в сутки в зависимости от выраженности и длительности сохранения индуцированной нейтропении.
У новорожденных флуконазол выводится медленнее, поэтому в первые 2 недели жизни препарат назначают в той же дозе (в мг/кг), что и у детей более старшего возраста, но с интервалом 72 часа. Детям в возрасте 3-4-х недель жизни ту же дозу вводят с интервалом 48 часов.
Применение у пожилых пациентов
При отсутствии нарушений функции почек следует придерживаться обычных рекомендаций по дозированию препарата. Для больных с нарушениями функции почек (клиренс креатинина
Применение у больных с почечной недостаточностью
Флуконазол выводится преимущественно почками в неизмененном виде. При однократном применении флуконазола изменений дозы не требуется. При необходимости курса лечения у больных (включая детей) с нарушенной функцией почек следует первоначально ввести «ударную» дозу от 50 мг до 400 мг. В дальнейшем суточную дозу (в зависимости от показания) определяют по следующей таблице:
| Клиренс креатинина (мл/мин) | % от рекомендуемой дозы |
| >50 | 100%, один раз в сутки |
| <50 (без диализа) | 50%, один раз в сутки |
| Больные, находящиеся на постоянном диализе | 100%, после каждого сеанса диализа |
Со стороны пищеварительной системы: тошнота, рвота, диарея, метеоризм, боль в животе, изменение вкуса, нарушение функции печени (гипербилирубинемия, повышение активности «печеночных» трансаминаз, щелочной фосфатазы, желтуха, гепатит, гепатоцеллюлярный некроз, в том числе с летальным исходом).
Со стороны нервной системы: головная боль, головокружение, судороги.
Со стороны органов кроветворения: лейкопения, тромбоцитопения, нейтропения, агранулоцитоз.
Аллергические реакции: кожная сыпь, мультиформная экссудативная эритема (в том числе синдром Стивенса-Джонсона), токсический эпидермальный некролиз (синдром Лайелла), анафилактоидные реакции (в том числе ангионевротический отек, отек лица, крапивница, зуд кожи), бронхиальная астма (чаще при непереносимости ацетилсалициловой кислоты).
Со стороны сердечно-сосудистой системы: увеличение продолжительности интервала QT на электрокардиограмме, мерцание/трепетание желудочков.
Прочие: нарушение функции почек, алопеция, гиперхолестеринемия, гипертриглицеридемия, гипокалиемия.
Симптомы: тошнота, рвота, диарея, в тяжелых случаях могут отмечаться судороги, галлюцинации, параноидальное поведение.
Лечение: симптоматическое (промывание желудка, форсированный диурез, гемодиализ). После трехчасового сеанса гемодиализа концентрация флуконазола в плазме крови уменьшается приблизительно на 50%.
ВЗАИМОДЕЙСТВИЕ С ДРУГИМИ ЛЕКАРСТВЕННЫМИ СРЕДСТВАМИ
Антикоагулянты: У больных, принимающих флуконазол и непрямые антикоагулянты кумаринового ряда, необходим тщательный контроль протромбинового времени, поскольку оно может увеличиваться.
Препараты сульфонилмочевины: флуконазол при одновременном приеме может удлинять период полувыведения производных сульфонилмочевины, поэтому при их совместном применении следует учитывать возможность развития гипогликемии.
Фенитоин: одновременное применение флуконазола и фенитоина может сопровождаться повышением концентрации фенитоина в клинически значимой степени, что требует снижения его дозы.
Рифампицин: при одновременном приеме рифампицина и флуконазола уменьшается максимальная концентрация и период полувыведения последнего, поэтому при необходимости сочетанного применения следует увеличить дозу флуконазола.
Рифабутин: совместное применение флуконазола и рифабутина сопровождается повышением сывороточной концентрации последнего, возможно развитие увеита.
Циклоспорин: при совместном применении флуконазола и циклоспорина рекомендуется контролировать концентрацию последнего в крови, поскольку она может увеличиваться.
Терфенадин: учитывая возникновение серьезных, угрожающих жизни, аритмий у больных, принимающих противогрибковые средства – производные азола в сочетании с терфенадином, их совместный прием противопоказан.
Цизаприд: при одновременном приеме флуконазола и цизаприда описаны случаи нежелательных реакций со стороны сердца, включая пароксизмы желудочковой тахикардии. Одновременный прием противопоказан.
Зидовудин: при сочетанном применении с флуконазолом возможно увеличение концентрации зидовудина в плазме крови. Больных, принимающих такую комбинацию, следует наблюдать с целью выявления побочных эффектов зидовудина.
Теофиллин: прием флуконазола приводит к снижению средней скорости клиренса: теофиллина из плазмы крови, следовательно, повышается риск развития токсического действия теофиллина и его передозировки.
Мидазолам: одновременное применение флуконазола и мидазолама приводит к значительному повышению концентрации последнего в плазме крови и риску развития психомоторных реакций.
Гидрохлортиазид: при одновременном приеме флуконазола и гидрохлортиазида повышается концентрация флуконазола в плазме крови на 40%.
Такролимус: при одновременном приеме флуконазола и такролимуса повышается концентрация последнего в сыворотке крови, что ведет к увеличению риска нефротоксичности.
Необходимо соблюдать осторожность при применении флуконазола у больных, одновременно получающих другие препараты, метаболизирующиеся системой цитохрома Р450.
Лечение флуконазолом необходимо продолжать до появления клинико-гематологической ремиссии. Преждевременное прекращение лечения приводит к рецидивам.
Поскольку флуконазол выводится преимущественно почками, следует соблюдать осторожность у пациентов с почечной недостаточностью. При длительном лечении флуконазолом дозирование должно осуществляться с учетом клиренса креатинина.
В редких случаях применение флуконазола сопровождалось токсическим действием на печень, в том числе и с летальным исходом, главным образом у больных с серьезными сопутствующими заболеваниями. Необходимо контролировать функцию печени. При появлении признаков поражения печени, которые могут быть связаны с приемом флуконазола, препарат следует отменить.
На фоне приема препарата у больных отмечались редкие случаи развития эксфолиативных кожных реакций, таких как, синдром Стивенса-Джонсона и токсический эпидермальный некролиз. Больные СПИДом и злокачественными новообразованиями более склонны к развитию тяжелых кожных реакций при применении многих препаратов. При появлении у пациента во время лечения поверхностной грибковой инфекции сыпи, которую можно связать с применением флуконазола, препарат следует отменить. При появлении сыпи у пациентов с инвазивными/системными грибковыми инфекциями их следует тщательно наблюдать и отменить флуконазол при появлении буллезных поражений или многоформной эритемы.
Необходимо соблюдать осторожность при одновременном приеме флуконазола с рифабутином или другими препаратами, метаболизирующимися системой цитохрома Р450.
Необходимо контролировать протромбиновое время у пациентов, одновременно получающих флуконазол и непрямые антикоагулянты кумаринового ряда.
Влияние на способность к управлению автомобилем и другими механическими средствами
Пациентам следует соблюдать осторожность при управлении автотранспортом или при работе с техникой, поскольку во время лечения флуконазолом может, возникать головокружение.
Капсулы, 50 мг, 100 мг и 150 мг.
Капсулы 50 мг
7 капсул в блистере из ПВХ и фольги алюминиевой. По 1 блистеру в картонной пачке с инструкцией по применению.
Капсулы 100 мг
7 капсул в блистере из ПВХ и фольги алюминиевой. По 4 блистера в картонной пачке с инструкцией по применению.
Капсулы 150 мг
1 капсула в блистере из ПВХ и фольги алюминиевой. По 1 или 2 блистера в картонной пачке с инструкцией по применению.
5 лет.
Не использовать после истечения срока годности, указанного на упаковке.
При температуре не выше 30 °С.
Хранить в недоступном для детей месте!
УСЛОВИЯ ОТПУСКА ИЗ АПТЕК
Отпускают без рецепта.
ПРОИЗВОДИТЕЛЬ
ОАО «Гедеон Рихтер»
1103 Будапешт, ул. Дёмрёи, 19-21, Венгрия
ПРЕТЕНЗИИ ПОТРЕБИТЕЛЕЙ НАПРАВЛЯТЬ ПО АДРЕСУ
Московское Представительство ОАО «Гедеон Рихтер»
119049 г. Москва, 4-й Добрынинский пер., дом 8.